МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ СССР
ПЕРВЫЙ
МОСКОВСКИЙ ОРДЕНА ЛЕНИНА И ОРДЕНА ТРУДОВОГО КРАСНОГО ЗНАМЕНИ МЕДИЦИНСКИЙ
ИНСТИТУТ ИМ. И. М. СЕЧЕНОВА
В. М. БАНЩИКОВ, Ц. П.
КОРОЛЕНКО, И. В. ДАВЫДОВ
ОБЩАЯ
ПСИХОПАТОЛОГИЯ
(учебное пособие для студентов медицинских
институтов)
Печатается в соответствии с
решением Редакционного совета Первого Московского ордена Ленина и ордена
Трудового Красного Знамени медицинского института им. И. М. Сеченова
МОСКВА — 1971
Настоящая книга
предлагается в качестве вспомогательного пособия по изучению общей
психопатологии для студентов медицинских институтов. Издание такой книги
казалось нам необходимым в связи с тем, что в учебных руководствах по
психиатрии вопросы общей психопатологии представлены, в основном, в небольшом
объеме, необходимом для студентов медицинских институтов, не получающих
специализации в области психиатрии.
При составлении пособия
нами был учтен опыт преподавания психиатрии на факультетах 1-го Московского
Ордена Ленина и Ордена Трудового Красного Знамени им. И. М. Сеченова и Новосибирского
медицинских институтов.
Шесть разделов книги
посвящены рассмотрению нарушений в различных сферах психической деятельности.
Изложению каждого из разделов предшествуют краткие сведения из области общей
психологии. Отдельный раздел касается и методов обследования психически
больного.
Авторы старались учесть
основные данные современной отечественной и зарубежной литературы по
затрагиваемым вопросам.
Редакционный совет I ММИ им. И. М. Сеченова: Проф. М. И. Кузин (председатель), проф. Н. А. Преображенский (зам. председателя), проф.
Е. М.
Вихляева, проф.
В. В.
Ермаков, проф.
Г. А.
Мелентьева, доц.
А. И.
Сыченников, доц.
Л. В.
Метелица, проф.
В. Г.
Спесивцева, ст.
н. сотр. И.
В. Орлов, проф.
В. В.
Меньщиков, проф.
К. Е.
Тарасов, проф.
В. М.
Банщиков, и.
о. зав. РИО Л.
В. Соломатина, ст.
и. сотр. И.
Я. Шахтмейстер, проф.
В. В.
Серов, проф.
Л. И.
Лосев, проф.
Л. В.
Успенский.
В. М. БАНЩИКОВ, Ц. П.
КОРОЛЕНКО, И. В. ДАВЫДОВ
ОГЛАВЛЕНИЕ
Патология
интеллектуально-мнестической сферы
Методы
обследования психически больного
|
Л-78784
Сдано |
в набор 13.VIII.1971 |
г.
Подписано |
к печати 19.Х.1971 |
|
Формат 70×108 1/16. |
Бум. л. 5,5 |
Физ. печ. л. 11. |
Усл. печ. я. 15,4 |
|
Уч.-изд. л. 13,3 |
Зак. 2590 |
Тираж 3000 экз. |
Цена 1 р. 80 к. |
Типография, пр. Сапунова,
2.
Патология восприятия
Ощущение представляет собой функцию
отражения отдельных качеств предмета. Ощущение тесно связано с соматической
сферой. Филогенетически и онтогенетически оно является одной из наиболее ранних
функций. Изучение ощущения занимает в настоящее время большое место в
психологии. Что касается психопатологии, то в ней исследованию ощущений
отводится подчиненное место. Это связано с разными причинами.
Как правило, при психической патологии приходится встречаться не
столько с нарушениями ощущения, как с расстройствами более сложных функций.
Позже приобретенные и выше дифференцированные функции являются более ранимыми.
Поэтому практически нарушения ощущений наступают в сочетании с массивными
расстройствами других функций. Кроме того, следует отметить, что ощущения,
значительно более чем другие функции связаны с устанавливаемым локализованным
анатомическим субстратом и поэтому они подвергались тщательному изучению
другими медицинскими дисциплинами. Анатомически периферические процессы
ощущения и их нарушения изучаются, например, офтальмологами, ЛОР
специалистами. Большая часть периферических и центральных процессов исследуется
невропатологами, так как имеется более или менее определенная взаимосвязь
между этими процессами и известными неврологическими картинами. Они протекают
главным образом с локализованными патологоанатомическими изменениями, изучение
которых находится не в сфере задач психиатрии и не является поэтому темой
настоящего изложения.
Ощущения дают возможность человеку воспринимать отдельные свойства
предмета. Ощущение отличается от восприятия. В процессе последнего ощущаемое
включается в свойственное данному индивидууму содержание переживания.
Восприятие — это активный процесс
анализа и синтеза ошущений путем сопоставления их с прежним опытом. Только
сопоставление с прежним опытом дает возможность правильно ориентироваться во
внешней среде и делает акт восприятия законченным, обеспечивая соответствующую
аффективную и двигательную реакцию. Таким образом, механизмы памяти также
являются неотъемлемым условием нормального восприятия. В свою очередь
восприятие является необходимым для запоминания, с ним связаны механизмы
запоминания. Восприятие может быть результатом относительно простых,
аффективно-нейтральных раздражителей. Раздражители могут быть и сложными,
включающими одновременно, например, зрительные и кинестетические факторы
(бинокулярное зрение); они могут быть комбинацией зрительных, обонятельных и
вкусовых ощущений, оформленных вместе во вкусовое восприятие. Восприятие включает
также способность разобраться в различиях между двумя или более объектами, их
различными характеристиками, как, например, способность воспринять расстояние
определенных предметов от наблюдателя или длину, высоту объектов. Между
действием раздражителя и его распознаванием проходит время, называемое
временем восприятия. Оно включает время для передачи нервных импульсов от
сенсорных рецепторов до соответствующих мозговых центров. Большое значение
имеет время для преодоления эмоционального барьера восприятия, который защищает
индивидуума от психотравмирующих факторов. Психотравмирующие воздействия всех
категорий в норме обычно смягчаются такого рода барьером.
Мы будем рассматривать только расстройство восприятия, связанное с
заинтересованностью центрального участка анализатора. Вначале следует отметить
случаи правильного по существу, но ослабленного или усиленного по силе или
чувственному тону восприятия. Ослабленное по силе восприятие носит название
гипестезии,
усиленное по сравнению с нормальным — гиперестезии; по
чувственному тону — понижение называется гипопатией, повышение — гиперпатией. Гипестезия и гипопатия имеют
место при сильном утомлении, депрессивном синдроме, расстройствах схемы тела,
в состоянии оглушенности; гиперестезия и гиперпатия — в астенических состояниях
и при употреблении некоторых стимулирующих медикаментов.
Агнозия (неузнавание)
—неспособность узнать и объяснить значение сенсорных ощущений, развивается
обычно в связи с органическим заболеванием головного мозга. Однако агнозия
может быть и истерическим симптомом. Клинически агнозия выражается в том, что
больной видит предмет, может определить его цвет, форму, назначение, но не в
состоянии узнать знакомый ему ранее предмет. Говоря «видит», мы имели в виду
зрительную агнозию; соответственно можно назвать слуховую агнозию (слышит
знакомые звуки или слова, но не узнает их); обонятельную (не узнает запахи);
тактильную агнозию (не узнает предметы по тактильным ощущениям) и, как вид
сложной тактильной агнозии, выделяется также астереогнозия, т. е. неспособность
узнать предмет по тактильным ощущениям его объема  и
формы.
и
формы.
При истерии
может развиться тотальная
анестезия,
но чаще встречается гипестезия. Эти
расстройства не связаны с каким-либо определенным нейро-анатомическим
субстратом. Отличительной особенностью
истерических анестезий является выключение
всех форм ощущений, поверхностных и глубоких,
без диссоциации, которая часто возникает при
органических сенсорных нарушениях.
Истерические механизмы нарушения
восприятия не исключают наличия органического заболевания. Linn
указывает, что пациенты после
черепно-мозгового ранения, страдающие левосторонней гемиплегией, ге.мианестезией и гемианопсией, иногда совершенно не обращают
внимания на левую сторону зрительного поля.
Например, они едят пищу, находящуюся
только по правую сторону тарелки,
пишут только на правой
стороне страницы, читают только правую
половину отдельного слова. Рисуя человека, они изображают только отраженную
правую половину тела, пренебрегая рисовать левую. Во всех этих случаях
имеется, очевидно, избирательное невнимание к больной стороне, которое
проявляется по существу функциональным (истерическим) расстройством зрения.
Больная сторона как бы не существует.
Рис. 1. Первые впечатления о клинике, медицине,
запахах лекарств.
Пациенты с органическим
нарушением слуха избирательно с большими затруднениями слышат эмоционально
неприятные
сообщения. Интересно, что у пациентов со смешанными (органическими и
функциональными) нарушениями слуха этот феномен блокировки эмоционально
неприятных слуховых стимулов выражен более ограниченно и избирательно, чем у
лиц, страдающих истерической глухотой без органического нарушения слуха.
Отвлечение
внимания от какой-либо части тела может снизить восприятие до полной
анестезии, в то же время сенсорные окончания органа могут быть в поле
напряженного внимания при тревоге и страхе. В этих случаях могут возникать зоны
гипералгезии, болевые ощущения при обычном прикосновении.
Нарушения
восприятия, связанные с органическими заболеваниями головного мозга,
представляют основу для теста Bender'a. Если предложить здоровому
бодрствующему взрослому человеку закрыть глаза и затем одновременно прикоснуться к его
лицу и руке он распознает
оба прикосновения совершенно точно и сразу. При наличии диффузных
органических заболеваний головного мозга, включая церебральный атеросклероз,
субъект сообщает точно о прикосновении к лицу, но вообще не сообщает о
прикосновении к руке или перемещает это прикосновение вверх по направлению к
лицу и неточно его локализует. Постоянные ошибки во время
двойной одновременной стимуляции дают основание для предположения о наличии
органического мозгового заболевания. Этот тест в норме положителен у детей до
4— 5 лет. В дальнейшем он становится отрицательным обычно до возраста 60 лет,
после достижения которого имеется тенденция к его появлению снова. Имеются
сообщения, что у пожилых пациентов при наличии депрессии также тест
становится положительным (Linn, 1967), после исчезновения
депрессии это нарушение не устанавливается. В случаях положительного теста Bender'a
неврологические исследования демонстрируют наличие органической мозговой
патологии. В психиатрической практике эти расстройства имеют относительно
второстепенное значение и в основном рассматриваются невропатологами.
Больший
интерес представляет нарушение сенсорного синтеза, выражающееся в синдромах
деперсонализации и дереализации.
К деперсонализационному синдрому относятся расстройство восприятия
собственной личности (психическая деперсонализация) и нарушение восприятия
схемы тела. В первом случае больной ощущает себя другим человеком, он
чувствует, что изменилось его мироощущение, его отношение к близким, что он
по-другому ест, спит, дышит, воспринимает музыку, природу. Следует заметить,
что нельзя представить себе психическую деперсонализацию только как расстройство
восприятия, так как, например, чувство потери высших эмоции — утраты чувств
любви, сострадания, долга, описанное под названием бедности участия (Leonhard) или anaesthesia dolorosa psychica, имеет отношение к патологии эмоциональноq сферы, а так называемый синдром
Котара, или бред Котара
— к патологии сферы мышления.
Нарушение
восприятия веса собственного тела, его формы, размеров, пропорций одними
авторами (Bash, Lewis, Schilder, Linn и др.) включается в
деперсонализационный синдром, другими (Р. И. Мееро-

Рис.
2. . Джазовая музыка «Синкопы».
вич, А. А. Меграбян, Bilikiewicz, Fish и др.) описывается как самостоятельное
расстройство сенсорного синтеза (психосенсорные расстройства). Ощущения
изменения схемы тела могут выступать изолированно или в комплексе с другими
психопатологическими проявлениями и нередко являются весьма тягостными для
больного. Больной может воспринимать свое тело чрезмерно легким, тяжелым,
большим, маленьким, асимметричным (одна половина больше или меньше другой),
ощущать свои руки, ноги, шею удлиненными. Так, например, больная К.,
преподаватель, внезапно начинала чувствовать, как удлиняется ее шея и голова
поднимается высоко к потолку, что доставляло ей во время урока в классе
несколько мучительных минут, а больной Ц. вынужден был носить с собой в
портфеле кирпич для того, чтобы частично избавиться от ощущения невесомости
своего тела.
Психосенсорные
расстройства такого рода главным образом встречаются при органических по
данным авторов, занимающихся вопросами локализации функции (М. О. Гуревич, А.
С. Шмарьян и др.), эти нарушения имеют интерпариетальное представительство.
Нередко расстройства схемы тела впервые проявляются в гипнагогическом периоде.
Дереализация — это искаженное восприятие окружающего мира. К
дереализационному синдрому относятся нарушения восприятия размера предметов:
микропсия (предмет воспринимается уменьшенным), макропсия (воспринимается
увеличенным); освещенности — галеропия, например, предмет кажется ярко
освещенным, вплоть до ореола вокруг него; цвета — утрата красок и оттенков,
ксантопсия (весь предмет или пейзаж кажется окрашенным в желтый цвет), эритропсия
(окружающее окрашивается в кроваво-красные тона). Некоторые авторы (Jaspers и др.) называют изменения
окраски предметов изменением качества зрительного восприятия. Дереализация
включает изменение расстояния воспринимаемых объектов приближение, удаление;
изменение формы: утолщение, дисморфопсия (изменяется конфигурация объекта,
например, утолщение основания предмета), искривление и т. д.; количества:
полиопия (один предмет воспринимается как три, пять и более предметов абсолютно
одинаковых по всем их свойствам); и, наконец, состояние покоя также может
восприниматься искаженно (дрожание, падение и т. п.). Все вышеприведенные
дереализационные проявления также в основном характерны для органического поражения
центральной нервной системы.
В ряде
случаев дереализационные явления могут носить характер пароксизмов. Так, например, Schneck описывает случай пароксизмально
возникающей макропсии: во время приступов пациент внезапно чувствовал жужжание
в ушах и видел разговаривающих людей, их двигающиеся губы, но не слышал
произносимых слов. Затем люди становились необычно большими, так же как и
предметы вокруг. Себя больной чувствовал очень маленьким, он испытывал страх
перед вос

принимаемыми образами, чувствовал
свою обособленность, но ничего
Рис. 3. Зимнее утро. «Пробуждение».
не мог сказать об этом во время
этого состояния и в первые минуты после его исчезновения. Больной мог
прекращать макропсию вытягиванием руки и схватыванием предмета на столе. Такие
варианты дереализационных явлений могут быть отнесены к эпилептиформной
симптоматике.
Некоторые
виды дереализационных расстройств, в особенности изменения окраски предметов,
их освещенности, наступают при интоюсикациях психотропными препаратами и наркотиками
(мескалин, ЛСД-25, гашиш и др.).

Интересной формой дереализации
являются симптомы «уже виденного»
(deja vu) и «никогда не виденного»
(jamais vu).
Рис. 4. Деперсонализационно-дереализационные
явления в изображении больного с органическим поражением головного мозга
интериористальной локализации.
Симптом
«уже виденного» или «уже пережитого» заключается в том, что больной, попавший в
незнакомую обстановку, внезапно ощущает абсолютную уверенность, что все это ему
хорошо знакомо, что он уже видел раньше эту обстановку или переживал настоящую
ситуацию, хотя ему заведомо известно, что он находится здесь впервые. Симптом
этот редко предъявляется больным в качестве жалоб, так как принимается
пережившим его человеком за ошибку памяти и требует, как правило, врача для
выяснения соответствующих вопросов. Симптом «никогда не виденного» заключается
в том, что пациент неожиданно перестает узнавать хорошо знакомую ему
обстановку. На расстройство восприятия такого рода больные могут жаловаться и
сами, так как такие проявления приводят иногда к неадекватным ситуации
поступкам, самими больными трактуются как странные и нередко пугают их. Больной
может жаловаться, что несколько раз не мог найти свой дом или переставал
ориентироваться в собственной квартире.
Симптомы
deja vu и jamais vu в некоторых случаях носят характер
ауры и предшествуют развитию эпилептического припадка.
Близок
к симптому «никогда не виденного», а может быть, даже является его
разновидностью симптом «поворота объекта», который встречается относительно
редко и выражается в появлении ощушения, что находящиеся в поле зрения объекты
совершили поворот на 180 и более градусов, при этом на какое-то время может
нарушаться ориентировка в окружающей обстановке.
Симптом
нарушения чувства времени выражается в ощущении ускорения
или замедления течения времени. Симптом не является исключительно дереализационным, а
содержит в себе и деперсонализациониой компонент. Отнесение этого симптома к
эпилептиформным расстройствам возможно лишь в случае его пароксизмального
возникновения и исчезновения.
 Рис. 5. Дереализационное расстройство в состоянии
алкогольного делирия.
Рис. 5. Дереализационное расстройство в состоянии
алкогольного делирия.
ОБМАНЫ
ВОСПРИЯТИЯ — ИЛЛЮЗИИ, ГАЛЛЮЦИНАЦИИ
Существует
ряд качеств, сближающих иллюзии и галлюцинации, однако между ними имеются
принципиальные различия: иллюзии — это искаженное восприятие действительно
существующего во внешней среде реального объекта. При соответствующих условиях
иллюзии могут возникать у психически здоровых людей, наличие иллюзий без других
психотических симптомов еще не дает достаточных оснований утверждать, что
человек находится в психотическом состоянии. Галлюцинации
и возникают вне непосредственной связи с реальными раздражителями внешней
среды и относятся обычно к психотическим симптомам. Исключение могут
составлять гипнагогические, гипнопомпические, функциональные и внушенные
галлюцинации.
Кроме
общего для иллюзий и галлюцинаций подразделения по органам чувств (зрительные,
слуховые, обонятельные, вкусовые, тактильные и пр.), иллюзии делятся на
физические, физиологические, иллюзии привычного восприятия, аффективные,
парэйдолические.
Физические
иллюзии следует выделить из всех
остальных, потому что они основаны на законах физики. Примером физических
иллюзий может явиться восприятие преломления предметов на границе различных
прозрачных сред.
На
принципе физических иллюзий построена работа иллюзионистов. У публики вызывают
живой интерес полученные с помощью зеркал и особого освещения зрительные
иллюзии в виде отделенной от туловища головы, парящей в воздухе женщины и др.
Отношение психически здоровых людей к подобного рода зрелищам обычно характеризуется
желанием понять технику достижения этих зрительных эффектов. У психически
больных возможно формирование своеобразного отношения к этим зрительным
обманам восприятия: могут возникать мысли о специальном особом значении
увиденных феноменов, а тенденция к объяснению на основании физических
закономерностей может отсутствовать. Таким образом, при психических
заболеваниях даже иллюзии могут, не корригироваться.
Физиологические иллюзии
связаны с особенностями функционирования анализаторов. Если смотреть на
окружающие предметы с быстро вращающейся карусели, то в течение нескольких
секунд после ее остановки будет восприниматься круговое движение домов и
деревьев. Комната, окрашенная в теплые цвета, кажется менее просторной. чем та,
стены которой окрашены холодными тонами. При большой скорости приближения к
предметам последние воспринимаются резко увеличивающимися, разбухающими» Этот
вид физиологической иллюзии хорошо известен в авиации.
Близки
к физиологическим иллюзии привычного восприятия, их возникновению способствует недостаточная
концентрация внимания на объекте восприятия. Так, например, нередко остаются
незамеченными опечатки при длительном чтении или особенной заинтересованностью
фабулой текста, в стандартных объявлениях.
Следующим
видом иллюзий являются аффективные. Для
их возникновения имеет основное значение наличие сильного аффекта или
необычного эмоционального состояния (страх, напряженное ожидание и т. д.). Ф.
Ф. Детенгоф считает, что возникновение иллюзий чаще всего связано с
эмоциональной настроенностью. Затрудненные условия восприятия во всех случаях
способствуют образованию иллюзий, а при аффективных иллюзиях ухудшение
освещенности, например, вечерние сумерки, ночная темнота, кроме того, могут
усиливать отрицательные эмоции, способствуя возникновению патологии
восприятия. Примером аффективных иллюзий может быть восприятие в темноте
какого-либо неодушевленного предмета как угрожающе склонившейся фигуры человека. Аффективные иллюзии — это искажение восприятия,
связанное с необычным эмоциональным состоянием.

Парэйдолические иллюзии связаны с деятельностью воображения при фиксации взгляда
на предметах, имеющих нечеткую конфигурацию, как, например, облака, пятна на
стенах, пятна Роршаха и т. д. Примером парэйдолических иллюзий может послужить
иллюзорное восприятие ребенком шевелящихся в темноте за окном веток, которые
кажутся ему фигурами сказочных зверей и птиц.
Рис. 6. Парэйдолические иллюзии
(в узорах мороза на окне видны цветы и животные).
Аффективные,
особенно парэйдолические и вербальные иллюзии, хотя, как мы уже говорили, и не
могут служить доказательством психического заболевания, свидетельствуют о
переутомлении или каком-либо необычном состоянии человека, например, ложное
узнавание при напряженном ожидании кого-либо.
Однако,
иллюзии далеко не всегда столь безобидны, как приведенные нами примеры.
Неровности штукатурки и различные пятна на стене начинают, например, в
состоянии похмелья восприниматься как страшные рожи, кресты, гробы — эти.
парэйдолии могут быть первыми признаками развивающегося делирия и не исчезают
потом на всем протяжении психоза, существуя наряду с галлюцинациями, а
слуховые вербальные иллюзии в виде ложно воспринятых угроз в индифферентном разговоре
окружающих прочно включаются в систему развивающихся идей отношения и
преследования.
Механизм
возникновения галлюцинаций значительно сложнее, чем иллюзий: в прошлом веке для
объяснения их появления была выдвинута периферическая теория (придавалось
решающее значение дефектам периферического отдела анализатора), которая в
настоящее время в своей радикальной форме сторонников не имеет. Неврологическая
теория связывала галлюцинации с раздражением определенных центров мозга. И. П.
Павлов объяснял механизм возникновения галлюцинаций наличием в коре больших
полушарий головного мозга очага патологической инертности раздражительного
процесса, Е. А. Попов считал, что в возникновении галлюцинаций основное
значение имеют фазовые состояния.
В
настоящее время в механизмах возникновения галлюцинации придается значение
повышению «реакции пробуждения» о ретикулярной формации в сочетании с
нарушением в сенсорных синапсах (West и др.).
Галлюцинации
отличаются значительно большим разнообразием, чем иллюзии, и трудно найти
какую-либо схему систематизации галлюцинаций, которую можно было бы считать
всеобъемлющей. Галлюцинации, так же как и иллюзии, распределяются по органам
чувств: зрительные, слуховые, обонятельные, вкусовые, тактильные, общего чувства;
далее галлюцинации распределяются по степени сложности на элементарные, простые и сложные.
Разделение
галлюцинаций по органам чувств и степени сложности, как правило, не встречает
каких-либо затруднений для понимания: элементарные
галлюцинации — это мнимое восприятие отдельного звука, стука, шума (акоазмы),
или восприятие света, цвета (фотопсии).
К пpoстым
галлюцинациям
относятся
галлюцинации, которые можно локализовать в пределах одного анализатора,
например, только зрительные, только обонятельные, только слуховые и проч. С л о ж н ы е (комплексные,
комбинированные) галлюцинации — это галлюцинации, одновременно возникающие в
двух и более анализаторах.
Например,
больной П., перенесший белую горячку, рассказал, что, работая ночью в гараже,
услышал со стороны окна «писклявый голос», который позвал: «Митя выйди»
(простые галлюцинации), а когда вышел на зов, увидел во дворе, метрах в десяти от себя, голого,
черного, косматого человека, который манил его «лапой», приговаривая елейным
голосом: «Иди сюда, иди сюда» (сложные галлюцинации).

Рис. 7. Зрительные псевдогаллюцинации
(больная видит в голове глаз).
Очень
существенным для диагностики является деление галлюцинаций на истинные и ложные
или псевдогаллюцинации. Истинные галлюцинации свойственны преимущественно
заболеваниям экзогенной этиологии, псевдогаллюцинации возникают чаще при
шизофрении.
Классическое
описание псевдогаллюцинаций было дано В. X. Кандинским. К сожалению, для
дифференцирования истинных и псевдогаллюцинаций нередко предлагается только
критерий проекции галлюцинаторных образов во вне (истинные галлюцинации) или
внутрь своей головы, тела (псевдогаллюцинации). С точки зрения такого критерия
невозможно правильно оценить, например, такие галлюцинации: больной П.
(диагноз — шизофрения, параноидная форма) слышал из легковой машины,
проехавшей на расстоянии 300—400 метров, голоса людей, «шепотом
договаривавшихся его шантажировать», или больной Ч. (с тем же диагнозом) ощущал
в своей комнате неопределенный запах из дома напротив, которым женщина,
проживающая там, давала ему знать, что хочет с ним жить половой жизнью. В обоих
приведенных примерах мы бесспорно, с нашей точки зрения, имеем дело с псевдогаллюцинациями,
тогда как по* вышеуказанному критерию их пришлось бы относить к истинным.
Представляется
целесообразным для разграничения истинных и псевдогаллюцинаций пользоваться
следующими критериями:
1.
Критерий проекции.
Истинные
галлюцинации имеют внешнюю проекцию в пределах возможного чувственного
горизонта. В том случае, если галлюцинации проецируются внутри собственного
тела или за пределами чувственного горизонта,, их следует относить к
псевдогал-^юцинациям.. Так, например, к псевдогаллюцинациям относятся голоса,
слышимые больными на значительных расстояниях — из соседнего дома, другого
города, а также образы, видимые за пределами возможного оптического горизонта.
2.
Критерий объективной
реальности и чувственной яркости. Истинные галлюцинации обладают для больного всеми чертами реального
восприятия и трактуются как существующие в действительности. Больные
идентифицируют их с реальными объектами, могут в деталях описать их характер.
Псевдогаллюцинации обычно лишены свойств объективной реальности и
чувственной живости. Слуховые псевдогаллюцинации негромкие, неотчетливые.
Больные не в
состоянии определить, мужской или женский голос или слышат
знакомый голос или незнакомый. Иногда больные сомневаются, слышат ли они
голоса или звучание собственных мыслей. Зрительные псевдогаллюцинации могут
быть яркими, и больные иногда подробно описывают их особенности однако и в этих
случаях галлюцинаторные переживания не идентифицируются с реальными образами. Больные характеризуют их как «нематериальные»,
«прозрачные»,
«лишенные объемности».
3.
Критерий сделанности.
Истинные
галлюцинации не сопровождаются переживанием сделанности,
подстроенности. Псевдогаллюцинации нередко связываются больными с действиями
определенных лиц, которые, например, «показывают» для них специальные образы,
заставляют слышать голоса и т. д.
4.
Критерий актуальности
поведения. Истинные
галлюцинации сопровождаются актуальным поведением. Больной с истинными галлюцинациями
убежден в реальности галлюцинаторных образов и ведет себя адекватно их
содержанию. В случаях появления устрашающих образов больные испытывают страх,
пытаются спастись или, защищаясь, нападают. Примером актуальности поведения
при истинных галлюцинациях может быть делириозный синдром. Для
псевдогаллюцинаций актуальность поведения не характерна. Больной,
испытывающий, например, слуховые псевдогаллюцинации неприятного, оскорбляющего
или угрожающего содержания, продолжает почти безучастно лежать в постели. В
некоторых случаях возможны неадекватные содержанию псевдогаллюцинаций реакции.
5.
Критерий социальной
уверенности. Истинные
галлюцинации сопровождаются чувством социальной уверенности. Больные уверены,
что другие находящиеся с ними рядом люди также испытывают те же переживания.
При псевдогаллюцинациях больные считают, что эти явления имеют сугубо личный
характер. На вопрос, испытывают ли те же переживания другие находящиеся рядом
лица, больные с псевдогаллюцинациями отвечают отрицательно или затрудняются в
ответе.
6.
Критерий направленности
на психическое или физическое «я». Истинные галлюцинации угрожающего характера
направлены на физическое «я» больного, псевдогаллюцинации угрожающего,
посягательского содержания адресуются, в основном, к психическому «я».
7. Критерий зависимости от времени суток. Интенсивность истинных
галлюцинаций обычно усиливается к вечеру. Колебания интенсивности
псевдогаллюцинаций в зависимости от времени суток, как правило, не бывает.
По этиопатогенетическому
признаку и условиям возникновения можно выделить также психогенные
(аффектогенные), доминантные (психические), гипнагогические и гипнопомпические,
рефлекторные и
функциональные,
навязчивые, стереотипные и внушенные галлюцинации. Кроме того, выделяются
различные галлюцинаторные синдромы-галлюцинозы: педункулярный, или
мезэнцефалический галлюциноз, галлюциноз Платуа, резидуальный галлюциноз и др.
Аффектогенные (психогенные) галлюцинации возникают обычно вскоре
после сильного душевного потрясения и отражают, содержание психотравмирующего
момента. Это, как правило, истинные зрительные или слуховые галлюцинации.
Доминантные
(психические)
галлюцинации по
своему происхождению имеют сходство с
аффектогенными — они также
связаны психологически с психотравмирующей ситуацией, отражают ее в своем
содержании и прогностически относительно благоприятны, но, если аффектогенные
галлюцинации связаны, как правило, с внезапно возникающей психической травмой, то
доминантные возникают по мере постепенного усиления
психотравмирующей ситуации, когда опрепеленные отрицательные эмоции и мысли, их вызвавшие, становятся
доминантными.
Например,
больная С, девушка 20-и лет, на приеме у окулиста узнала, что у нее
прогрессирующая близорукость и ей следует постоянно носить очки, несколько раз
она посещала врача, много думала о том, как внешне проиграет ее лицо при наличии очков, и вот, выходя из поликлиники,
услышала, как несколько человек сказали о ней: «Слепая курица». Четкая психологическая связь
содержания галлюцинаций с ситуацией свидетельствует в этом случае в пользу их
доминантного происхождения.

Рис. 8.
Истинные зрительные галлюцинации: «смерть несет на блюде разрезанное на дольки
человеческое лицо». Рисунок подростка, перенесшего делирий при скарлатине.
Гипнагогические и гипнопомпические галлюцинации возникают чаще в период перехода
между бодрствованием и сном, гипнагогические — в момент засыпания,
гипнопомпические — при пробуждении. К гипнагогическим относятся также галлюцинации,
возникающие при закрытых глазах или в темноте. Галлюцинаторные образы
появляются при закрытых глазах и исчезают при их открывании.
Гипнагогические
галлюцинации могут содержать слуховые и зрительные элементы одновременно, быть очень яркими
и интенсивными. Иногда они сочетаются с парестезиями в области рта и рук,
звуком бормочущих голосов и представлены колеблющимися визуальными образами
приближающихся и удаляющихся крупных объектов. Такого рода гипнагогические
галлюцинации называются феноменом Jsakower'a и связываются автором, с нашей
точки зрения, без достаточных оснований с «оживлением в памяти периода
детского кормления».
Гипнагогические
галлюцинации нередко встречаются у здоровых при переутомлении, особенно после
каких-либо однообразных действий, связанных с напряжением зрения, например,
собирание грибов.
М. А.
Гольденберг относил гипнагогические и гипнопомпические галлюцинации к
выделенной им группе гипопсихотических симптомов, Ф. Ф. Детенгоф называет их
гипнагогическими явлениями, что отражает стремление подчеркнуть их меньшую
значимость в психопатологической картине по сравнению с другими видами
галлюцинаций. Таким образом, наличие гипнагогических галлюцинаций еще не дает
нам права считать состояние больного психотическим, хотя и нельзя умалять их
значения, так как обманы восприятия в гипнагогическом периоде могут играть роль
этапа в развитии психоза, указывать на выраженные явления астении или на
резидуальные явления ранее перенесенных органических заболеваний головного
мозга различной этиологии.
К рефлекторным галлюцинациям относятся галлюцинации,
возникающие совместно с каким-либо реальным раздражителем, однако они не
являются его искаженным восприятием, а воспринимаются отдельно от раздражителя.
Последний является вместе с тем непременным условием их возникновения. Как
только исчезает этот реальный образ, исчезают и галлюцинации. Например, больной
В., слушая фортепианную музыку, видел перед глазами цветные, лиловые дорожки,
которые двигались в поле зрения то вверх, то вниз, с большей или меньшей
интенсивностью и исчезали, как только музыка прекращалась.
Галлюцинации,
при которых и реальный, и галлюцинаторной образы локализуются в одном
анализаторе, выделяются из группы рефлекторных под названием — функциональные.
Больной Б. (диагноз — посттравматическая энцефалопатия), который ежедневно
ездил домой на пригородном поезде, слышал одновременно со стуком колес одну и
ту же стереотипную фразу: «Жить не
будешь, жить не будешь!», на остановках галлюцинации исчезали. Это пример
функциональных галлюцинаций, так как и реальный раздражитель (стук колес), и
галлюцинаторное восприятие локализуются в пределах слухового анализатора.
Стереотипные галлюцинации характеризуются, однотипностью и
повторяемостью. Примером такого рода могут быть галлюцинации при повторяющейся
эпилептической ауре (перед началом припадка видится одна и та же темная
фигура, слышится одинаковая мелодия или ощущается один и тот же запах).
Стереотипные галлюцинации более характерны для эпилептических и органических
психозов. В тех случаях, когда больной способен проявлять критику к
стереотипным галлюцинациям, они выделяются под названием навязчивых.
Внушенные
галлюцинации в зависимости от пути их возникновения могут иметь различное
значение для оценки психического состояния человека. Если галлюцинации внушены
пациенту, погруженному в гипнотический сон, или получают распространение путем
взаимного индуцирования в толпе, охваченной религиозным экстазом, например,
видение различных знамений, внушенных толпе жрецами в древнем Египте, то, как
вызванные искусственно у здоровых людей, они представляют ограниченный интерес
для психиатра. Большое значение следует придавать галлюцинациям, полученным
при проверке симптомов Липмана, Рейхардта, Ашаффенбурга. Симптом Липмана
считается положительным, когда у больного в бодрствующем состоянии при
надавливании на глазные яблоки (при полностью опущенном веке) можно получить
зрительные галлюцинации. Симптом Рейхардта заключается в том, что больной видит на чистом
листе бумаги рисунки или читает несуществующий текст. Описанный Ашаффенбургом
симптом проявляется в том, что больной разговаривает по отключенному от сети
телефону. Наличие указанных симптомов свидетельствует о состоянии определенной
«галлюцинаторной готовности» и отражает, таким образом, психическую патологию.
Термином
галлюциноз обозначается синдром,
представленный обильными галлюцинациями, возникающими на фоне ясного сознания.
В типичных случаях критического отношения к галлюцинациям у больных не
имеется, как, например, при остром алкогольном галлюцинозе. При длительном
течении галлюциноза критическое отношение к галлюцинациям может появляться (Е.
А. Попов).
Периоды
галлюцинаторных проявлений при некоторых галлюцинозах чередуются со светлыми
промежутками. Такая смена получила название психической диплопии
(Jackson).
В
Галлюциноз Платуа описан автором при сифилисе мозга, проявляется
вербальными галлюцинациями в сочетании с бредовым компонентом интерпретативного
характера, хотя, как и при педункулярном галлюцинозе, к обманам чувств может
сохраняться критическое отношение, состояние это тяготит больного и нередко
вызывает приступы психомоторного возбуждения.
Галлюцинозы
спонтанных ремиссий, как правило, не дают. Иногда слабо поддаются
медикаментозному воздействию. В ряде случаев после окончания острых проявлений
психоза на более или менее продолжительный период у больного сохраняются галлюцинации,
которые были составной частью психоза. Такого рода состояния носят название резидуального галлюциноза.
Зрительные
галлюцинации имеют следующие разновидности.
Аделоморфные галлюцинации — это чаще простые зрительные
псевдогаллюцинации, при которых галлюцинаторные образы лишены четкости форм,
объемности и яркости красок (встречаются при шизофрении).
Аутоскопнческие (дейтероскопические) галлюцинации характеризуются
появлением образа в виде двойника. Аутоскопнческие галлюцинации имеют обычно
внешнюю проекцию. Больной видит совершенно подобного ему человека, который
одет так же, как и он. Чаще возникает один двойник, однако возможны
галлюцинаторные переживания нескольких двойников одновременно. Аутоскопические
галлюцинации могут быть сложными — двойник разговаривает, передвигается, имитирует
движение больного, прикасается к нему.
Реакции больных на
аутоскопические галлюцинации различны. Иногда наблюдается удивление, смешанное
со страхом, в других случаях — чувство грусти. Описываются также радостные
переживания (Arieti, meth). Возможно также индифферентное
отношение к образам. Иногда двойник воспринимается нечетко, расплывчато, как
бы в тумане. В этих случаях следует говорить об аутоскопических
псевдогаллюцинациях.

Рис. 9. Аутоскопические
полиопические гипнагогические галлюцинации в состоянии похмелья.
Термином
отрицательные аутоскопиические галлюцинации определяются те случаи, когда
больной не видит себя в зеркале.
Механизмы
развития аутоскопических галлюцинаций, очевидно, различны.
Аутоскопические
галлюцинации нередко сопровождают тяжелые формы мозговой патологии. Может быть,
с этим обстоятельством связано существующее в немецком фольклоре поверье —
«Человек, который увидел своего двойника, вскоре умирает». Critchley, Penfield a. Rasmussen, Gerstmann связывают развитие
аутоскопических галлюцинаций с поражением височных и теменных областей
головного мозга. Fish подчеркивает значение поражения
теменной области вследствие церебрального тромбоза.
Нами
наблюдались гипнагогические аутоскопические галлюцинации в послеоперационном
периоде у больных, перенесших операции на сердце. Развитие галлюцинаций в этих
случаях происходило при явлениях гипоксии.
Имеются
указания на значение психогенного фактора в возникновении аутоскопических
галлюцинаций. Так, Lukianowicz наблюдал появление
аутоскопических галлюцинаций после психической травмы у женщины без признаков
органического заболевания головного мозга.
Упоминания
об аутоскопических переживаниях можно найти в художественной литературе. О них
писал Гёте, Мопассан, Эдгар По и др. Гёте описывал аутоскопические галлюцинации
на основе самонаблюдения: однажды во время прогулки верхом он увидел
приближавшегося к нему другого всадника, который был его двойником. Видение
продолжалось несколько секунд и затем исчезло.
Полиопические галлюцинации проявляются возникновением множества
одинаковых галлюцинаторных образов, например, больной Т. (диагноз —
алкогольный делирий) видел в комнате множество одинаковых гномов.
Экстракампинные зрительные
галлюцинации — один из видов зрительных псевдогаллюцинаций с проекцией вне
поля восприятия. Например, больной К. (диагноз — шизофрения, параноидная форма),
находясь в помещении, «мысленным взглядом» видел стропила крыши дома, в котором
он находился в этот момент, и летающего над домом голубя. Экстракампинные
зрительные галлюцинации характерны главным образом для шизофрении.

Рис. 10. Экстракампинные зрительные псевдогаллюцинации (больной видит сквозь стену
фигуры обнаженных бесцветных женщин).
Рис. 11. Макроскопические зрительные экстракампинные псевдогаллюцинации. Видны
прозрачные нагие женщины больших размеров по ту сторону стены.
Лилипутные
галлюцинации представлены образами значительно уменьшенных размеров.
Содержание лилипутных галлюцинаций обычно носит приятный характер.
Галлюцинаторные образы ярко окрашены. Больные видят «маленьких гномов, одетых
в яркие платья», «кукольный театр». Лилипутные галлюцинации обычно развиваются
при инфекционных заболеваниях: скарлатине, сыпном тифе, они характерны также
для интоксикаций некоторыми препаратами, например, хлороформом и эфиром (Leroy a. Furscac).

Рис. 12. Лилипутные галлюцинации.
Рисунок больного, перенесшего делирий инфекционной этиологии.
Отрицательные галлюцинации — это вид внушенных
зрительных галлюцинаций. Их сущность заключается в том, что пациенту в состоянии
гипнотического сна внушается на какое-то время, что он не может видеть те или
иные реальные зрительные образы. Если внушение удается, то человек, находящийся
в состоянии гипнотического сна, смотрит на реальный объект и не видит его
(отрицательная галлюцинация). Нам, например, удавалось ряду больных, которых мы
погружали в гипнотический сон, внушить на 15—20 минут, что они видят только
белый цвет, и больные не воспринимали в этот период других цветов.
Гемианопсические галлюцинации — галлюцинации с
выпадением одной половины поля зрения. Встречаются при органическом поражении
головного мозга. Тот факт, что большинство психиатров имеет только
теоретическое представление об этом виде галлюцинаций, объясняется их
относительной редкостью, с одной стороны, и отсутствием соответствующей
нацеленности врача в момент, исследования психического статуса больного, с
другой, т. е. этот вид галлюцинаций удается
практически выявить только в тех случаях, когда больной сам активно расскажет
о соответствующей особенности пережитых им обманов чувств.
Галлюцинации Шарля Бонне получили свое название по
имени описавшего их в XVIII веке французского натуралиста. Эти галлюцинации в
свое время служили опорой сторонникам периферической теории возникновения
галлюцинаций. Бонне обратил внимание на корреляцию между патологическим состоянием
органов чувств и появлением галлюцинаций. Галлюцинации типа Шарля Бонне — это
всегда простые галлюцинации, например, зрительные — при глаукоме или катаракте,
слуховые — при отитах. Для этого вида галлюцинаций характерна своеобразная
очаговость, иначе говоря, в психическом состоянии пациента обычно нет
какой-либо другой патологии, кроме указанных галлюцинаций, и нередко
сохраняется к ним частичная критика.
Кроме вида зрительных галлюцинаций, большое значение
для диагностики имеет их тематика, так, например, зоопсии, видение алкогольных
сцен, люди, одетые в черное, более характерны для алкогольного делирия,
религиозные темы — для эпилепсии, образы умерших родственников — для реактивных
состояний и т. д.
Несмотря на свою значимость для оценки психопатологической
картины, зрительные галлюцинации занимают в психиатрии меньшее место, чем
слуховые, в силу того, что последние встречаются в несколько раз чаще и нередко
определяют поведение больного в психотическом состоянии.
Слуховые галлюцинации в свою очередь подразделяются
на вербальные, императивные, комментирующие, контрастирующие, экстракампинные,
речедвигательные, угрожающие.
Вербальные галлюцинации — это
галлюцинации в форме слов или целых фраз. Они могут быть императивными, т. е. носить повелительный
характер: голоса приказывают совершать те или иные поступки, производить
зачастую опасные для окружающих или самого больного действия. В том случае,
когда императивные галлюцинации имеют истинный характер и, следовательно,
сопровождаются актуальностью поведения, приказы голосов нередко реализуются
больными.
Комментирующие
галлюцинации — часто встречающийся вид слуховых вербальных галлюцинаций. Голоса
сопровождают действия больного своеобразными комментариями, что нередко
раздражает больного, доводит до исступления и также может послужить причиной
антисоциальных действий или попытки к самоубийству. Например, больной Б.
совершил попытку к повешению в связи с тем, что голоса сопровождали все его
поступки не лестными для него замечаниями («пошел, грязный галстук одел,
знаем, куда собрался: к любовнице пошел, опять домой не придет»).
Психопатологически интересным вариантом слуховых галлюцинаций являются
контрастирующие
(антагонистические) галлюцинации. В
этих случаях вербальные галлюцинации носят характер диалога, причем один голос
ругает больного, осуждает его поступки, обвиняет его в самых черных
намерениях, а другой голос, напротив, оправдывает его, благовидно объясняет
поступки, говорит приятные для больного вещи. В том случае, когда
контрастирующие галлюцинации имеют императивный рисунок, голоса отдают больному
прямо противоположные распоряжения. Например, один голос приказывает петь, а
другой — молчать.
Особенно тягостные ощущения у больного вызывают угрожающие галлюцинации. Голоса грозят
больному страшными муками, пытками за какие-либо мнимые преступления или
действительную вину. Нам удалось
отметить некоторую специфику в направленности галлюцинаций при алкогольных
психозах, что может до какой-то степени помочь при дифференцировании
алкогольного делирия и острого алкогольного галлюциноза в тех случаях, когда
расстройство сознания при делирии недостаточно выражено: при остром
алкогольном галлюцинозе голоса высказывают угрозы в адрес больного в третьем
лице, сообщают о наказании, которое он должен понести, или в форме диалога
обсуждают возможные способы его уничтожения. Например, больной К. (диагноз —
острый алкогольный галлюциноз) услышал, как на привокзальной площади голос из
репродуктора объявил, что он многоженец и разыскивается милицией для помещения
сроком на десять лет в колонию строгого режима, после чего в ужасе прибежал в
отделение милиции оправдываться. Больной Г. (диагноз — острый алкогольный
галлюциноз), находясь в поезде, услышал, как около двери его купе трое мужчин
договаривались убить его и выбросить из поезда. Выпрыгнул из окна вагона, когда
поезд замедлил ход. При белой горячке голос чаще угрожает больному,
непосредственно обращаясь к нему. Например, больной Ч. (диагноз — алкогольный
делирий), который выпрыгнул из окна третьего этажа, слышал у себя за спиной
слова: «Всех продал — вот тебе нож под лопатку!», а больной Р. (диагноз —
алкогольный делирий) слышал под окном голос мужчины (незнакомый), который
требовал отдать долг за два литра водки и угрожал «проломить ему голову».
 Экстракампинные слуховые галлюцинации — один из видов
слуховых псевдогаллюцинаций, которые характеризуются проекцией вне поля
слухового восприятия. Например, больной П. (диагноз — шизофрения, параноидная
форма), находясь в Новосибирской психиатрической клинике, слышал голоса,
разговаривающие с ним из Ленинграда. Экстракампинные
слуховые галлюцинации возникают, в основном, при шизофрении.
Экстракампинные слуховые галлюцинации — один из видов
слуховых псевдогаллюцинаций, которые характеризуются проекцией вне поля
слухового восприятия. Например, больной П. (диагноз — шизофрения, параноидная
форма), находясь в Новосибирской психиатрической клинике, слышал голоса,
разговаривающие с ним из Ленинграда. Экстракампинные
слуховые галлюцинации возникают, в основном, при шизофрении.
Рис. 13. Слуховые галлюцинации
Заканчивая описание слуховых галлюцинаций, следует сказать несколько
слов о речедвигательных галлюцинациях.
Речедвигательные
псевдогаллюцинации характеризуются уверенностью больного в том, что его речевой
аппарат произносит неслышимые слова. Галлюцинации такого рода встречаются, главным
образом, при шизофрении.
Обонятельные галлюцинации возникают при
многих психических заболеваниях, однако прежде всего они характерны для
органических заболеваний головного мозга с височной локализацией. При височной
эпилепсии обонятельные галлюцинации развиваются во время так называемых
унцинатных припадков. Эпилептическому припадку может предшествовать аура с
обонятельными галлюцинациями в виде неприятного запаха, как, например, запах
жженой резины.
В том случае, если обонятельные галлюцинации развиваются при шизофрении
и фазовых психозах, могут возникнуть затруднения в их дифференциальной
диагностике с бредовыми идеями. Так, например, больные, предъявляющие жалобы на
то, что от их тела исходит неприятный запах, часто не воспринимают этот запах
сами, а считают, что его чувствуют окружающие.
Вкусовые галлюцинации часто
сочетаются с обонятельными, развиваясь при тех же заболеваниях. Некоторые
авторы (Henderson и Batchelor и др.) указывают на
затруднения в дифференциальной диагностике вкусовых галлюцинаций со вкусовыми
иллюзиями.
Тактильные галлюцинации ранее
описывались как характерные для кокаиновых психозов. В настоящее время эти
психозы в нашей стране практически не встречаются. Тактильные галлюцинации
встречаются при делириозных синдромах различной этиологии, в частности, они
выступают в виде «симптома постороннего тела во рту» при тетраэтнлсвинцовом
делирии (И. Г. Равкин, А. А. Портнов). В этом случае тактильные галлюцинации
выступают как компонент сложных обманов восприятия, так как больные не только
ощущают посторонние предметы во рту (крошки хлеба, волосы, нитки), но и видят
их. Как показали наши исследования, «симптом постороннего тела во рту» может
выявляться и при хронических интоксикациях этилированным бензином и на фоне
ясного сознания. Зрительный компонент при этом полностью отсутствует.
Тактильные галлюцинации возникают также при шизофрении В этом случае
они сопровождаются обычно ощущением сделанности, связываются с воздействием со
стороны и носят, таким образом, псевдогаллюцинаторный характер. Больные
чувствуют воздействие электрического тока, неприятные ощущения жжения,
щекотания, покалывания. Нередки при шизофрении тактильные галлюцинации с
локализацией в области половых органов. Возможно сочетание тактильных галлюцинаций
с проприоцептивными.
Больные испытывают необычные ощущения сжимания или шевеления мозга,
высасывания легких, проникновения в глубь тела каких-то приборов.
Кинестетические или
психомоторные
галлюцинации — это термин, которым пользуются для определения появляющегося у
больных впечатления, что их части тела приводятся в движение помимо их воли.
Эти расстройства также наблюдаются обычно при шизофрении.
В возникновении токсических галлюцинаций основное значение имеет вид
токсического вещества, выраженность его галлюциногенных свойств, доза.
Необходимо учитывать, однако, и индивидуальные особенности человека. Так, в
детском возрасте галлюцинации возникают сравнительно чаще, чем во взрослом,
сопровождают простудные и инфекционные заболевания, протекающие с повышением
температуры. Легко возникают галлюцинаторные явления у лиц, страдающих атеросклерозом
сосудов головного мозга. Очевидно, бывают случаи особой подверженности к
возникновению галлюцинаций. Встречаются лица, у которых небольшие дозы алкоголя
могут вызвать галлюцинации. Даже производные группы фенотиазина, которые
применяются для снижения психотических проявлений, могут у некоторых больных
усиливать галлюцинации или сами вызывать новые галлюцинаторные расстройства.
Имеется группа препаратов, обладающих способностью вызывать
галлюцинации на фоне относительно ясного сознания. Эти препараты относятся к
галлюциногенным психотомиметикам.
По химической структуре в настоящее время различают четыре основных
вида галлюциногенов:
1) дериваты алкалоидов, содержащие индол;
2) дериваты пиперидина;
3) производные индийской конопли;
4) фенилэтиламины.
Дериваты алкалоидов, содержащие индол. К этой группе относится прежде
всего диэтиламид лизергиновой кислоты — ЛСД-25. Лизергиновая кислота
получается в результате гидролиза алкалоидов спорыньи, известны различные ее
производные. Диэтиламид лизергиновой кислоты был синтезирован Stoll'ом
и Hoffmann'ом в
Гармин является препаратом с
трехкольцевой ароматической системой, он выделяется из некоторых кустарников в Латинской Америке и
используется для вызывания галлюцинаторных состояний.
Ибогаин — алкалоид индола с
большей кольцевой структурой — известен в Африке, где им пользовались для
вызывания галлюцинаторных проявлений, возникающих на фоне состояния
обездвиженности.

Рис. 14. Расстройства восприятия при интоксикации ЛСД-25.
Псилоцибин является фосфорилированным
дериватом гидроксилированного N1N диметилтриптамина, относясь, таким образом, к подгруппе
дериватов триптамина. Сам триптамин не обладает галлюциногенными свойствами.
Активными в этом отношении являются его

Рис. 15. Изменение качества
зрительного восприятия и иллюзии
при интоксикации ЛСД-25.
N1N
замещенные производные. Псилоцибин, наряду с псилоцином, находится, в
мексиканском галлюциногенном грибе. Дозировки, вызывающие психические
расстройства у человека, 4—8-мг.
Дериваты пиперидина. К
этой группе относятся хорошо известные антихолинергические соединения, входящие
в состав белладонны: и дурмана — атропин, скополамин, гиосциамин. Все эти препараты вызывают
яркие галлюцинации, входящие в структуру делириозного синдрома. Дериватом
пиперидина является также кокаин.
Следует подчеркнуть, что эти препараты могут лишь условно быть отнесены к
галлюциногенам, так как они вызывают психические нарушения чаще при
передозировках.
В то же время Abood и
др. синтезировали большое количество соединений, в которых замещенные боковые
цепи гликолевой кислоты занимают мета, а не пара положение к азоту
пиперидинового кольца. Эти изменения сопровождаются значительным усилением
психотропного эффекта. Наиболее известным из этих препаратов является дитран, вызывающий развитие
галлюцинаций в периоде следующего за кратковременным оглушением делириозного
синдрома. Галлюциногенным эффектом обладает также сернил, предложенный в начале в качестве
аналгетика в связи с блокирующим эффектом на сенсорные синапсы. Галлюцинации
при действии сернила развиваются на фоне психических нарушений
шизофреноподобного характера.
Производные индийской
конопли. Препараты этой группы известны еще со времен
древнего мира как средства, вызывающие нарушения восприятия. К ним относится, в
частности, гашиш. Гашиш и другие
алкалоиды, дериваты индийской конопли вызывают возбуждение, эйфорию, явления
аутизма, фантастические переживания и, особенно при употреблении в больших дозах,—
иллюзии и галлюцинации.
Курение гашиша (маригуаны) в настоящее время чрезвычайно распространено
в США и охватывает, по данным Mandell'a и West'a, большие группы населения:
«от уголовных элементов до профессиональных музыкантов и студентов колледжей».
Фенилэтиламины. М е
с к а л и н. Препарат получил свое название от индейского племени мескалеро,
которое употребляло его при культовых обрядах в виде вытяжек из кактуса Lophophora williamsii. До
сих пор бутоны кактуса употребляются некоторыми индейскими племенами Юго-Запада
США для вызывания психических нарушений субъективно приятного характера, в
особенности ярких цветных зрительных галлюцинаций.
Serko следующим образом описывал самонаблюдение при
интоксикации мескалином: «На колеблющемся иллюминированном фоне наблюдались
приятные движения световых лучей, которые то превращались в двигающиеся в
различных направлениях спирали, то внезапно приобретали
вращательные движения»... Наряду со зрительными галлюцинациями интоксикация
мескалином в ранней стадии развития приводит к изменению качества зрительного
восприятия. Serko
подчеркивал необычно яркое восприятие окраски предметов: «Недокуренные
сигареты, полусгоревшие спички, находящиеся в пепельнице, чернильные пятна на
столе... привлекали почти непрерывно мое внимание вследствие их живой
окраски...». Serko
пишет, что он был «интоксицирован красками». Светящуюся цветовую гамму и
богатство окраски было трудно передать словами.
Адренохром. Препарат представляет собой
по химической структуре тригидроксииндол (продукт окисления адреналина), обладает
галлюциногенными свойствами при внутривенном введении в дозе 0,5 мг.
Многие современные исследователи отводят немаловажную роль в
возникновении галлюцинаторных обманов восприятия сенсорной депривации.
Разбирая теории, объясняющие механизмы возникновения галлюцинаций мы упоминали
концепцию West'a.
West сформулировал общую теорию галлюцинаций, которая
сводит различные варианты возникновения галлюцинаторных явлений к единому
механизму. Когда нарушается приток сенсорной информации к мозгу за счет
патологии в системе анализатора с одновременным повышением «реакции
пробуждения» в ретикулярной формации, то оживает информация, воспринятая в
прошлом, трансформируясь в более или менее сложные галлюцинаторные образы. При
сенсорной депривации также отсутствует приток сенсорной информации к мозгу, но
не за счет патологии анализатора, а в связи с условиями, в которых отсутствует
эта информация.
Таким образом, теоретически постулируется возможность возникновения
галлюцинаторных явлений в результате сенсорной депривации, (т. е.
изоляции от внешних раздражителей.
Одной из первых работ по сенсорной депривации было исследование
сотрудников из университета Мак Хилла. В целях изучения влияния сенсорной
депривации на организм взрослого человека исследователи (Bexton, Heron, Scott) поставили серию
экспериментов. Испытуемые изолировались в течение трех дней в
звуконепроницаемой комнате с очень стабильным освещением. Звуковые, тактильные
и кинестетические раздражители были сведены к минимуму. Люди лежали в постели
в перчатках, предплечья фиксировались специальными манжетами, а глаза
защищались полупрозрачными очками. Слуховой анализатор блокировался шумом
вентилятора и радиоусилителем, подсоединенным к наушникам, вмонтированным в
каучуковую подушку.
Во время и после изоляции наблюдались различные психические отклонения,
прежде всего в сфере восприятия. Наряду с повышенной раздражительностью,
эмоциональной неустойчивостью возникали галлюцинаторные явления, сновидные
состояния и более или менее выраженные патологические изменения мышления.
С 1957 года исследование сенсорной депривации привлекает к себе большое
внимание. Это связано с тем обстоятельством, что сенсорная депривация имеет
значение при изучении таких проблем, как сохранение внимания при выполнении
монотонных заданий, как, например, наблюдение за радарными экранами (Kubzansky и др.) во время ведения
самолета или космического корабля (Bennett, Solomon и др.).
В центре
внимания большинства исследователей, занимавшихся вопросом сенсорной
депривации, постоянно находится проблема нарушений психической деятельности и
особенно возможность возникновения
галлюцинаций.
В своем интервью о космическом полете Джон Глен* сообщал о маленьких
светящихся частицах, которые он «видел» летящими мимо его капсулы во время
восхода солнца. Психиатр проекта Меркурий расценил эти явления как
галлюцинаторные.
Высказывались теоретические предположения, что сенсорная депривация
обязательно должна вызывать более или менее выраженные нарушения психической
деятельности, так как правильное поведение невозможно без стимуляции из
окружающей среды.
Однако существуют теории совершенно противоположные указанной
концепции. Сторонники этих взглядов полагают, что у здорового человека в
результате сенсорной депривации не должно возникать ощутимых изменений
психической деятельности, так как существуют динамические внутренние
компенсаторные механизмы, способные противодействовать резким контрастам
внешних раздражителей, создавая динамическое равновесие. Указанные воззрения
находят отражение в концепциях гомеостаза Cannon'a и «детерминирующей тенденции»
Lashley. Cannon'a интересовали в основном
соматические процессы, Lashley —
психическая деятельность: мышление и восприятие. Таким образом, основная идея
этих двух концепций заключалась в том, что эффект внешних воздействий до
некоторой степени ограничен.
С этой точки зрения только необычные воздействия в состоянии нарушать
механизм, поддерживающий равновесие, и вызывать патологическую реакцию с
нарушениями мышления и галлюцинациями.
В ходе эволюции динамические внутренние процессы развились в буферную
систему, которая предохраняет организм от патологических реакций, связанных с
воздействием внешней среды.
Длительные периоды сенсорной депривации могут рассматриваться как
экстремальное отключение от обычного контакта с внешней средой, способное преодолеть
генетически сформировавшиеся внутренние механизмы стабильности. С другой
стороны, можно трактовать возникновение галлюцинаций как выражение буферного
механизма, предохраняющего организм от
более серьезной патологии.
Однако наблюдения Cohen'a с соавторами и Jackson'a в какой-то степени
противоречат этим гипотезам. Эти ученые установили, что время сенсорной
депривации, необходимое для. получения психических нарушений, может быть
сокращено до одного часа (а по данным Kandel'a с. соавт. и Myers'a с соавт. — еще меньше).
Возможно, что такие короткие периоды изоляции от внешних раздражителей
способны нарушать противодействие саморегулирующихся защитных механизмов потому,
что человек в процессе эволюции к такого рода изоляции не был подготовлен. Предлагается
и другое объяснение — испытуемые заранее ожидают появления галлюцинаций, и
последние возникают по механизмам самовнушения. Cambareu изучал зависимость
галлюцинаций при сенсорной депривации от внушаемости испытуемого. Он установил,
что внушаемые индивидуумы (внушаемость определялась до эксперимента)
обнаруживали значительно большее количество галлюцинаций, чем те, которые
отличались относительно слабо выраженной внушаемостью.
Аналогичные данные получены Ziskind'ом и Augsburg'ом. В работе «Галлюцинации при сенсорной
депривации — метод или сумасшествие?" авторы подчеркивают большое значение
методики эксперимента и предварительной подготовки испытуемых. Они считают,
что галлюцинации в период сенсорной депривации являются фрагментами
воображения, которые в обычных физиологических условиях остаются незамеченными
из-за иной направленности внимания. Восприятие такого рода фрагментов, по
мнению авторов, возможно только в тех случаях, когда внимание пациентов
специально нацелено на регистрацию и описание этих нестойких переживаний. Они
сравнивают феномены, полученные в
период сенсорной депривации, со сновидениями в дремотном состоянии, т.
е., применяя терминологию, принятую в
советской психиатрии, с гипнагогическими галлюцинациями.
Fiske считает, что очень большую роль в развитии
галлюцинаций во время сенсорной депривации играет ограничение подвижности.
Следует подчеркнуть, что сенсорная депривация может быть успешно
использована для исследования обманов восприятия в самых различных аспектах.
Однако нельзя считать эксперименты с применением длительной сенсорной
депривации абсолютно безвредными для организма. Так, например, Zubek сообщает об изменениях в
альфа-ритме ЭЭГ после 14 дней изоляции, причем эти изменения можно было
регистрировать в течение целой недели после окончания периода депривации.
Элементы сенсорной депривации, по мнению P. Solomon, имеют значение в
патогенетических механизмах алкогольного делирия, где чуткое отношение к
больному и активное привлечение его внимания имеют положительное значение.
ЦИТИРОВАННАЯ
ЛИТЕРАТУРА
1.
Банщиков В. М., Гуськов В. С, Мягков И. Ф.— Практическое руководство по психиатрии. М., 1966.
2.
Банщиков В. М., Гуськов В. С, Мягков И. Ф.— Медицинская психология. М., 1967.
3.
Банщиков В. М., Столяров Г. В.— Экспериментальные психозы.
Диэтиламид лизергиновой кислоты в психиатрии. Журн. невроп. и психиатрии им.
Корсакова, 1959, N° 2.
4.
Банщиков В. М., Столяров Г. В. — Сернил-психотомиметик
«шизофреноподобным» действием. Журн. невроп. и психиат. им Корсакова, 1965.
5.
Банщиков В. М., Столяров Г. В.— Новое психотомиметическое
средство — псилоцибин. Сб. I ММИ, 1963.
6.
Банщиков В. М., Столяров Г. В.— Психические нарушения при
применении пенициллина. Труды I ММИ., 1964.
7.
Гольденберг М. А.— «О психических расстройствах при инфекционных болезнях». Сб.
Вопросы клинической и организационной психоневрологии. Томск, 1961.
8.
Гуревич М. О. — «Об интерпариетальном
синдроме при психических заболеваниях». Ж. Советская невропатология,
психиатрия, психогигиена, 1932, № 5, 6.
9.
Детенгоф Ф. Ф.— «К вопросу о
расстройствах восприятия». Журнал невропатологии, психиатрии и психогигиены,
1935, т. V, № 4
10.
Детенгоф Ф. Ф.— «Учебное пособие по
психиатрии». Ташкент, 1964.
11.
Кандинский В. X.— О
псевдогаллюцинациях. СПб., 1885.
12.
Меграбян А. А. — Деперсонализация. Армгосиздат, Ереван, 1962.
13.
Меерович Р. И.— Расстройства «схемы тела» при психических заболеваниях, 1948.
14.
Павлов И. П.— Полное собрание трудов,
1949, т. III.
15.
Попов Е. А.— Материалы клиники и
патогенеза галлюцинаций. Харьков,
1941.
16.
Портнов А. А. — Материалы к проблеме
специфичности экзогенных психозов. Канд. дисс. М., 1957.
17.
Равкин И. Г.— «Психические расстройства при отравлении тетраэтилсвинцом». В
кн.: Нервно-психические нарушения при отравлении ТЭС (под ред. Ф. X. Чехлатого
и С. М. Генкина). М., 1948.
18.
Шмарьян А. С. — Психопатологические
синдромы при поражениях височных долей мозга. М.,
1940.
19. Arieti S., Meth, J.—
Rare, Unclassifiable, Collective and Exotic Psychotic Syndromes. In: American
Handbook of Psychiatry, v. 1. Ed. S. Arieti,
20. Baudelaire — цит. по Jaspers, К
General Psychopathology. Manchester University Press,
1963.
21. Bash K. — Lehrbuch der allgemeinen Psychopathologie. G.
Thiema,
1955.
22. Bender M. — Disorders of Perception,
23. Bennett, A. — Sensory Deprivation in Aviation. In: Solomon, P. et
al. (Ed) Sensory Deprivation,
24. Вextоn,
W., Heron, W., Scott, Т.
— Effects of decreased variation in the sensory environment. Canad. J. Psychol.
8, 1954.
— 39 -
25. Вilikiewiсz, M.— Psychiatria kliniczna,
Warszawa, 1960.
26. Cambareri, J. — цит. по Schaefer a. Bernick. Sensory Deprivation and its Effect
on Perception. In: Psychopathology of Perception. Crime a.
27. Cannon, W. — The Wisdom of the Body.
28. Cohen, В., Rosenbaum, G., Dobie,
S., Gottlieb, J.— Sensory Isolation:
Hallucinogenic Effects of a Brief Procedure. J. Nerv. Ment. Dis. 129, 1959.
29. Сritсhleу,
M.— The Parietal Lobes.
30. Fish, F. — An Outline of Psychiatry. J. Wright,
31. Fiske, D.— Effects of monotonous and restricted stimulation. In:
Functions of Varied Experience. Ed. Fiske, D., Maddi, S.:
32. Gerstmann, J.— Psychological and
Phenoneurological Aspects of Disorders of the Body Image. J. Nerv. Ment. Dis. 126, 1958.
33.
34.
35.
36. Кandel,
E. Myers, Т.,
Murphy, D.— Influence of prior
verbalization and instructions on visual sensation reported under conditions of
reduced sensory input. Am. Psychologist 13, 1958.
37. Kubzansky, P.— The effects of reduced enviromental stimulation on
human behaviour: A review. In: The Manipulation of Human Behaviour.
38. Lashley, K.— The problem of serial order in behaviour In:
Cerebral Mechanisms in Behaviour. Ed. Jeffers, L. The Hixon
Symposium. New York, Wiley, 1951.
39. Leonhard, K.— Aufteilung der endogenen Psychosen. Akademie
Verlag, Berlin, 1959.
40. Leroy, Fursac —
41. Lewis, N.— Some possible basic determinants of depersonalization
phenomena. In: Psychopathology of Perception. Ed. Hoch, P., Zubin, J., Grune
a.
42. Linn, L.— Clinical manifestation of psychiatric disorders. In:
Comprehensive Textbook of Psychiatry. Ed. Freedman, A. Kaplan, H., Williams
Wilkins, Baltimore, 1967.
43. Lukianоwiсz,
N.— Autoscopic Phenomena. A. M. A. Arch. Neurol a. Psyehiat.
80, 1958.
44. Mandell. A., West, L. —
Hallucinogens. In: Comprehensive Textbook of Psychiatry. Ed. Freedman, A.,
Kaplan, H., Billiams Wilkins, Baltimore, 1967.
45. Mуers,
Т.,
Murphy, D., Smith, S. — Schaefer a. Rernick Sensory Deprivation and its Effect
on Perception. In: Psychopathology of Perception. Grune a.
46. Penfield, W., Rasmussen, T. — The Cerebral Cortex of
47. Schaefer, Т., Bernick, N.— Sensory Deprivation and its Effect on Perception.
In: Psychopathology of Perception. Grune a.
48. Schilder, P. — Introduction to Analytical Psychiatry.
49. Serko — цит. по Jaspers, K.
General Psychopathology.
50. Solomon, P.— Sensory Deprivation. In: Comprehensive Textbook of
Psychiatry. Ed.
Freedman, Kaplan, H. Baltimore, 1967.
Патология
эмоциональной сферы
Эмоции определяют характер
отношения субъекта к внешним и внутренним раздражителям. Процесс удовлетворения
потребностей вызывает положительные эмоции, неудовлетворенность потребностей
приводит к отрицательным эмоциональным реакциям. Эмоции имеют объективные
проявления как у животных, так и у человека. Чарльз Дарвин в классической
работе «Выражение эмоций у человека и животных» описал общие для животных и
человека соматические изменения, являющиеся выражением эмоциональных реакций.
Дарвин рассматривал подобие эмоциональных проявлений у человека и животных в
качестве одного из доказательств эволюционной теории. После появления труда
Дарвина стали подробно изучаться сдвиги в организме, возникающие в связи с
различными эмоциями.
Американский психолог William James и датский физиолог Carl Lange создали теорию первичности
сомато-вегетативного компонента в возникновении эмоций. James и Lange выдвигали положение, что
восприятие различных возбуждающих факторов внешней среды приводит
непосредственно к соматическим изменениям и только ощущение, восприятие этих
изменений проявляется в эмоции. Другими словами, внешняя ситуация, действующая
как раздражитель (Р), вызывает определенные физиологические изменения
(выделение адреналина, ускоренное сердцебиение и др.), которые можно определить
как (Ф. И.). В свою очередь эти физиологические изменения вызывают субъективно
ощущаемое эмоциональное состояние (Э). Таким образом, теория может быть
сформулирована следующим образом: Р. → Ф. И. → Э.
Вначале теория James — Lange была акцептирована многими
физиологами, а особенно психологами. На определенном этапе она сыграла
положительную роль в борьбе с идеалистическими воззрениями на природу эмоций.
Однако впоследствии в связи с дальнейшим изучением механизмов развития
эмоциональных реакций она оказалась не вполне состоятельной.
Walter Cannon
с сотрудниками наблюдал поведение и физиологические изменения, сопровождающие
эмоции у животных. Ими было показано, что эмоциональные
проявления и сопутствующие физиологические изменения могут возникать у
животных только при участии гипоталамуса. Согласно представлениям Cannon'a, возбуждающие факторы
вызывают возникновение в гипоталамусе специфической активности, одновременная
активация коры головного мозга приводит к «осознанию» переживания возбуждающего
стимула. Наблюдается активация мышц и эндокринной системы, повышается
физиологическая активность центральной нервной системы. В случае опасности или
угрозы комплекс развившихся соматических проявлений подготавливает животное для
реакции бегства или борьбы. Cannon
показал, что во время эмоциональной реакции гипоталамус и вегетативная
нервная система тесно связаны, представляется возможным выделить как
центральный, так и периферический компоненты эмоций. Согласно Cannon'y, эмоциональные реакции
сопровождаются симпатикотоническим преобладанием, приводящим к биологически
важным изменениям — усилению адреналовой активности, что в свою очередь
вызывает повышение сахара в крови. Сосудистые изменения и изменения дыхания
повышают готовность животного к встрече с опасной ситуацией. Ускорение
свертывания крови также биологически целесообразно, так как снижает возможную
кровопотерю во время борьбы.
Большое значение для понимания механизмов эмоциональных реакций имели
работы школы И. П. Павлова, особенно Л. А. Орбели В результате этих
исследований была в значительной мере изучена роль коры головного мозга,
подкорковых образований и вегетативной нервной системы в развитии эмоциональных
состояний. Вегетативная нервная система и
эмоциональные проявления находятся в определенной степени в отношениях
прибора и функции. Вегетативная нервная система является своеобразным прибором
эмоций. Анатомо-физиологический субстрат эмоций главным образом представлен
подкорковыми структурами мозга. В эмоциональных реакциях человека всегда
участвует кора больших полушарий мозга, в которой имеют представительство
высшие сугубо человеческие чувства. Кора головного мозга может в значительной
степени подавлять гипоталамическую активность, контролируй таким образом
проявление эмоциональных реакций.
В последние годы производился ряд экспериментов, показывающих связь
эмоциональных реакций различной направленности со стимуляцией определенных
участков головного мозга. В этом отношении представляют интерес исследования Klüver'a и Bucy. Авторы удаляли обе
височные доли головного мозга у взрослых обезьян и наблюдали в дальнейшем
исчезновение врожденной осторожности, отсутствие аффекта страха, усиление
сексуальности. Ostow.
анализируя данные Klüver'a и Вису, обращает внимание на
то, что возникающие у человека при височной эпилепсии эмоциональные
расстройства в общем носят неприятный характер. Ostow считает, что некоторые
структуры височных долей имеют значение в формировании отрицательных эмоций.
Имеются определенные доказательства (Olds), что септальная область принимает участие в
формировании положительных эмоций. Автор вживлял в эту область электроды —
эксперименты проводились на крысах — и животные имели возможность сами
включать с помощью специальных рычагов ток, раздражающий головной мозг в
исследуемой зоне. Крысы нажимали на рычаги очень большое количество раз, доходя
до состояния крайнего истощения. Olds связывает это поведение животных с получаемым в
результате раздражения септальной области чувством приятного. Опыты с
самораздражением производились и на других видах животных, например, на
обезьянах.
Эмоции имеют различное напряжение (интенсивность). На физиологических
методах исследования эмоциональных реакций мы остановимся подробнее в главе о
методах исследования психического состояния больного. Здесь отметим лишь, что
экспериментальная психология пыталась найти количественное выражение
интенсивности эмоций. Для этого использовались, например, постепенно
нарастающие концентрации раствора сахара. Вначале фиксировалась при этом
концентрация, которая вызывала у испытуемого приятное чувство. Далее —
концентрация, вызывающая уже неприятное чувство. Таким образом, определялся
порог приятного и неприятного чувства. Такие же опыты проводились и с другими
раздражителями — слабым и сильным светом, тихой и громкой музыкой и т. д.
Постепенно возрастающее чувство приятного переходит в неприятное чувство боли.
Слишком сильная боль перестает в конце концов нарастать.
Lehmann предложил графическое изображение увеличения приятного
чувства и постепенного перехода в неприятное. Вдоль прямой О, изображающей
растущую силу ощущения, проходит сверху кривая, высшая точка которой выражает
максимальный порог приятного (+), кривая эта, падая, пересекает нулевую точку в
пункте X, чтобы перейти затем в кривую, изображающую чувство неприятного (—),
достигая также максимальный порог неприятного. Такая кривая имеет для каждого
вида раздражителя, естественно, различный характер. Она зависит во многом от
индивидуальных особенностей испытуемого.
В психиатрической клинике при описании патологии эмоций нередко
прибегают к термину «аффективность». Он включает в себя понятие об эмоциях,
чувствах, аффектах, настроении.
Под аффектом
подразумевается бурная, сильная эмоция.
Термином «аффективные расстройства» обозначаются состояния, при которых
ведущую роль играет патология в аффективной сфере.
Длительное эмоциональное состояние, отражающее преобладание
положительных или отрицательных эмоций, не достигающих высокой интенсивности,
носит название «настроение».
Выделяют собственно-аффективные синдромы (депрессия, мания, дисфория)
и аффективные расстройства, сопровождающие различные нарушения психической
деятельности и входящие в виде отдельных симптомов в другие синдромы
(эйфория, мория. апатия, эмоциональная тупость, эмоциональная неадэкватность,
лабильность и др.).
Депрессивный синдром. Сущность депрессии заключается
в преобладании отрицательных эмоций (печаль, грусть, тоска, тревога),
определяющих основной эмоциональный фон настроения у данного больного.
Депрессивное состояние может быть самостоятельным, ведущим
симптомокомплексом психического заболевания.
 При
такой первичной депрессии обманы восприятия и бредовые переживания как бы подчинены
фону настроения и имеют характерный депрессивный рисунок: голоса обвиняют
больного, бредовые идеи относятся к группе депрессивного бреда (самообвинения,
самоуничижения, греховности).
При
такой первичной депрессии обманы восприятия и бредовые переживания как бы подчинены
фону настроения и имеют характерный депрессивный рисунок: голоса обвиняют
больного, бредовые идеи относятся к группе депрессивного бреда (самообвинения,
самоуничижения, греховности).
С другой стороны, депрессия может быть связана с каким-либо другим
психопатологическим синдромом и носить в таком случае вторичный характер. Так,
например, настроение больного может снижаться адекватно бредовым идеям
преследования, обвинения или отражать содержание галлюцинаций. При вторичных
депрессиях, как правило, выявляются бредовые идеи персекуторной группы.
Рис. 16. Страсти
человеческие, экстаз. Рисунок больного в аффективном состоянии.
Снижение настроения при депрессии может комбинироваться в зависимости
от этиологии и течения депрессивного синдрома с различными симптомами:
психомоторной заторможенностью, вплоть до депрессивного ступора, тревогой,
бессонницей, иногда психомоторным возбуждением, отказом от пищи, депрессивным
характером обманов восприятия (обвиняющий характер слуховых галлюцинаций,
мрачный рисунок зрительных галлюцинаторных образов), деперсонализационными
явлениями, депрессивным содержанием бредовых идей (самообвинения, самоуничижения,
греховности), бреда физического недостатка, ипохондрического нигилистического
бреда, вплоть до выраженного бреда Котара. Депрессия может быть выражена в
разной степени — от легкой гипотимии до тяжелейшей тоскливой депрессии с отчаянием
и суицидными попытками.

Рис. 17. Депрессивный больной.
Рисунок выполнен больным в гипоманиакальном состоянии.
При депрессивных состояниях особенно ярко выступают тесная взаимосвязь
и единство психического и соматического факторов. Эмоциональное состояние
может быть изменено не только психогенно, но и соматогенно. Возможность
выявления, эмоций и аффектов, соматогенно обусловленных, подчеркивает
психобиологическое единство психического и соматического факторов.
При депрессивных состояниях наблюдаются бессонница, головные боли,
кишечные расстройства (запоры), явления спазмов со стороны внутренних органов,
нарушения периферического  кровообращения
(цианотичные, холодные конечности), учащение пульса, колебания артериального
давления в сторону повышения, сухость кожи, падение веса, у женщин при
депрессии прекращаются месячные.
кровообращения
(цианотичные, холодные конечности), учащение пульса, колебания артериального
давления в сторону повышения, сухость кожи, падение веса, у женщин при
депрессии прекращаются месячные.
В. П. Протопопов при депрессивной фазе маниакально-депрессивного
психоза описал характерную триаду (расширение зрачков, тахикардия,
спастические запоры).
Нередко при депрессиях отмечается затруднение слезоотделения (тоска с
сухими глазами).
В. П. Осипов считал характерным симптомом депрессивной фазы
маниакально-депрессивного психоза сухой язык (вплоть до трещин на языке).
Рис. 18. Застывшая мимика
депрессивной больной.
Strongin, Hinsie,
Peck предложили пробу дифференциации заболеваний типа
шизофрении от депрессии маниакально-депрессивного психоза. Проба основана на
измерении количества выделяющейся слюны. В физиологических условиях это
количество составляет около 0,07 мл в минуту, у больных шизофренией количество
выделяемой слюны повышается до 0,38, у больных в депрессивном состоянии — снижается до 0,005.
По мнению В. П. Протопопова, возникновение очередной депрессивной фазы
при маниакально-депрессивном психозе находится в непосредственной
связи с обменными нарушениями, в частности, с углеводным и жировым обменом. Е.
С. Авербух выделяет следующие варианты депрессивных симптомокомплексов)
меланхолический, тревожно-депрессивный, астено-депрессивный, деперсонализационно-депрессивный,
навязчиво-депрессивный, депрессивно-ипохондрический.
Эта классификация далеко не исчерпывает всего многообразия депрессивных
состояний, например, не включает депрессивно-параноидных состояний и ряда
других.
 При меланхолическом синдроме на первый план
выступают угнетенное настроение, медленное течение мыслей, двигательная заторможенность.
Инстинкты и влечения (пищевой, самосохранения, половой) нарушены. Тревога,
страх не характерны. Больные часто продуцируют бредовые идеи самообвинения,
стараясь найти вину при ретроспективном анализе своей жизни. Нередки и
бредовые идеи самоуничижения. Настоящее рисуется больными этой категории в
мрачных красках, появляются мысли о безысходности своего положения. Снижается
четкость восприятия окружающего, все кажется тусклым, неотчетливым, «как в
тумане», больные не так ярко воспринимают цвета, ухудшаются вкусовые ощущения.
Круг интересов сужается. Волевые нарушения проявляются в невозможности
деятельности. Темп мышления замедлен. Хотя больные говорят о снижении памяти, о
своей «умственной тупости», амитал-кофеиновое растормаживание обнаруживает
интеллектуальную сохранность.
При меланхолическом синдроме на первый план
выступают угнетенное настроение, медленное течение мыслей, двигательная заторможенность.
Инстинкты и влечения (пищевой, самосохранения, половой) нарушены. Тревога,
страх не характерны. Больные часто продуцируют бредовые идеи самообвинения,
стараясь найти вину при ретроспективном анализе своей жизни. Нередки и
бредовые идеи самоуничижения. Настоящее рисуется больными этой категории в
мрачных красках, появляются мысли о безысходности своего положения. Снижается
четкость восприятия окружающего, все кажется тусклым, неотчетливым, «как в
тумане», больные не так ярко воспринимают цвета, ухудшаются вкусовые ощущения.
Круг интересов сужается. Волевые нарушения проявляются в невозможности
деятельности. Темп мышления замедлен. Хотя больные говорят о снижении памяти, о
своей «умственной тупости», амитал-кофеиновое растормаживание обнаруживает
интеллектуальную сохранность.
Рис. 19. «Ветер». Рисунок больной шизофренией
в депрессивном состоянии.
Двигательное торможение при меланхолических состояниях хорошо описано
В. П. Осиповым: «Человек в тоске сидит неподвижно, опустив голову, согнув
спину, сгорбившись, идет медленно, с трудом, говорит мало, беззвучным слабым
голосом, не обращает внимания на происходящее вокруг него, не отвечает на
вопросы, требуя повторения их по несколько раз, на лбу поперечная складка,
внутренние концы бровей приподняты, взгляд тусклый, углы рта опущены, при
сильной тоске, вследствие расслабления челюстных мышц, рот приоткрыт, дыхание
поверхностное; на глазах слезы, а при сильной тоске их часто не бывает».
Для тревожно - депрессивного синдрома или агитированной депрессии характерны страх, тревога,
опасения. Больные двигательно расторможены, они не находят себе места,
мечутся. Возбуждение иногда сопровождается тревожной вербигерацией. Возбужденное
состояние больного сочетается с бредом гибели родных, имущества, страны, всего
земного шара, ожиданием казни, страшных мучений (бред Котара).
Окружающий мир кажется полным опасностей, нередко развиваются бредовые
идеи ипохондрического характера и различные виды персекуторного бреда
(преследования, отравления, обвинения). Такой вариант, обычно называют депрессивно-параноидным."
Депрессивно-ипохондрический синдром. В этой группе преобладают
ипохондрические высказывания больных на фоне снижения настроения, нередки
сочетания с нигилистическим вариантом бреда Котара.
Основу деперсонализационно-депрессивного синдрома обычно составляют явления
аутодеперсонализации. На фоне угнетенного настроения появляется снижение чувственного
компонента переживаний, больные страдают от своей мнимой бесчувственности
(болевая анестезия — anaesthesia dolorosa psychica).
В описываемом синдроме наряду с деперсонализацией нередко имеют место и
явления дереализации — больные в таких случаях жалуются, что «мир померк»,
«солнце не греет», «время течет слишком медленно». Однако, в такой
дереализации более ярко выступает субъективное чувство изменения восприятия
мира, чем изменений самой окружающей действительности.
Выделенный Е. С. Авербухом астено
- депрессивный синдром признается не всеми. Автор относит к этому синдрому так
называемую интеллектуальную астению или синдром астенического мышления, при
котором на фоне ясного сознания и отсутствия выраженных аффективных
нарушений значительно страдает понимание сложной взаимосвязи явлений.
Суждения этих больных поверхностны и часто ошибочны. Настоящих бредовых идей,
как правило, не имеется. Общий фон настроения снижен, больные угнетены,
растеряны, моторика несколько замедлена. Описанный вариант обусловлен суммой
истощающих факторов.
Навязчиво - депрессивный синдром имеет еще название «психастенической
депрессии». Он характеризуется главным образом пониженным настроением,
заторможенностью, нерешительностью, неуверенностью в своих силах, навязчивыми
сомнениями. В некоторых случаях развиваются навязчивые представления, которые
носят образный характер и депрессивны по своему содержанию. Они отражают
мрачные предчувствия больных: при взгляде на землю возникают мысли о могиле,
при взгляде на веревку — о самоубийстве.
Е. С. Авербух отмечает, что связь депрессии с навязчивыми явлениями
известна, но есть случаи такого тесного переплетения симптомов той и другой
группы, что следует говорить о навязчиво-депрессивной картине.
Мы полагаем, что этот вариант депрессии заслуживает особенно
пристального внимания врача, так как начинающих психиатров нередко вводят в
заблуждение навязчивые страхи,
которые выявляются
 у
больного. Если больная сама говорит о том, что прячет от себя веревки, ножи,
боится, что может себя убить, создается впечатление, что синдром определяется
навязчивыми страхами, а так как навязчивые явления редко реализуются больными,
то возможность попытки к самоубийству исключается, и в результате такого
заблуждения больной преждевременно выписывается или неправильно содержится в
условиях общего режима, что может способствовать реализации суицидных мыслей.
у
больного. Если больная сама говорит о том, что прячет от себя веревки, ножи,
боится, что может себя убить, создается впечатление, что синдром определяется
навязчивыми страхами, а так как навязчивые явления редко реализуются больными,
то возможность попытки к самоубийству исключается, и в результате такого
заблуждения больной преждевременно выписывается или неправильно содержится в
условиях общего режима, что может способствовать реализации суицидных мыслей.
Рис. 20. Аффективная
тревога у больной эпилептическим психозом.
Меланхолический синдром характерен для эндогенных депрессий.
Тревожно-депрессивный — для сосудистых и инволюционных. Деперсонализационно-депрессивный
вариант встречается главным образом при маниакально-депрессивном психозе, но
возможен и при периодических органических психозах с депрессивными картинами.
Астено-депрессивный и навязчиво-депрессивный варианты могут быть как
результатом эндогенных
причин так и следствием перенесенного энцзфалита, сосудистой
патологии, инфекционного психоза.
Leonhard в нозологических рамках фазовых психозов выделяет
следующие виды депрессивных состояний: суетливая депрессия, ипохондрическая
депрессия, депрессия самомучения, депрессия с неуверенностью и депрессия
бедности участия.
Суетливая депрессия характеризуется по Leonhard'y, наряду с типичными
депрессивными симптомами, тревожной окраской, которая проявляется в постоянном
беспокойстве типа тревожной суетливости. Характерные для большинства депрессий
бредовые идеи самообвинения при этом варианте нередко сочетаются с аффектом
страха. Несмотря на страх смерти, больные склонны к совершению суицидных попыток,
обусловленных стремлением любой ценой избавиться от мучительного состояния.
Возбуждение проявляется в том, что больные плачут, стонут, заламывают руки,
мечутся по комнате, обращаются к окружающим с просьбами о прощении. Речевая
продукция характеризуется относительным однообразием: в течение целых недель и
месяцев больные могут повторять одни и те же фразы и заняты одной и той же
тематикой, они говорят о том, что им уже нельзя помочь, выражают свою последнюю
волю относительно распределения имущества и т. д.
В отличие от шизофренических стереотипии при такой депрессии четко
выступает аффективная насыщенность переживаний с преобладанием страха и
тревоги. Страх при суетливой депрессии не обязательно связан с определенными
представлениями или идеями. Однообразные жалобы на ужасные внутренние страдания
могут быть единственными высказываниями больных. Иногда, особенно в начальных
периодах болезни, когда еще не произошло развитие типичной однообразной картины,
страх имеет определенное содержание. Больные говорят, что им или всей их семье
предстоят невероятные неописуемые мучения, возможны ипохондрические идеи,
последние, однако, не связаны с неприятными соматическими ощущениями. В общей
картине заболевания бредовые идеи занимают небольшое место, являются как бы
«периферическим симптомом», развивающимся на основе витальной депрессии. Они
не влияют существенно на клинику суетливой депрессии.
Попытка облегчить состояние этой категории больных уговорами обычно не
только оказывается безрезультатной, но, напротив, приводит к усилению тревоги,
стонов, жалоб. При ослаблении аффекта страха может появляться некоторая
склонность к кверулянтскому поведению.
Ипохондрическая депрессия характеризуется появлением
мыслей о наличии какого-либо серьезного заболевания, сопровождающихся
соответствующими ощущениями, которые при самом тщательном обследовании не
удается объяснить патологией внутренних органов. Неприятные ощущения при
ипохондрической депрессии могут проецироваться больным как внутрь своего тела,
так и на поверхность. При этом локализация всегда носит не совсем определенный
характер, чаще всего больные жалуются на заинтересованность больших областей
тела, чем точно отграниченных участков. Больные обычно определяют свои
ощущения как чувство жжения, пробуравливания, давления, распирания, колотья и
т. д. В ряде случаев больные вообще не могут дать более или менее определенную
характеристику своих ощущений, ограничиваясь указанием на их необычность. Нередко
применяются выражения типа «весь как из резины», «нервы высохли», «кровь
электризована», «кишечник сжался» и т. п. Таким образом, речь идет о жалобах,
значительно отличающихся от ощущений при заболеваниях внутренних органов.
Ипохондрические переживания всегда излагаются больными в плане
болезненных явлений, никогда не носят характера псевдогаллюцинаций, не
трактуются как влияние извне. Это существенно для дифференциальной диагностики
с ипохондрической шизофренией.
При ипохондрической депрессии эндогенного характера довольно часто
наблюдаются явления anaesthesia dolorosa psychica. В
ряде случаев больные жалуются на изменение всего тела, при подробном расспросе
выясняется, что под изменением подразумевается недостаток ощущений. Пациенты не
чувствуют своих рук, туловища, ног, воспринимают их отчужденными, мертвыми.
Иногда явления отчуждения распространяются и на восприятие раздражителей
внешнего мира. Больные жалуются на невозможность воспринимать правильно вкус,
запах, чувствовать холод, тепло, боль и т. д. В более тяжелых случаях в процесс
включаются и представления. Больные утверждают, что не могут представить себе
лица знакомых людей, места, в которых они ранее бывали, и т. д. Для этой формы
не характерно, вместе с тем, чувство отсутствия высших эмоций. Хотя снижение
настроения при ипохондрической депрессии глубже, чем при суетливой, тенденция
к суицидным попыткам выражена менее четко.
Депрессия самомучения клинически характеризуется
наличием бредовых идей самообвинения, самоуничижения, мыслей о несчастьях,
грозящих самому больному и, главным образом, его близким.

Рис 21. «Ветер». Символический
рисунок больной в депрессивном состоянии фазового психоза.
Больные могут утверждать,
что они являются самыми плохими и презренными людьми в мире и должны быть
жестоко наказаны. Они пытаются убедить собеседника в своей правоте,
возбуждаются, начинают с яркой отрицательной эмоциональной окраской выкрикивать
обвинения в свой адрес, громко стонут. Спонтанно состояние
возбуждения обычно не развивается. Явлений заторможенности при депрессии самомучения,
как правило, не наблюдается.
В то время как при суетливой депрессии снижение настроения, отрицательные
эмоции по существу не связаны с определенным содержанием мышления, при
депрессии самомучения отрицательные эмоциональные переживания связаны по Leanhard'y первично с идеаторной
деятельностью. Сниженное настроение возникает в неразрывной связи с
болезненными умозаключениями. Предоставленные сами себе больные почти не выглядят
депрессивными. Если разговор с ними касается вопросов, не относящихся к их
переживаниям, состояние не меняется. Однако при затрагивании болезненной для
больных тематики наблюдается резкое изменение состояния — развитие
эмоционального напряжения с нарастающим депрессивным возбуждением. Больные
высказывают свои патологические идеи. В таком состоянии трудно отвлечь
больного, однако, если это удается, то одновременно значительно уменьшаются
аффективные расстройства.
Депрессия неуверенности характеризуется, наряду со
снижением настроения, наличием бредовых идей отношения.
Kleist рассматривал эту форму депрессивного состояния в
рамках так называемого «депрессивного психоза отношения».
Бредовые идеи отношения имеют отчетливую связь с депрессивным фоном
настроения. Больные считают, что окружающие их презирают, ненавидят.
Соответствующим образом пациенты трактуют не имеющие к ним отношения слова и
поступки людей, но считают такое отрицательное отношение заслуженным. Возможно
возникновение слуховых галлюцинаций и особенно иллюзий, содержание которых
созвучно депрессивным переживаниям больных. При этом варианте депрессивного
синдрома встречаются случаи с элементами психического автоматизма (по типу
звучания мыслей и симптома открытости). В некоторых случаях в клинической
картине отмечается аффект страха.
Депрессия бедности участия так же как и другие клинические
варианты депрессивных состояний, характеризуется снижением настроения.
Своеобразие этой формы депрессии заключается в субъективном ощущении больными
потери глубины высших эмоций. Больные говорят об утрате способности радоваться
и грустить, любить и ненавидеть. Прежде всего субъективно теряется способность
ощущать сострадание и сочувствие в отношении других людей. Объективно бедность
участия и потеря инициативы, на которые жалуются больные, не подтверждаются.
Бредовые идеи самообвинения при этой депрессивной картине связаны по
своему содержанию с чувством бедности участия. Хотя депрессия бедности
участия, как правило, не сопровождается возбуждением, такие больные в какой-то
степени могут напоминать пациентов с депрессией самомучения. Если больные
предоставлены самим себе, они сравнительно малодеятельны, относительно
спокойны, предъявляют жалобы только при
обращении к ним. В связи со снижением настроения мысли о самоубийстве у этой
категории больных встречаются довольно часто, но четкой тенденции к суицидным
попыткам обычно не отмечается.
Депрессия бедности участия напоминает депрессивно-деперсонализационный
вариант, но болевая анестезия при ней менее генерализована.

Рис. 22. Сестры в депрессивном
состоянии.
Реактивные депрессии
характеризуются триадой Jaspers'a:
1) для возникновения реактивной депрессии необходимо наличие
психотравмирующей ситуации;
2) картина депрессии отражает эту ситуацию;
3) при
разрешении ситуации депрессия исчезает. Депрессивные состояния
обусловливают большинство суицидных
попыток, совершаемых психически больными.
Больной с депрессивным синдромом подлежит обязательной госпитализации.
Гиподепрессивные картины не должны оставляться без внимания, так как
депрессия может быстро углубляться и приводить к самоубийству. Усиление
гиподепрессивной симптоматики возможно в состоянии алкогольного опьянения.

Рис. 23. Рисунок больной в
состоянии реактивной депрессии.
Вопрос социальной опасности депрессивных больных также заслуживает
упоминания, так как на первый взгляд кажется маловероятным, чтобы такой
больной мог причинить вред еще кому-либо, кроме себя. Однако нельзя забывать о
возможности расширенных самоубийств, которые объясняются стремлением больного
спасти своих близких от «длительных мучений». Такой больной может убить своих
детей или родственников, а затем совершить самоубийство.
На современном уровне знаний лечение депрессии значительно облегчается
наличием антидепрессивных и стимулирующих медикаментов, но в то же время это
обстоятельство требует повышения бдительности врача, уделения максимального
внимания объективным признакам депрессии, так как в процессе терапии
психотропными средствами больной быстро приобретает способность к диссимуляции.
Кроме того, антидепрессанты, сокращая искусственно естественную длительность
эндогенной депрессии, оставляют в отдельных случаях возможность быстрого
рецидива.
Маниакальный синдром. Наиболее типичным вариантом
маниакального состояния является маниакальная фаза маниакально-депрессивного
психоза. Она выражается в известной триаде: повышенное, приподнятое,
жизнерадостное настроение. Больные склонны к переоценке своей личности, своих
возможностей, возникают бредоподобные и бредовые идеи величия. Никакие
печальные известия не могут глубоко задеть маниакального больного, разбиваясь о
непробиваемую броню его оптимизма. Больной X., узнав от жены о смерти восьмилетней
дочери, отдал жене ряд организационных распоряжений и принялся убеждать жену,
что они еще настолько молодые, что могут «родить и воспитать еще 10 детей», а
вскоре переключился на другую тему.
Вторым компонентом триады является ускорение темпа мышления. На первых
этапах развития мании больные чрезвычайно деятельны, активно ведут себя на
производстве, включаются в общественную работу, пытаются заняться
самообразованием, многоречивы, все время шутят, острят. При дальнейшем развитии
маниакального синдрома появляются гиперсексуальность, цинизм, темп мышления и
речи настолько ускоряется, что уследить за ассоциациями больного бывает крайне
трудно, он отвлекается в связи с внешними раздражителями, в связи с поверхностными
ассоциациями, забывая, о чем начал говорить ранее.
Рис. 24. «Отчаяние». Рисунок больной в состоянии
реактивной депрессии.
Психомоторное возбуждение проявляется в бессоннице, суетливости, и по
мере развития маниакального синдрома явления интеллектуального и моторного
возбуждения нарастают, на высоте болезни принимая беспорядочный характер.
Кроме свойственных для маниакально-депрессивного психоза типичных
маниакальных состояний, известны варианты маниакального синдрома иной
этиологии: так, например, описано маниакальное состояние при акрихиновой
интоксикации, некоторых сосудистых и органических психозах.
При симптоматических психозах маниакальный синдром иногда выливается в
форму так называемой «веселой мании», которая объединяет эйфорический и
маниакальный компоненты, отличаясь от обычных маниакальных картин отсутствием
ускорения темпа мышления и повышенной продуктивности. Такой вариант
маниакального состояния иногда наблюдается при артериосклеротических психозах
и в таких случаях своеобразно сочетается с явлениями слабодушия. Больной П.
с выраженными явлениями склероза сосудов головного мозга в момент, когда
заболела его сестра, оказал ей деятельную помощь, в день смерти сестры
оскорблял врачей, тут же переходил к рыданиям. На другой день активно занимался
приготовлением похорон, на кладбище был активен, подгонял зарывающих могилу
молодых мужчин, хвалился своей ловкостью и выносливостью. Шутил с могильщиками,
подмигивал и говорил, что теперь будет поддерживать знакомство, а потом вновь
принимался рыдать, размазывая по лицу слезы запачканными землей руками. На
поминках много пил, шутил, плакал и вновь
принимался шутить.
 Известны
случаи «гневливой мании», которая наблюдается и при эндогенных психозах, в
таких случаях (особенно перед концом маниакальной фазы) остается ускоренный
темп речи, возбуждение, но вместо повышенного настроения появляется
дисфорический рисунок, и больные становятся очень раздражительными.
Известны
случаи «гневливой мании», которая наблюдается и при эндогенных психозах, в
таких случаях (особенно перед концом маниакальной фазы) остается ускоренный
темп речи, возбуждение, но вместо повышенного настроения появляется
дисфорический рисунок, и больные становятся очень раздражительными.
Описаны также различные варианты маниакально-бредовых состояний, когда
наряду с маниакальным бредом величия могут появляться кверулянтские бредовые
идеи, персекуторные в сочетании с бредом изобретательства и в отдельных
случаях даже ипохондрический бред.
Рис. 25. Характерная поза
больного с реактивной депрессией.
Дисфория. Дисфория характеризуется
злобно раздражительным аффектом. У больных в этом состоянии появляется
гиперестезия — шум, стук, обращенный к ним вопрос вызывают раздражение и
нередко агрессивные реакции со стороны больного.
Наиболее характерна дисфория для эпилепсии, где она играет роль
психического эквивалента припадка и выражается в пароксизмально возникающем
мрачно-злобном настроении, с повышенной раздражительностью и брутальными
тенденциями, заканчивается эпилептическая дисфория, так же как и сумерки —
критически. Больной Ш. страдал с детских лет эпилептическими припадками.
Неоднократно стационировался в психиатрические больницы по поводу учащения припадков
и сумеречных расстройств сознания. В обычном состоянии был аккуратен,
обстоятелен, слащав. Однажды настроение его внезапно изменилось, он
почувствовал раздражение, выключил приемник, так как музыка сердила его, и сел
писать  «роман»
о «Казни Марии Стюарт». В момент, когда сидел за столом и писал, услышал, как
кошка мяукает у двери — это привело его в ярость, он схватил кошку и «отвернул»
ей голову. Состояние дисфории не является
патогномоничным только для эпилепсии — дисфория нередко встречается у
больных с психоорганическим синдромом,
у наркоманов в состоянии абстиненции, при психопатиях. В этих случаях
дисфорические состояния не имеют такой четкой пароксизмальности, как при
эпилепсии.
«роман»
о «Казни Марии Стюарт». В момент, когда сидел за столом и писал, услышал, как
кошка мяукает у двери — это привело его в ярость, он схватил кошку и «отвернул»
ей голову. Состояние дисфории не является
патогномоничным только для эпилепсии — дисфория нередко встречается у
больных с психоорганическим синдромом,
у наркоманов в состоянии абстиненции, при психопатиях. В этих случаях
дисфорические состояния не имеют такой четкой пароксизмальности, как при
эпилепсии.
Эйфория, мория, экстаз хотя и не являются самостоятельными
аффективными синдромами, заслуживают внимания, так как определяют эмоциональную
патологию ряда психических заболеваний.
Рис. 26. Гипоманиакальное
состояние.
Эйфория — повышенное настроение с оттенком довольства, удовлетворенности.
В отличие от маниакального состояния для эйфории не характерно ускорение темпа
мышления или повышенное стремление к деятельности. Больной видит все
окружающее в «розовом свете», самодоволен, «отпускает плоские шуточки».
Состояние эйфории встречается у больных при прогрессивном параличе, сифилисе
мозга, артериосклерозе сосудов головного мозга, органических заболеваниях
головного мозга, опухолях. Кратковременное состояние эйфории возникает при
употреблении алкоголя и наркотиков.

Рис. 27. Гневливая мания.
Leonhard в рамках фазовых психозов выделяет следующие виды
эйфорических состояний: непродуктивная эйфория, ипохондрическая эйфория,
экзальтированная эйфория, конфабуляторная эйфория, эйфория бедности участия.
Эти формы фазовых психозов наблюдаются крайне редко, они представляют
противоположные полюсные состояния по отношению к приводимым выше формам
фазовых депрессий.
Рис. 28. Рисунок больного
эпилепсией (обложка к роману о казни Марии Стюарт).
Непродуктивная эйфория является противоположным полюсом суетливой
депрессии и характеризуется чувством удовольствия, радости. Выражение лица
больного радостное, лучезарное. Больные заявляют, что чувствуют себя такими
радостными, как никогда раньше. Так же как и при суетливой депрессии,
идеаторные расстройства малотипичны и не являются главными в клинической
картине. Возможна переоценка собственной личности. Идеи величия,
если и возникают, отрывочны

Рис 29. Страсти человеческие,
экстаз. Рисунок больного в аффективном состоянии.
и
сами больные не оценивают их серьезно. Стремление к деятельности выражено мало.
В условиях клиники больные ведут себя спокойно, речевое возбуждение не
развивается, значительного ускорения мышления, скачки идей не наблюдается
Ипохондрическая эйфория характеризуется, так же как
и ипохондрическая депрессия, неприятными ощущениями в различных частях тела.
Больные предъявляют активно жалобы, утверждают, что больны тяжелой неизлечимой
болезнью, однако выражение лица, мимика свидетельствуют о повышенном
эйфорическом настроении.
Экзальтированная эйфория является противоположным
полюсным состоянием по отношению к депрессии самомучения. При этой форме
патологии чувство счастья связано с содержанием мышления, с идеями переоценки
собственной личности и осчастливления других. При рассуждениях на эти темы
больные ведут себя экзальтированно, аффект может достигать даже степени
экстаза. Отвлечение от идей приводит к снижению напряженности аффекта. Таким
образом, эйфория подвергается определенным колебаниям и часто зависит от
выбора темы собеседования с больными.
Конфабуляторная эйфория характеризуется повышенным
настроением, наряду с фантастическими рассказами. Содержание фантастических
переживаний всегда приятно, радостно, в нем отражается переоценка собственной
личности или отчетливо выступает сенсационный компонент. Больные
интерпретируют поступки и действия других людей в плане, подтверждающем их
высокие качества. Эта форма является противоположным полюсом депрессии
неуверенности.
Эйфория бедности участия, так же как и депрессия бедности
участия, отмечается жалобами на обеднение высших эмоций и инициативы. Эти
симптомы выступают на фоне повышенного настроения. Несмотря на субъективное
чувство потери эмоций, больные при объективном обследовании хорошо контактны,
эмоционально теплы и напоминают гипоманиакальных.
Мория — это эмоциональная
патология, которая чаще встречается в неврологической, чем в психиатрической
клинике, обычно мория наблюдается при опухолях или травмах лобной локализации.
Клинически мория выражается в немотивированно веселом, дурашливом настроении
больного, больной, в отличие от эйфорического, более деятелен, стремится
подшутить, устроить подвох. Шутки и поведение больных могут напоминать
гебефреническое возбуждение, но мория отличается от гебефрении отсутствием
характерных для шизофрении признаков: вычурности, эхолалии, парамимии. Нередко
мория сочетается с легкими степенями оглушенности.
Экстаз — это высшая степень
восторга, нередко наблюдается при эпилептических психозах. Экстаз в свое время
считался характерным эмоциональным симптомом экспансивной формы прогрессивного
паралича, но в связи с эволюцией проявлений этого заболевания сейчас при нем
почти не встречается.
Эмоциональная неадекватность проявляется в несоответствии
качественной характеристики эмоциональной реакции раздражителю. Раздражитель,
который у нормального человека должен вызывать положительные эмоции, при
эмоциональной неадекватности вызывает отрицательные эмоции. Этот вид патологии
эмоций характерен для шизофрении. Несоответствие мимических реакций
эмоциональному состоянию прекрасно Описано русским врачом П. П. Малиновским еще
в
Амбивалентность по
своей сущности является проявлением патологии волевой сферы, но если
амбивалентность касается эмоций, то естественно будет определять эмоциональную
характеристику больного. Амбивалентность не может быть приравнена к
эмоциональной лабильности, так как при амбивалентности положительные эмоции не
сменяют отрицательные, а возникают и существуют одновременно, отражая
шизофреническое расщепление личности.
Эмоциональная тупость характерна для далеко зашедшего
шизофренического процесса. Эмоциональная тупость проявляется в снижении
эмоциональной реакции больного шизофренией на события реальной обстановки,
которые вызвали бы у здорового соответствующий аффективный ответ. Ни смерть
близких, ни циничная форма обсуждения похорон не могут вывести такого больного
из равновесия. Известны случаи, когда эмоционально тупые больные шизофренией не
проявили адекватной эмоциональной реакции даже во время угрожающего их жизни
пожара.
ЦИТИРОВАННАЯ ЛИТЕРАТУРА
1.
Авербух Е. С.— Депрессивные
состояния. Л., 1962.
2.
Банщиков В. М., Столяров Г. В.— Сенсорная изоляция. Журнал
невропатологии и психиатрии № 9, 1966.
3.
Дарвин Чарльз — Выражение эмоций у
человека и животных (под ред. Павловского Е. Н.), 1953, т. 5.
4.
Орбели Л. А.— Избранные труды М.— Л., 1962.
5.
Осипов В. П.— Руководство по
психиатрии. 1931.
6.
Павлов И. П.— Полное собрание сочинений. М. — Л., 1951.
7.
Протопопов В. П. — «Соматическая
характеристика маниакально-депрессивного психоза». Невропатология и психиатрия,
1948, 4.
8. Cannon, W.— The Wisdom of the Bodi.
9. James. W.— Principles of Psychology,
-- 66 —
10. Jaspers, К.— General Psychopathology.
11. Kleist, K — Untersuchungen zur Kenntnis der psychomotorischen
Bewegungs-slorungen bei Geisteskranken, Leipzig, 1908.
12. Klüver,
H., Bucy, P.— An Analysis of certain Effects of Bilateral Temporal Lobectomy in
the Resus Monkey. J. Psychol. 5, 1938.
13. Klüver, H.. Bucy, P. — Preliminary Analysis of
Functions of the Temporal Lobes in Monkeys. Arch. Neurol. Psychiat. 42, 1939.
14. Lehmann, H. — цит. по Bilikiewicz, T.
Psychiatria kliniczna, Warszawa,
1961.
15. Leonhard, K. — Aufteilung der enclogenen Psychosen. Akademie
Verlag,
16. Olds, J. — Reward from Brain Stimulation in the Ratt Science,
122, 1955.
17. Ostow, M.— The Biological Basis of Human Behaviour. In: American
Handbook of Psychiatry, v. 1. Ed. S. Arieti.
18. Strongin, Hinsie, Peck —
цит. по Bilikiewicz, T.
Psychiatria kliniczna, Warszawa, 1961.
Патология
воли и влечений
Влечения являются филогенетически
более старой функцией, чем воля. Они основаны на инстинктивной деятельности,
возникли на базе пищевого, оборонительного, полового инстинктов. Влечение можно
рассматривать как начало формирования воли. Осознанные влечения перерастают в
желания и, наконец, в процессе исторического развития человека формируется
целенаправленная, целесообразная психическая деятельность. Индивидуальная
способность к сознательной целеустремленной психической деятельности
называется волей.
Волевые качества присущи только человеку. Влечения животных (инстинкты)
имеют целью приспособление к биологическим условиям окружающей среды. Этапов
активности животного всего два: влечение и двигательный акт.
У человека наряду с влечениями — более старыми филогенетическими
функциями — имеются еще и другие запросы и потребности: социальные, моральные,
этические, эстетические и проч. Они вытесняют и подчиняют примитивные влечения,
инстинкты. Человек не столько приспосабливается к реальным условиям
действительности, сколько преобразует ее в соответствии с требованиями
человеческого общества. Вместе с тем реализация имеющихся побуждений,
стремлений зависит и от прошлого опыта человека, и от конкретной ситуации.
В соответствии с вышеизложенными положениями становится ясно, что
этапами волевой активности у человека будут не влечение (действие), а
побуждение (желание, осознание мотивов действия, выбор путей, принятие
решения, предвидение последствий) и, наконец, выполнение самого действия,
направленного на достижение поставленной перед собой цели. Как видно, в
осуществлении волевых функций основную роль играют сознание, мышление и
интеллект, участвующие в подготовке и выполнении волевых актов на всех
последовательных этапах.
Патология воли у душевнобольных сводится к трем основным вариантам:
I) Понижение волевой
активности — гипобулия, крайний вариант которой
сводится к абулии, т. е. безволию;
2) Повышение волевой активности — гипербулия.
3) Извращение воли — парабулия.
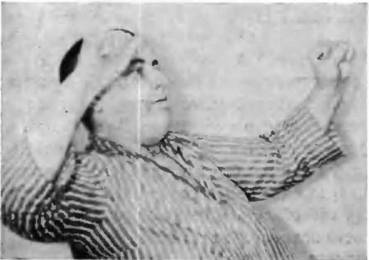 Понижение
волевой деятельности человека может проявляться при различных заболеваниях,
особенно при шизофрении. В психопатологии гипобулия и абулия занимают
значительное место, так как находят свое выражение в ступорозных состояниях.
Наибольшее распространение имеет кататонический ступор, который чаще всего встречается
при кататонической форме шизофрении. Первоначально кататонический ступор был
описан как самостоятельное заболевание (Kahlbaum, 1874). Однако не вся кататоническая
симптоматика может быть объяснена понижением волевой активности, так как в ее
возникновении имеет значение и извращение волевой активности, проявляясь в
таких симптомах, как негативизм. Клинически кататонический ступор проявляется
в обездвиженности или замедлении ритма движений (в последнем случае
употребляется термин «субступор»), каталепсии или восковой гибкости, которая
выражается в сохранении больным приданной ему позы. Такие больные могут часами
лежать с приподнятой, не имеющей опоры, головой (симптомы воздушной подушки).
Характерным симптомом ступора является также мутизм (молчание). Негативизм
может быть активным и пассивным. Активный негативизм проявляется в
сопротивлении больного любому воздействию извне и в стремлении произвести
действие, противоположное требуемому от него. Пассивный негативизм проявляется
в немотивированном отказе от выполнения предложенных заданий. Негативизм
следует отличать от сознательного сопротивления больного, обусловленного
бредовыми мотивами, страхом или иными соображениями, так как ни один бредовый
больной не будет сопротивляться всем без исключения воздействиям, а только
тем, которые им расцениваются как направленные против него.
Понижение
волевой деятельности человека может проявляться при различных заболеваниях,
особенно при шизофрении. В психопатологии гипобулия и абулия занимают
значительное место, так как находят свое выражение в ступорозных состояниях.
Наибольшее распространение имеет кататонический ступор, который чаще всего встречается
при кататонической форме шизофрении. Первоначально кататонический ступор был
описан как самостоятельное заболевание (Kahlbaum, 1874). Однако не вся кататоническая
симптоматика может быть объяснена понижением волевой активности, так как в ее
возникновении имеет значение и извращение волевой активности, проявляясь в
таких симптомах, как негативизм. Клинически кататонический ступор проявляется
в обездвиженности или замедлении ритма движений (в последнем случае
употребляется термин «субступор»), каталепсии или восковой гибкости, которая
выражается в сохранении больным приданной ему позы. Такие больные могут часами
лежать с приподнятой, не имеющей опоры, головой (симптомы воздушной подушки).
Характерным симптомом ступора является также мутизм (молчание). Негативизм
может быть активным и пассивным. Активный негативизм проявляется в
сопротивлении больного любому воздействию извне и в стремлении произвести
действие, противоположное требуемому от него. Пассивный негативизм проявляется
в немотивированном отказе от выполнения предложенных заданий. Негативизм
следует отличать от сознательного сопротивления больного, обусловленного
бредовыми мотивами, страхом или иными соображениями, так как ни один бредовый
больной не будет сопротивляться всем без исключения воздействиям, а только
тем, которые им расцениваются как направленные против него.
Рис. 30. Фрагмент кататонического
возбуждения.
Иногда кататонический ступор может прерываться приступами кататонического возбуждения, которое выражается в стереотипных,
бессмысленных движениях или импульсивных двигательных актах, о которых будет
сказано позднее. Кататоническое возбуждение нельзя считать повышением волевой
активности, так как двигательные акты кататонического возбуждения не являются
целесообразной активностью. Их следует расценивать как следствие парабулии.
Сознание при кататоническом ступоре чаще остается ясным или иногда нарушается
по типу онейроидного синдрома с различными галлюцинаторными и бредовыми
переживаниями, о которых больной обычно сохраняет воспоминания.
Характерными для кататонического ступора также являются симптомы:
эхопраксия, эхолалия, эхомимия. Эхопраксия
проявляется в копировании больными жестов и движений окружающих. Эхолалия — в повторении слов и целых
предложений, услышанных больным от окружающих, а симптом эхомимии проявляется в подражании
мимике окружающих больного людей.
Указанные симптомы также следует относить к патологии двигательно-волевой
сферы.
Кроме кататонического ступора, в клинической психопатологии описывается
депрессивный, беспомощный, апатический, психогенный, маниакальный,
галлюцинаторный, эпилептический ступор и др.
Депрессивный (меланхолический)
ступор наблюдается при депрессивных состояниях различной этиологии и
выражается в двигательном оцепенении или резком замедлении двигательных
актов в сочетании с подавленным настроением, скорбным выражением лица, мыслями
о самоубийстве, депрессивными бредовыми переживаниями. Депрессивный ступор
отличается от кататонического отсутствием активного негативизма, каталепсии;
как правило, при нем не бывает полной обездвиженности и полного мутизма.
Беспомощный ступор. Leonhard описывает этот психопатологический синдром как характерный для одной из форм циклоидных психозов — психоза спутанности («Erregt-gehemmte. Verwirrtheit»).
Клиническая картина беспомощного ступора заключается в мутизме,
отсутствии сложных двигательных актов, связанных с целенаправленной
психической деятельностью больного. Вместе с тем больной способен по требованию
выполнять простые движения, сохраняются также автоматические двигательные
реакции. Так, например, больной по инструкции врача может встать, сесть,
раздеться, съесть поставленную перед ним пищу. Все движения протекают при этом
медленно, вяло, инертно. Больные субъективно переживают несостоятельность,
невозможность что-либо предпринять, не в состоянии попять, что с ними и вокруг
них происходит. Вопрошающий, ищущий взгляд, своеобразная мимика производят
впечатление беспомощности. При более легких 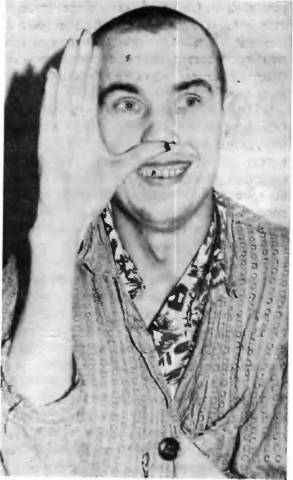 формах
беспомощного ступора, когда больные неполностью мутичны, представляется
возможным установить наличие обманов восприятия (главным образом слуховых
галлюцинаций, реже — зрительных), бредовых идей значения и отношения.
формах
беспомощного ступора, когда больные неполностью мутичны, представляется
возможным установить наличие обманов восприятия (главным образом слуховых
галлюцинаций, реже — зрительных), бредовых идей значения и отношения.
Апатический ступор может служить
наиболее типичным примером абулии. Он чаще всего встречается при органических
поражениях головного мозга, преимущественно лобной локализации, как выраженная
степень апатико-абулического синдрома, он может наблюдаться и при
посттравматических расстройствах психики. В клинике шизофрении апатический
ступор рассматривается как следствие эмоционально-волевого дефекта.
Рис.
31. Эхопраксия.
Психогенный ступор развивается под
влиянием тяжелой психической травмы и обычно имеет четкую связь во времени с
психотравмирующим моментом. Клинически психогенный ступор проявляется в
двигательном оцепенении с грустным или недоумевающим выражением лица, иногда
обездвиженность прерывается приступами резкого психомоторного возбуждения с
брутальными проявлениями. Если психогенный ступор развивается у истерической
личности, то он, как правило, имеет в своей клинической картине
псевдодементный компонент и нарочитую трагичность мимики. Заканчивается
психогенный ступор обычно сразу после разрешения ситуации. Воспоминания о
психической травме и периоде психоза иногда могут быть неполными или отсутствовать
по типу скотомизации.
Маниакальный ступор встречается
относительно редко при смешанных вариантах маниакально-депрессивного психоза.
При этом виде ступора повышенное настроение и веселое выражение лица сочетаются
с двигательной заторможенностью и мутизмом.
Галлюцинаторный
ступор характеризуется, наряду с двигательным оцепенением, наличием ярких
галлюцинаторных образов, при этом выражение лица больного отражает
эмоциональное состояние, обусловленное характером обманов восприятия.
Эпилептический
ступор является вариантом пароксизмально возникающего эпилептического психоза с
нарушением сознания. Больные обычно амнезируют полностью содержание своих
болезненных переживаний в этот период, но по выражению лица можно судить о наличии
экстатических галлюцинаций.
Своеобразной двигательно-волевой патологией является синдром катаплексии, который проявляется в
пароксизмально возникающем расслаблении мускулатуры, приводящем больного в
состояние полной обездвиженности. Волевой импульс, по мнению Jaspers'a, не трансформируется при
этом в двигательный акт. Нередко катаплексия возникает сразу после сна (так
называемая катаплексия пробуждения). Jaspers описывает пациентку, которая, проснувшись утром, не
могла владеть своим телом, оно было расслабленным и бессильным, а через несколько
минут это состояние закончилось. Катаплексия обычно связана с нарколептическим
синдромом различного происхождения.
Понижение или отсутствие влечений может проявляться в отсутствии
аппетита до полного отказа от приема пищи без каких-либо психотических причин
(бред отравления, галлюцинации) или исчезновении влечения к жизни с полным
безразличием к судьбе с утратой оборонительного рефлекса.
Повышение волевой активности и влечений может наблюдаться при
маниакальном синдроме, различных бредовых синдромах, главным образом,
паранояльного характера, состояниях со сверхценными идеями. В период
гипоманиакального уровня маниакального синдрома повышение волевой активности
носит целенаправленный характер. Деятельность больных в этот период может быть
вполне плодотворной. На высоте маниакального синдрома повышенная активность
больных перестает фактически носить характер гипербулии, так как начинания оказываются
незаконченными, больные быстро переключаются с одного занятия на другое, и
теряется целесообразный характер их деятельности, что вступает в противоречие с
определением воли как целенаправленной, целесообразной активности.
Активность при бредовых и сверхценных идеях, хотя и имеет четкую
целенаправленность, не может быть расценена как гипербулический акт, так как
воля направлена здесь на реализацию болезненных соображений, а целесообразная,
свойственная в обычном состоянии этому человеку, активность снижается, поэтому
активность параноика является не гипербулическим, а парабулическим актом.
В маниакальных состояниях обычно наблюдается и повышение некоторых
влечений: полового и пищевого. Гиперсексуальность больных в маниакальных и
гипоманиакальных состояниях может являться причиной их принудительной
госпитализации. Понижение полового влечения может отмечаться при различных
вариантах депрессивных состояний.
Импульсивные влечения не являются просто
повышением или усилением влечения. Это — своего рода извращения влечений, так
как возникают необычные влечения, ранее несвойственные данной личности.
Импульсивное влечение возникает внезапно и приводит к неожиданным действиям
больных. Kronfeld
приводит следующее описание импульсивного поступка у больного шизофренией: «У
нас была встреча.
На пути домой мне внезапно пришла в голову мысль — переплыть реку в
одежде. Это был... колоссальный мощный импульс. Я не думал и минуты, но сразу
прыгнул... и только очутившись в воде, понял, что мое поведение совершенно
необычно, и выбрался обратно. Весь этот инцидент заставил меня о многом
задуматься. Впервые со мной случилось нечто необъяснимое, совершенно
спорадическое и чуждое».
При эпидемическом энцефалите, особенно в острой стадии заболевания и
сразу же после минования острого периода, возможны импульсивные действия в
форме внезапной агрессии и жестокости (Thiele). На основании детальных исследований этих
состояний автор пришел к заключению, что этот вид импульсивных действий
возникает на фоне неприятного беспокойства и напряжения.
К импульсивным влечениям относятся дромомания, клептомания, дипсомания,
пиромания; импульсивное влечение к убийству, которое описывалось психиатрами
прошлого века, в настоящее время стало крайне редким.
Дромомания (вагобондаж)—это
импульсивно возникающее неопреодолимое стремление к перемене мест, к поездкам,
к бродяжничеству. Больные бросают работу, семью и в любых, совершенно неподходящих
условиях, без денег, иногда полуголодные, совершают длительные поездки или
бесцельно ходят по городу, но только реализация импульсивного влечения приносит
им облегчение.
При клептомании
навязчивое влечение украсть ту или иную вещь также становится непреодолимым и
реализуется больным. Как только желанный предмет переходит в руки больного,
интерес к украденной вещи пропадает, и клептоман либо выбрасывает ее, либо под
каким-нибудь благовидным предлогом возвращает владельцу.
Дипсомания проявляется в импульсивном
влечении к спиртным напиткам. Больные, страдающие истинной дипсоманией, в
промежутках между запоями не злоупотребляют алкоголем, но, когда начинается
запой, они, не считаясь ни с чем, пренебрегая всеми моральными нормами,
ежедневно выпивают очень большие количества алкоголя, постепенно приводя себя
к полной астенизации. Взгляды на дипсоманию различны. Наиболее распространенной
является точка зрения, что в основе дипсомании лежит циклотимическая
депрессия; существует взгляд на дипсоманию как результат дисфорических
состояний, и, наконец, дипсомания может развиваться как атипичная форма
алкоголизма у психопатической личности.
Пиромания — импульсивное влечение к
поджогам. Общественная опасность действий пироманов чрезвычайно высока. В
случае судебно-психиатрической оценки прежде всего следует исключить злонамеренный,
совершенный в преступных целях, поджог. Для этого выясняются отношения
испытуемого с лицами, проживающими в доме, поджог которого он совершил.
Доказательством пиромании служит отсутствие логически вероятных мотивов к
преступлению, невозможность извлечения выгоды для испытуемого из
последствий поджога, наличие в анамнезе подобных импульсивных влечений
или присутствие каких-нибудь других симптомов психического заболевания.
Лица, страдающие пироманией, нередко уже в детском или подростковом
возрасте проявляют большую заинтересованность и стремление к огню. Они любят
разводить костры, затапливать печи, устраивать различные игры с огнем.
Установление этих особенностей в анамнезе имеет значение для выявления
пиромании.
Все указанные варианты патологии влечений не являются самостоятельным
заболеванием, а лишь симптомом патологии волевой сферы, включаясь в
психопатологические картины различной нозологической принадлежности. Мысль о
неправомочности так называемых мономаний принадлежит русскому психиатру И. М.
Балинскому, который указывал, что «Поджигательство, совершенное в болезненном
состоянии, зависит от весьма различных болезненных причин; поэтому у больных
поджигателей обнаруживаются весьма различные виды помешательства, а не один
какой-либо исключительный вид его. Существование же особенных болезней,
состоящих лишь в непреодолимом влечении к поджигательству, воровству, убийству
и т. д., с. теоретической точки зрения невероятно и не только не подтверждается
тщательными наблюдениями, но явно им противоречит».
Извращение различных видов влечений встречается чаще всего при
шизофрении и различных формах психопатии. Извращение пищевого влечения при
шизофрении может проявляться в чрезвычайно нелепых формах. Так, больной С. был
трижды оперирован в связи с необходимостью извлечения из желудка различных
металлических предметов: гвоздей, четырехгранного ключа, обломков ложек,
карманных часов и пр. Нередким является даже поедание каловых масс — копрофагия.
Примером. извращения оборонительного рефлекса является стремление к
членовредительству и самоубийству, которое наблюдается у депрессивных больных и
больных шизофренией с депрессивно-параноидной симптоматикой. Способы, которые
избираются больными для самоубийства, являются иногда совершенно невероятными
для человека с сохранным оборонительным рефлексом. Больная О. в присутствии
врача пыталась покончить с собой с помощью тонкого батистового мешочка от
передачи: резким толчком она протолкнула свернутый комком мешочек себе в
глотку и сильно стиснула зубы. Несмотря на появление цианоза, пришлось
приложить немалые усилия, чтобы с помощью роторасширителя разжать челюсти
больной. Больной Ф. забил себе в голову
Наиболее многообразными являются извращения полового влечения.
Гомосексуализм —
половое влечение к лицам того же пола. Гомосексуализм может быть мужским (син.
мужеложство, уранизм, коммаскуляция) и
женским. В обоих случаях половые партнеры подразделяются на активного и
пассивного. Термин «пассивный» относится в данном случае только к самому
процессу полового акта, но инициативу, подстрекательство к извращенному
половому сношению могут проявлять и пассивные партнеры. К гомосексуализму чаще
всего склонны перверсные психопаты, но возможно такого рода извращения полового
влечения и при шизофрении.
Садизм — стремление к
удовлетворению полового влечения путем
причинения партнеру физической боли. Удовлетворение полового возбуждения может достигаться не
только истязаниями, но и нанесением увечья или убийством жертвы, причем
половой акт может совершаться уже с
трупом.
Мазохизм — другая форма извращения
полового влечения. При мазохизме половое возбуждение и удовлетворение связано с
ощущением физической боли, причиняемой партнером.
Некрофилия — извращение полового
влечения, при котором половое возбуждение и удовлетворение наступает при
совершении полового акта с трупом. Изредка некрофилия может сочетаться с
некросадизмом (вампиризмом)— стремлением к обезображиванию трупов.
Содомия (скотоложество) — вид
полового извращения, при котором половой акт совершается с мелким рогатым
скотом. Этот вид извращения наблюдается у олигофренов.
Педофилия — половое влечение к
малолетним детям. Не всегда пациенты с этим видом извращения полового влечения
пытаются удовлетворить половое возбуждение путем совершения сношения, иногда
они ведут развращающие детей разговоры на сексуальные темы, заставляют детей
трогать руками свои половые органы или прикасаются к половым органам детей.
Эксгибиционизм —
вид извращения полового влечения, при котором половое возбуждение и
удовлетворение наступает в результате обнажения своих половых органов в
присутствии лиц противоположного пола.
Фетишизм — вид полового извращения,
при котором половое возбуждение наступает при восприятии (ощупывании,
прикладывании к телу, разглядывании) различных предметов, главных образом,
частей одежды, принадлежащих лицу противоположного пола. Удовлетворение
достигается с помощью акта мастурбации. В некоторых случаях пациент, не
располагая возможностью раздобыть части одежды определенного лица, имитирует
их, покупая похожие вещи в магазине. Больной Ч. в поезде, лежа на средней
полке, испытывал половое возбуждение, созерцая ноги девушки в красивых туфлях,
которая ехала на верхней полке. По приезде домой он купил похожие туфли жене и
просил ее чаще их одевать, однако, жена убрала туфли и продолжала носить
старые. Тогда Ч. купил еще пару таких туфель и шелковые чулки, тайком делая
импровизированный муляж женских ног, он мастурбировал, глядя на них.
Трансвестизм — половая патология,
которая проявляется в стремлении переодеваться в одежду и принимать облик,
свойственный противоположному полу. Иногда трансвестизм является следствием гермафродитизма,
но чаще всего сопутствует различным формам гомосексуализма.
Гиперсексуальность (сатириазис — у мужчин, нимфомания— у женщин). Поскольку
сексуальные возможности людей чрезвычайно индивидуальны, о гиперсексуальности
можно говорить лишь в тех случаях, когда сами больные жалуются на изнуряющую
сексуальную возбудимость, которую они не в состоянии регулировать. Состояние
повышенного полового влечения может носить функционально-динамический характер
и возникать по типу невротического (истерические реакции, гиперстеническая
форма неврастении). В то же время иногда это состояние входит в
психопатологическую картину шизофрении, протекающей с явлениями
расторможенность влечений.
Импотенция (мужская половая слабость)
и фригидность (половая
холодность, половое бессилие женщин) не являются самостоятельными
нозологическими формами. Это синдромы, наблюдающиеся при различных
заболеваниях. Психиатру, как правило, приходится иметь дело с импотенцией и
фригидностью функционального происхождения. Сюда же относятся и те частные
случаи, когда психогенные наслоения в значительной степени преобладают над
имеющимися у больного органическими расстройствами половой сферы.
Импотенция может развиваться по типу любого невроза. В каждом случае
ее возникновение определяется взаимоотношением характерологических
особенностей личности и травмирующих психику факторов.
Фригидность женщин, как и мужская половая слабость, может быть
результатом функционального расстройства составляющих элементов половой
функции. Для понимания причин фригидности важно учитывать особенности женской
сексуальности. Если у мужчины вначале возникает чувственное стремление к
противоположному полу, а лишь позднее приходит чувство любви к человеку, то у
женщины обычно на первом месте стоит любовь, а лишь спустя некоторый срок после
начала половой жизни к нему присоединяется чувственное влечение. Отсюда
следует, что начало половой жизни женщины, пробуждение чувственной стороны ее,
в значительной мере зависит от внимательности, чуткости и бережности партнера.
Грубость, малейший элемент насилия могут привести к фригидности.
Онанизм подростков. В настоящее время эта
патология встречается значительно реже, чем прежде. Как правило, онанизм подростков
является результатом недостатков воспитания, неблагоприятной среды. С началом
половой жизни или спустя некоторый срок он прекращается. Иногда приходится
сталкиваться с реакцией подростка на свой онанизм. Она возникает в связи с
представлением о гибельном действии онанизма на здоровье.
ЦИТИРОВАННАЯ
ЛИТЕРАТУРА
1.
Балинский И. М.— Лекции по
психиатрии, 1859.
2.
Банщиков В. М., Гуськов В. С, Мягков И. Ф.— Практическое руководство по психиатрии. М., 1966.
3.
Банщиков В. М., Портнов А. А.— Фрейдизм на службе
буржуазной реакции. Газ. «Медработник», 1952, № 86.
4.
Банщиков В. М. (научный редактор) —
Таблицы психологического исследования. Трест «Медучпособие», 1965.
5.
Малиновский П. П.— Помешательство,
описанное так, как оно является врачу в практике. Спб,
1847.
6. Jaspers, К.— General Psychopathology.
Manchester University Press, 1963.
7. Kahlbaum, K.— Die Katatonie oder das Spannungsirresein.
Hirschwald, Berlin, 1874.
8. Kronfeld, A.— цит. по Jaspers, K. General
Psychopathology. Manchester University Press, 1963.
9. Leonhard, K.— Aufteilung der endogenen Psychosen. Akademie
Verlag, Berlin, 1959.
10. Thiele, R.— Zur Kenntnis der psychischen Residualzustande nach
Encephalitis epidemica. Mschr. Psychiat. 36, 1926.
Расстройства
сознания
Понятием «сознание» в
общественно-историческом смысле пользуются философия, социология и другие
гуманитарные науки. В этом случае сознание определяет высшую ступень развития
психики, появляющуюся только у человека. Оно является высшей формой отражения
человеком природы. Решающую роль в процессе формирования сознания сыграл труд.
Эволюция сознания происходила на основе прогресса общественных условий жизни.
В биологических науках термин сознание имеет более узкое значение.
Так, И. П. Павлов определял сознание как «нервную деятельность определенного
участка больших полушарий, в данный момент, при данных условиях обладающего
известной оптимальной возбудимостью». Bilikiewicz определяет сознание как «сопутствующее
психическим явлениям чувство их переживания».
Л. Л. Рохлин предлагает развернутое определение сознания: «Выступая
как высшая, интегрирующая психическая деятельность человека, обеспечивающая
единство и целостность его психики и регулирующая его поведение — сознание не
оторвано от других высших специфических форм психической деятельности. С ним
связаны и в него входят высшие специфические формы мышления, в его абстрактном
словесном выражении, и воля, поскольку сознательная целеполагающая деятельность
подразумевает взвешивание мотивов и оценку ситуации. Его определяют также
неразрывно связанные с личностью специфически человеческие, мировоззренческие
этические эмоции.
В то же время сознание является предпосылкой каждой из этих сторон
психики, обеспечивая связность, организованность, преемственность психического
функционирования, адекватность отражательной деятельности человека».
Следует подчеркнуть, что определение сознания в психиатрии чрезвычайно
затруднено, так как предлагаемые формулировки раскрывают лишь отдельные
стороны этого понятия. Mayer-Gross подчеркивает невозможность
в психиатрии выразить понятие сознания каким-либо общим определением,
выделением отдельного признака иди группы симптомов.
Несмотря на затруднения в определении понятия «сознание» расстройства сознания в психиатрии являются четко
очерченной клинической реальностью. Имеется ряд признаков, на основании которых
можно констатировать расстройства сознания в психиатрическое клинике.
Основным для всех форм расстройства сознания симптомом является дезориентировка. Нарушения сознания характеризуются
дезориентировкой во времени, месте, обстановке, окружающих лицах, а в ряде
случаев и в собственной личности. В установлении нарушения сознания имеет
значение наличие так называемой первичной дезориентировки, т. е. расстройства
ориентировки, не связанного непосредственно с глубокими нарушениями памяти,
бредовыми идеями, апатическим или депрессивным синдромом.
Все эти психические расстройства могут приводить к дезориентировке,
которая носит в таких случаях вторичный характер и не является диагностическим
критерием нарушенного сознания. Дезориентировка, связанная с нарушением
памяти, наблюдается, например, при Корсаковском синдроме и называется амнестической дезориентировкой. Бредовая и апатическая дезориентировка могут наблюдаться,
в частности, при шизофрении. Депрессивная
дезориентировка — в депрессивной фазе маниакально-депрессивного психоза.
Для нарушенного сознания, наряду с дезориентировкой, характерны
расстройства короткой памяти, затруднения концентрации внимания, психическая
истощаемость. Наблюдается отрешенность от внешнего мира, от действительности.
Происходящие события или не привлекают совсем внимания больного, или
воспринимаются неправильно, последовательность их искажается и реальный мир
воспринимается больным в виде отдельных отрывков, зачастую преломляясь через
призму психопатологической продукции. В связи с расстройствами запоминания
больные не помнят многих событий, происходивших в период нарушенного сознания.
При некоторых формах расстройства сознания наблюдается полная амнезия
действительно происходящих событий и психопатологических переживаний периода
болезни.
К синдромам расстройства сознания следует относить:
1) синдром оглушения;
2) сопорозное состояние;
3) коматозное состояние;
4) сумеречные состояния сознания: органические сумеречные состояния
(а. простое сумеречное состояние; б. амбулаторный автоматизм; в. сложное
сумеречное состояние) и функциональные (истерические) состояния сознания;
5) особые состояния сознания: a. deja vu, jamais vu; б. аура;
6) делириозный синдром;
7) аментивный синдром;
8) онейроидный синдром.
СИНДРОМ ОГЛУШЕНИЯ
В физиологических
условиях сознание подвержено определенным изменениям. Некоторые авторы (Bilikiewicz и
др.) говорят в связи с этим о колебаниях интенсивности сознания. Интенсивность
сознания снижается при наступлении усталости, сонливости. После отдыха, сна или
в состоянии особого оживления интенсивность сознания повышается. Некоторые
средства усиливают временно интенсивность сознания, например, кофеин, фенамин,
первитин и др. Ослабление интенсивности сознания происходит при синдроме
оглушения. Walther-Büel называет оглушение
синдромом «пареза психической деятельности».
Форма оглушения может быть различной — от очень легких степеней до
глубоких.
Оглушение является гипопродуктивным синдромом, при котором происходит
более или менее значительное уменьшение психической деятельности. Мышление
затрудняется, становится упрощенным, менее сложным, чем в обычном состоянии.
Больные могут думать «только о простых вещах». В ряде случаев при явлениях
глубокого оглушения психическая деятельность настолько обедняется, что
практически ее нельзя установить. Характерный симптом оглушения — повышение порога
реакции на внешние раздражители. Для получения ответной реакции больного
необходимо применять более сильные, чем обычно, раздражители. Так, например,
на вопросы, заданные тихим голосом, нельзя получить ответ. Внимание больного
оказывается возможным привлечь лишь при настойчивых вопросах, задаваемых
громким голосом. Наблюдается гипомимия, обездвиженность, больные обычно лежат,
не принимая ни в чем активного участия, производя впечатление дремлющих или
спящих. Выражение лица безучастно.
Речевая продукция больных с синдромом оглушения снижена. Ответы на
вопросы лаконичны и односложны. Латентный период реакции на внешние
раздражители увеличен. Дезориентировка в окружающих лицах, месте и особенно во
времени может быть значительной. Эмоциональные реакции мало выражены, быстро
истощаются. Значительно страдает запоминание, ретенция. Наряду с резким уменьшением
воспринимаемой информации это приводит в последующем после выздоровления к
выпадению из памяти больных многих событий, происходящих во время оглушения.
В некоторых случаях во время оглушения могут наблюдаться и другие
симптомы. Так, например, Willi подчеркивает, что у больных с синдромом оглушения,
особенно умирающих, выражение лица может свидетельствовать, несмотря на
отпечаток безучастности, об интенсивных переживаниях. Возможно возникновение
слабой улыбки. Больные иногда рассказывают о том, что у них возникают
воспоминания из давно минувших периодов жизни, в частности, детских лет. Эти
воспоминания субъективно приятны, однако нередко сменяются страхом, который
также не достигает, как правило, большого развития.
Во время
оглушения на фоне внешнего отсутствия реакции возможны восприятия отдельных
моментов окружающей обстановки. Пациенты, находящиеся в состоянии глубокого
инсулинового оглушения, после выхода из последнего нередко сообщают некоторые
детали событий, разговора персонала. Willi описывает
пациентов, которые во время наркоза были способны воспринимать высказывания
медицинского персонала о ходе операции, опасения в отношении ее прогноза. У
больных, находящихся в наркотическом состоянии, произнесенные слова о возможном
плохом прогнозе операции вызывали в ряде случаев резкое повышение
артериального давления, аритмию сердечной деятельности, изменения дыхания. В дальнейшем,
после выхода из оглушения переживания такого характера могут оставаться в
памяти. Эти данные свидетельствуют о необходимости определенной осторожности
при разговоре в присутствии больных, находящихся в состоянии оглушения, поскольку,
несмотря даже на значительную степень оглушения, способность к усвоению
фрагментов информации остается. Создается впечатление, что усваивается чаще
всего информация, имеющая витальное значение для больного, что может быть
связано с сохранением в состоянии оглушения в коре головного мозга сторожевых
пунктов.
Синдром оглушения может сопровождаться в некоторых случаях иллюзорными
расстройствами. Больные нередко воспринимают необычно отчетливо
отдельные предметы или их части. При этом наступает иллюзорное восприятие.
Спинка кровати начинает приобретать форму летательного аппарата, на котором
больной представляет себя летающим. Стоящая на тумбочке настольная лампа
воспринимается как освещенная новогодняя елка и т. д.
Характерно, что при оглушении у больных изменяется мироощущение. По
выражению Conrad'a, происходит превращение
коперниковской системы взглядов в птоломеевскую, т. е. больной воспринимает
все, что он в
состоянии воспринять как относящееся непосредственно к нему, а себя считает
центром происходящих событий. Иногда во время оглушения развиваются
своеобразные расстройства ориентировки в собственной личности. Наблюдается
двойная ориентировка, больной воспринимает себя одновременно как обычное «я», ас другой стороны — в виде
воспринимаемого им какого-либо неодушевленного предмета, например, лампы,
стоящей у постели или тумбочки. В этих случаях можно говорить
о включении в структуру синдрома оглушения некоторых элементов онейроидного
синдрома, однако здесь отсутствуют присущие онейроиду сценические зрительные
галлюцинации фантастического характера. В структуру
синдрома оглушения могут входить и делириозные эпизоды, в этих случаях
последние не достигают большой выраженности, галлюцинаций мало, беспокойство
больного кратковременно, ограничивается пределом постели.
Легкая степень оглушения носит название обнубиляции. Представляется
целесообразным проведение дифференциальной диагностики легких степеней
оглушения от сомато-психической астении. При том и другом синдроме больные
характеризуются замедлением темпа реакций на внешние раздражители, вялостью,
безучастностью к окружающему.
Дифференцируя обнубиляцию от астении, следует прежде всего исходить из
сущности того и другого процесса. При оглушении порог возбудимости повышен, в
связи с чем раздражитель не всегда достигает цели, этим и объясняется
безучастность такого больного. При астеническом состоянии порог возбудимости снижен
и имеют место явления раздражительной слабости. Больные в состоянии астении
говорят слабым голосом, слезливы; явления психической истощаемости сочетаются,
как правило, с физической утомляемостью. Характерно, что больные в астеническом
состоянии вначале могут давать ответы даже на сложные вопросы и начинают
испытывать затруднение при утомлении, по мере того, как у них рассеивается
внимание, а оглушенные больные оставляют сложные вопросы без ответа потому,
что не осмысливают их, и в некоторых случаях, наоборот, в процессе беседы при
достаточной настойчивости врача ответы больных могут несколько улучшаться.
Наконец, при астенических состояниях при недостаточной глубине сна больные
отмечают довольно яркие сновидения, в то время как при оглушении сновидений
обычно не отмечается. Walther-Büel выделяет, кроме оглушения,
состояние пресомноленции.
Автор наблюдал этот синдром у больных, страдающих опухолями головного мозга.
Существенным симптомом пресомноленции является инактивность больных,
выступающая в том случае, если они оказываются предоставленными самим себе.
Оказываясь в одиночестве, такие больные не производят никаких активных
движений, становятся безучастными, производят впечатление дремлющих. Время
проходит для них незаметно. В обществе других людей такие больные оживляются,
вступают в беседу, отвечают на вопросы. Несмотря на сравнительно быстро
наступающее утомление, лица с синдромом пресомноленции могут во время кратковременного
разговора с ними не производить впечатления больных.
СОПОРОЗНОЕ СОСТОЯНИЕ
Сопорозное состояние представляет собой глубокое оглушение, при котором
с больным совершенно невозможно вступить в контакт. Больные в сопорозном
состоянии могут лишь проявлять малодифференцированные и очень кратковременные
реакции на сильные раздражители. Болевая чувствительность, корнеальные,
конъюнктивальные и зрачковые рефлексы сохраняются.
КОМАТОЗНОЕ СОСТОЯНИЕ
Коматозное состояние характеризуется полным отсутствием реакций на
внешние раздражители. Исчезает болевая чувствительность. Зрачковые,
конъюнктивальные и корнеальные рефлексы не вызываются. Иногда появляются
патологические рефлексы. Возникновение синдрома оглушения различной степени,
сопорозных и коматозных состояний связано обычно с повышением внутричерепного
давления. Причиной этого могут быть различные формы мозговой патологии:
опухоли, цисты и абсцессы головного мозга, очаговые и диффузные мозговые
кровоизлияния и др. В возникновении синдрома оглушения может иметь значение
аноксемия головного мозга. В ряде случаев развитие синдрома оглушения связано с
различными интоксикациями и инфекционными заболеваниями.
СУМЕРЕЧНЫЕ СОСТОЯНИЯ СОЗНАНИЯ
Сумеречные
состояния сознания характеризуются
пароксизмальным течением: внезапным началом, критическим окончанием и полной
амнезией переживаний.
Сумеречные состояния сознания разделяются на органические и
функциональные.
Органические сумеречные
состояния
Органические сумеречные состояния являются эпилептиформным синдромом.
Они часто возникают при эпилепсии и рассматриваются в этих случаях как
эквиваленты эпилептических припадков. Сумеречные состояния сознания могут
также развиваться и при других заболеваниях, в частности, при инфекциях и
интоксикациях. Для органических сумеречных состояний характерны патологические
изменения биоэлектрической активности головного мозга. Мышление и действия
больных, находящихся в сумеречном состоянии, ограничены сравнительно узкими
пределами, по выражению Bash'a, больные используют «небольшие
отрезки спектра свойственных им ранее переживаний» и на основе последних
больные в некоторых случаях развивают определенную целенаправленную
деятельность.
Мы считаем целесообразным разделение органических сумеречных состояний
на две формы — простую и сложную.
Простое сумеречное состояние протекает с
нарушением всех видов ориентировки, включая ориентировку в
собственной личности. Здесь возможно проявление лишь элементарной психической
деятельности. Во время такого состояния у больных отсутствует чувство болезни.
Суженное сознание фокусируется только в одном очень узком направлении. Действия
больных имеют импульсивный, часто автоматический характер. Психомоторное
возбуждение является одним из наиболее постоянных компонентов сумеречного
состояния сознания и
имеет внешне немотивированный, нецеленаправленный характер. Речевая продукция
становится бессвязной, выражение лица либо бессмысленное, либо гневное, совершенно
не соответствует событиям окружающей его реальной обстановки и отражает
какие-то внутренние переживания, возможно, обусловленные в некоторых случаях
содержанием обманов чувств или кратковременно существующих отрывочных бредовых
переживаний.
В сумеречном состоянии сознания больной подлежит немедленной
госпитализации, так как представляет серьезную социальную опасность.
Преступления, совершенные в этих состояниях, отличаются нелепостью,
безмотивностью, иногда чрезвычайной жестокостью.
Состояние амбулаторного автоматизма также является психическим
эквивалентом и обычно длится очень недолго — всего несколько минут. В этом
состоянии как бы кратковременно нарушается механизм, руководящий действиями, и
больной начинает бессмыслен-но повторять начатый двигательный акт, например,
студент, решающий математическую задачу, внезапно прерывает логическую цепь
решения и начинает бессмысленно писать одну и ту же цифру или букву; или
человек, делающий поворот, продолжает без надобности много раз поворачиваться
на месте. Некоторые авторы относят к амбулаторному автоматизму и другие
бессмысленные действия больных, не являющиеся
продолжением начатого, например, человек с отсутствующим выражением
лица начинает снимать в трамвае обувь или раздеваться. Однако, с нашей точки
зрения, правильнее было бы такие качественно новые действия больных с
нарушенным сознанием отнести к обычному простому сумеречному состоянию
сознания, а амбулаторным автоматизмом называть бессмысленное продолжение
начатого целенаправленного действия. Свое поведение в состоянии амбулаторного
автоматизма больной полностью амнезирует.
Сложное сумеречное состояние также внезапно
возникает и обычно критически заканчивается. В отличие от простого, сложные
сумеречные состояния характеризуются сравнительно более широким спектром
переживаний и действий. Больной способен производить слож-ные действия: он
может, например, правильно пользоваться транспортом, переходить улицу,
подчиняясь сигналам светофора. Больной не выглядит бессмысленным и нелепым, как
при простом сумеречном расстройстве сознания, у него нельзя заметить признаков
возбуждения, он может подойти к кассе, взять билет, расплатиться, сесть в поезд
ч ехать куда-то, а потом, очнувшись, удивиться, «как он сюда попал?». Во время
сложных сумеречных состояний также возможно совершение преступлений.
По мнению Bilikiewicz'a, при сложном сумеречном
состоянии (автор называет этот вид нарушения сознания — «ясное сумеречное
состоя-ние») происходит не только нарушение сознайте, но и расщепление или
раздвоение личности. Кроме обычных, определяющих личность больного,
характерологических особенностей, которые в любую минуту могут восстановиться,
появляется другая личность. Сознание оказывается ка-чественно другим, связанным
с болезненно измененной личностью.
В некоторых случаях преморбидная и патологическая личность могут
появляться, часто чередуясь (personalitas alternans), при этом действия
больных в повторяющихся сумеречных состояниях
чрезвычайно похожи, что может свидетельствовать о стереотипности
переживаний.
Исследование больного во время сложного сумеречного состояния позволяет
установить значительные нарушения памяти, главным обра-зом,-нарушения
репродукции прежних, имевших место до возникновения нарушения сознания,
переживаний. Вместе с тем, однако, нарушается и короткая память. Интересно,
что при повторных сложных сумеречных состояниях у больных могут оживать в
памяти переживания предшествующих расстройств. Больные во время сложного
сумеречного расстройства сознания часто производят впечатление сонливых, как бы
растерянных, порою мечтающих.
Сложные сумеречные расстройства сознания, протекающие с чрезвычайно
сложным и внешне правильным поведением, в литературе называются часто
состоянием транса. Состояние транса обычно полностью амнезируется больными,
однако в некоторых случаях все же остаются расплывчатые, островчатые,
фрагментарные воспоминания. В психиатрические больницы больные в состоянии
транса обычно не поступают, так как не вызывают у окружающих впечатление
психически нездоровых. Встречаются такие состояния относительно редко.
К сложным сумеречным
расстройствам сознания относится также сомнамбулизм. Это
состояние возникает во время сна и по клинической картине соответствует
сложному сумеречному расстройству сознания. Нами наблюдался больной, у которого
возникновение сна приводило постоянно через несколько минут к развитию
сомнамбулизма. Больной внезапно вставал с постели, начинал ходить по комнате,
обычно выходил в коридор, на лестничную площадку, иногда — на балкон. Однажды
он со своего балкона на уровне четвертого этажа перебрался на балкон третьего
этажа и вошел в чужую квартиру, подошел к кровати спящего соседа, набросился на
него и пытался задушить. Больному иногда достаточно было вздремнуть перед
телевизором, как возникало сомнамбулическое расстройство сознания. В
последующем у больного развились эпилептические припадки.
Функциональные сумеречные
состояния
К функциональным сумеречным состояниям относятся истерические
сумеречные состояния. Истерическое сумеречное состояние сознания развивается
после психической травмы. Так же как и органическое, оно начинается остро,
относительно кратковременно, однако в клинической картине его имеются отличия:
у больного вид не просто бессмысленный, а зачастую нарочито бессмысленный,
ответы на вопросы менее бессвязны и имеют псевдодементный оттенок, в
возбуждении проскальзывают элементы театральности, такие больные нередко рвут
на себе одежду, картинно запрокидывают голову, падают и катаются по земле.
Очень характерно, что у больного в истерическом сумеречном состоянии сознания
можно уловить реакцию на слова и действия окружающих, реакция эта нередко
проявляется в форме своеобразного негативизма.
Дифференциально-диагностическим критерием между органическими и
функциональными сумеречными состояниями является также то обстоятельство, что
рисунок, поведения
и продукция больного во время органического сумеречного состояния сознания не
имеют никакой психологической связи с конкретной ситуацией и
психотравмирующими моментами, если даже таковые и совпали по времени с началом
сумеречного состояния сознания, в то время как при функциональных истерических
состояниях почти всегда продукция как-то отражает связь с реальной
обстановкой, психотравмирующим моментом, и в ряде случаев удается установить
психологически понятные связи. Наличие психотравмирующего момента перед
началом сумеречного расстройства сознания истерического характера является
неотъемлемым условием развития этих состояний. И, наконец, комбинация
истерического сумеречного состояниям алкогольным опьянением встречается во
много раз чаще, чем при эпилептиформных вариантах. Амнезия после истерического
сумеречного состояния сознания выражена значительно слабее и носит островчатый,
как при делирии, характер, но в отличие от амнезии делириозного больного
сохраняются воспоминания, главным образом, не психопатологических переживаний,
а отдельных моментов реальной обстановки. Истерические сумеречные расстройства
сознания не сопровождаются изменениями ЭЭГ активности, что характерно для органических
сумеречных состояний.
ОСОБЫЕ СОСТОЯНИЯ СОЗНАНИЯ
Симптомы «никогда не виденного» (jamais vu) и «уже виденного» (deja vu) большинством авторов
излагаются в разделе «Восприятие», так как имеют характер дереализационного
комплекса, и мы, следуя традиции, приводим их описание в разделе патологии
восприятия, однако, учитывая, что указанные состояния возникают пароксизмально,
имеют четко отграниченные начало и конец, протекают кратковременно и
наблюдаются часто в качестве психических эквивалентов эпилепсии, правильнее
было бы отнести их к особым состояниям сознания. Эти симптомы могут входить в
структуру ауры.
Аура представляет собой группу
многообразных пароксизмально возникающих расстройств, которые обычно
предшествуют эпилептическому припадку и продолжаются в течение нескольких
секунд. Характер ауры имеет важное значение для установления локализации
поражения головного мозга в случаях фокальной эпилепсии. Аура предупреждает о
возникновении припадка, и иногда больной успевает найти безопасное место,
чтобы лечь, перейти дорогу, отойти от огня, воды и т. д. Однако чаще для этих
действий не хватает времени.
Общим, что объединяет различные виды ауры, является изменение сознания.
Во время ауры восприятие внешнего мира значительно изменяется, иногда исчезает,
внутренние переживания становятся всепоглощающими, сознание сужается, хотя это
сужение может сопровождаться необычной яркостью переживаний. Необыкновенно
яркие состояния суженного сознания в течение ауры описывал Достоевский: «В
мозге как будто происходит вспышка»; «смысл жизни и своего «я» возрастает десятикратко».
Возможны элементарные галлюцинации, экстаз, непередаваемое чувство ужаса,
деперсонализация, совершенно необычные ощущения в теле («чувство бабочек в
желудочке»).

Рис. 32. Зрительная аура у
больного эпилепсией.
ДЕЛИРИОЗНЫЙ СИНДРОМ
Основные симптомы делириозного расстройства сознания заключаются в
расстройстве ориентировки во времени, окружающей обстановке, лицах, а также
галлюцинациях и иллюзиях. С. П. Рончевский писал, что «делириозный
галлюцинаторный синдром строится из сочетаний различных иллюзий и
мнимовосприятий, причем на начальной ступени развития можно ясно установить
внутреннюю связь появляющихся образов с феноменами «чувственной памяти».
Ориентировка в собственной личности сохраняется. Концентрация внимания
нарушена, наблюдается быстрая истощаемость, растерянность. Больные иллюзорно
воспринимают предметы окружающей обстановки. Эти расстройства более типичны,
чем галлюцинаторные. Так, например, незнакомая фотография воспринимается как
знакомое лицо, тень колеблющихся листьев на стене — как лента арабских письмен,
звук вентилятора — как шум завода. Содержание иллюзий, как правило, имеет
отчетливую эмоциональную окраску. Иллюзии нередко переходят в галлюцинации.
Галлюцинации во время делирия носят истинный характер. Наиболее
типичны сложные галлюцинации с преобладанием зрительного компонента. Нередко
наблюдаются также слуховые, тактильные обманы восприятия. Больные переживают
сложные галлюцинаторные сцены, чаще всего, неприятной, угрожающей их жизни,
тематики. Возможны галлюцинации с юмористическим содержанием.
Больной с делириозным синдромом в период возбуждения проявляет
активность и действует адекватно содержанию обманов восприятия и связанных с
ними бредовых переживаний, действует так, как вел бы себя, если бы все
воспринимаемые им галлюцинаторные образы существовали на самом деле.
Для делириозных синдромов обычно характерны колебания глубины
расстройства сознания и интенсивности галлюцинаций в течение суток. В вечернее
и ночное время дезориентировка выражена значительнее, галлюцинации
усиливаются. В дневное время особенно накануне выздоровления наступает
улучшение состояния — ориентировка восстанавливается, прекращаются
иллюзорно-галлюцинаторные переживания. На выходе из делирия остаются
положительными симптомы на выявление галлюцинаторной готовности (Липмана,
Рейхардта и др.).

Рис. 33. Делириозный эпизод в
гипнагогическом периоде у больной вирусным гриппом.
Бредовые идеи при делирии представляют обычно лишь трактовку
галлюцинаций, но в некоторых случаях приобретают более систематизированный и
стойкий характер, оставаясь в качестве самостоятельного синдрома после
окончания делирия (резидуальный бред). Состояние больных во время делирия
подвержено значительным колебаниям в течение суток, причем закономерно
ухудшение состояния к вечеру и ослабление симптоматики к утру.
При обследовании даже на простые вопросы больной отвечает с затруднением,
со смешанным, иногда тревожным видом, часто озирается по сторонам. Нередко при
повторении одного и того же вопроса больной отвечает неодинаково,
противоположно. Расстройства
памяти особенно легко выясняются при расспросе о длительности болезни, дне
рождения, возрасте пациента и членов семьи, адресе, номере телефона и т. д.
Во время терапевтического и неврологического обследования нередко
выявляются затруднения в выполнении больным инструкций. Он может не быть в
состоянии понять, что от него хотят, или же многократно повторять одно и то же
действие, например, вытягивание рук и языка. Персеверация действий возникает и
как ответ на новое задание.
Делириозный синдром заканчивается астеническим состоянием. Наступающая
после делирия сомато-психическая астения, как правило, кратковременна. Однако в
некоторых случаях возможно развитие пси-хоорганического синдрома. На выходе из
делирия больной амнезирует большинство реально происходящих событий.
Относительно лучше сохраняются в памяти болезненные иллюзорно-галлюцинаторные
переживания.
При делириозном синдроме отмечается некоторая корреляция глубины
расстройства сознания с ЭЭГ картиной: чем глубже расстройство сознания, тем
более замедленный характер имеет кривая биоэлектрической активности головного
мозга.

Рис. 34. Истинные зрительные
галлюцинации. Рисунок перенесшего алкогольный делирии
Существуют различные варианты делирия: с преобладанием устрашающих
галлюцинаций и соответствующего их содержанию аффективного сопровождения, делирий,
отображающий профессиональную деятельность больного (профессиональный
делирий), делирий с преобладанием эйфорического фона настроения,
мусситирующий делирий и др. Специфические особенности клинической картины
делирия непосредственно связаны с этиологическим фактором. В качестве примера
для сравнения приведем описания наблюдавшихся нами делириозных синдромов при
атропиновой и астматоловой интоксикации.
 Развитие
атропинового делирия наступало после предшествующего ему этапа легкого оглушения.
На фоне расстройства ориентировки в окружающей обстановке и времени возникали
галлюцинации, главным образом, зрительного характера. Зрительные галлюцинации
были истинными, выступая преимущественно в виде образов, сравнительно индифферентных
для больных. Так, например, больные видели нитки, разбросанную на полу
проволоку, траву, опилки, белый порошок, различных мелких животных.
Развитие
атропинового делирия наступало после предшествующего ему этапа легкого оглушения.
На фоне расстройства ориентировки в окружающей обстановке и времени возникали
галлюцинации, главным образом, зрительного характера. Зрительные галлюцинации
были истинными, выступая преимущественно в виде образов, сравнительно индифферентных
для больных. Так, например, больные видели нитки, разбросанную на полу
проволоку, траву, опилки, белый порошок, различных мелких животных.
Особенностью атропинового делирия было отсутствие галлюцинаторных
переживаний со сложной фабулой, свойственной делириозным синдромам другой
этиологии. Делириозные переживания атропинового генеза были в основном фрагментарными, не носили фантастического характера, были в
определенной мере предметными. У больных не возникали галлюцинации в виде
чудовищ, реально несуществующих животных, угрожающих рож и т. д. Наблюдалось
определенное преобладание мелких галлюцинаторных образов, возникавшие образы
были меньше реальных.
Рис. 35.
«Видение» больного при
алкогольном делирии в плохо освещенной комнате.
Приводим выписку из истории болезни.
Больной С,
Доставлен каретой скорой
помощи в сопровождении жены, со слов которой известно, что муж страдает
бронхиальной астмой, имеет инвалидность по этому заболеванию. 9 сентября
вечером выпил порошок, который «только что ему приготовили» в аптеке. Ночью был
беспокоен, плохо спал, «дышал» с трудом. Утром самочувствие

Рис. 36. Истинные зрительные
галлюцинации. Рисунок больного, перенесшего алкогольный делирий.
ухудшилось, приступ не
проходил. В 4 часа дня принял сразу три порошка — «чтобы все прошло». Стал
жаловаться, что его клонит ко сну, речь стала невнятная; потом начал собирать
что-то на полу, вытаскивал из ванны белье и складывал в холодильник, «давил»
на стене клопов, пытался с двумя булками хлеба «лезть на стену». Через час
доставлен в больницу.
При приеме: пульс 110 в
минуту, зрачки расширены, реакция на свет вялая. Пошатывается. Язык и
слизистые полости рта сухие, лицо гиперемировано. Просит пить. Частые позывы на
мочеиспускание. Напряжен, контакт затруднен, взгляд устремлен на стены. Что-то
тянет изо рта, стряхивает с себя. Речь невнятная. Периодически встает и идет
как бы «сквозь стену». Через два часа в отделении несколько напряжен.
Периодически вступает в контакт. Говорит, что видит клопов па с гене, что-то
собирает и стряхивает с себя. На вопрос, где находится, отвечает что-то невнятно.
Слизистые менее сухие. Походка шатающаяся. Ночь спал с перерывами.
На следующий день пульс 90
в минуту, зрачки расширены менее, чем накануне. Выражены явления астении.
Расстроен, что «все так получилось». Рассказывал, что многое не помнит из того,
что было вчера. 9 сентября выпил один порошок, содержащий атропин —
почувствовал сухость во рту, ухудшение зрения, боли в костях. Затем все
прошло. После приема трех порошков — почувствовал «вялость во всем теле». Стал
вести себя неправильно, что было потом — не помнит. Часто прибегает к помощи
порошков, так как нередко беспокоят приступы бронхиальной астмы, но «такого»
никогда не было.
Выписался 13 сентября в
удовлетворительном состоянии.
Сообщил о себе следующее.
Наследственность не отягощена, перенес в детстве корь, брюшной тиф. С
Таким образом, у больного пожилого возраста, страдающего бронхиальной
астмой, развился атропиновый психоз после приема перорально атропина в дозе,
превышающей допустимую приблизительно в три раза. Психоз продолжался около
одних суток и характеризовался сменой синдромов: оглушение — делирий —
астения.
Отмечалось усиление галлюцинаторных расстройств в вечернее и ночное
время; усиление галлюцинаций совпадало с усилением расстройства ориентировки в
окружающей обстановке и времени.
Таким образом, во время атропинового делирия наблюдалось известное
соответствие между глубиной расстройства сознания и выраженностью галлюцинаторных
переживаний.
Для атропинового делирия было характерно также возникновение
многочисленных зрительных иллюзий, переходящих затем в галлюцинации. Так,
например, больные воспринимали черные пятна на стене как насекомых, которые
затем начинали ползать по стене, теряя непосредственную связь с вызвавшим их
первоначально реально существующим объектом. Зрительные галлюцинации и иллюзии
можно было легко вызвать пробами Липмана, Рихтера. При этом для возникновения
галлюцинаций не была необходима дополнительная суггестия. Достаточно было
больному сконцентрировать внимание на белом листе бума-ги или белой стене,
потолке, как на последних «появлялись» различные двигающиеся образы и картины.
Приводим краткую выписку из истории болезни № 1160 (3-я психиатрическая
больница г. Новосибирска).
Больной P.,
Со слов жены: утром выпил
стакан вина, стал кричать и ругаться, конфликтовал с женой. Затем часа в 2 дня
демонстративно с целью отравления выпил чайную ложку глазных капель раствора
атропина. После этого «стих», стал малоподвижным, плохо отвечал на вопросы.
Часа через полтора хотел идти на работу. Внезапно почувствовал, что кружится
голова, не мог встать, «был как пьяный, язык заплетался», не осмысливал
происходящего вокруг. Жена решила, что он снова выпил, и избила его кочергой.
Затем был доставлен в больницу.
При приеме: несколько
напряжен, не ориентирован в месте и времени. Озирается по сторонам, подолгу
смотрит по направлению стены, что-то ищет на ней, говорит, что вокруг и на
стенах разбросана проволока. Положителен симптом Липмана. Сухость слизистых
выражена значительно, мидриаз, жажда, гиперемия кожных покровов лица. Пульс 90
в мин., ритмичный, артериальное давление 140/90 мм рт. ст. В остальном
соматический статус без особенностей.
В отделении через один
час: не спит, дезориентирован в месте и времени. Речь смазана. Несколько
напряжен, ищет какие-то папиросы, при всматривании в направлении стены трещины
принимает за проволоку, нитки, начинает их как бы сматывать; видит лес, снег,
человека, идущего на лыжах. Говорит, что чувствует запах дыма. Сухость
слизистых значительная, пульс 92 в мин., напряжен, ритмичный. Ночь спал с
перерывами.
Утром самочувствие
улучшилось, правильно ориентирован, недоволен, что у него ночью кто-то забрал
папиросы. Дополнительно сообщил о себе следующее. Родился и вырос в
крестьянской семье. В роду туберкулез, психические, венерические заболевания
отрицает. Отец часто выпивал, умер от какой-то болезни печени. Больной перенес
в детстве корь, скарлатину. Остальных заболеваний не помнит. Рос и развивался
нормально, не отставал от сверстников. Окончил профучилище, работал слесарем.
Женат, имеет двух детей. Дети здоровы. Периодически — два раза в месяц —
злоупотребляет алкоголем, обычно в дни зарплаты. В состоянии опьянения груб, циничен,
ругает и бьет жену. По характеру грубоват, мнителен, все время лечится «народными
средствами».
Выписан в
удовлетворительном состоянии в сопровождении жены.
Таким образом, после приема атропина у больного развивается легкое
оглушение, затем делириозный синдром. Продолжительность психоза — около двух
суток. Во время делирия отмечаются множественные зрительные иллюзии и
галлюцинации, довольно индифферентного характера для больного. Интересно, что
возникающие обманы восприятия были в основном не отраженными, а черно-белыми,
сравнительно быстро исчезали, не оставляя после себя сколько-нибудь длительных
воспоминаний, связанных с аффективными переживаниями.
Атропиновый делирий не сопровождался ни в одном из наблюдавшихся нами
случаев выраженным чувством страха. Эмоциональное состояние больных
характеризовалось раздражительностью, лишь некоторой пугливостью, смешанной с
любопытством, и соответствовало, в основном, характеру галлюцинаторных
переживаний. Галлюцинации больных, как мы уже указывали, часто проецировались
на стены, очевидно, в связи с этим больные всматривались по направлению к
стенам, подходили к ним вплотную, «лезли на стены». Реакция на внешние
раздражители в это время была значительно сниженной.
Больные не реагировали на задаваемые им вопросы, внимание их могло
быть привлечено лишь с трудом и то на короткое время.
Атропиновый делирий продолжался 2—3 суток, постепенно ослабевая. Так,
уже на второй день психоза галлюцинации в дневное время выступали спонтанно
сравнительно мало и появлялись только к вечеру. На второй день психоза больные
были значительно более контактными, рассказывали о своих переживаниях,
выполняли различные инструкции.
В дневное время галлюцинации можно было сравнительно легко вызвать
пробами Липмана и Рихтера, однако для этого была уже необходима суггестия.
Кроме зрительных галлюцинаций, больные испытывали спорадически тактильные
галлюцинации, у некоторых возникало ощущение инородного тела во рту. Эти
ощущения были непостоянными и устанавливались только на высоте делириозного
синдрома в первые сутки психоза.
Мы не наблюдали спонтанного развития слуховых галлюцинаций во время
атропинового делирия. Однако почти у всех больных на высоте делирия можно было
отметить возникновение слуховых иллюзий. Так, например, больные неправильно
воспринимали задаваемые вопросы, принимали шум морской раковины за музыкальную
мелодию. Трем больным во время развития атропинового делирия можно было внушить
слуховые галлюцинации приемом Ашаффенбурга.
У больных с атропиновый делирием наблюдались ложные узнавания
иллюзорного характера; больные принимали соседей по палате, сестер, врачей за
своих старых знакомых, сотрудников по работе, товарищей, соседей и т. д.
Особенно легко псевдоузнавания возникали при суггестии. В светлые промежутки
атропинового делирия у больных отмечались элементы астенического синдрома: снижение
запечатлеваемости, затруднение концентрации внимания, истощаемость, утомляемость,
неспособность к умственному напряжению, расстройство запоминания и
репродукции.
Следующей особенностью атропинового делирия было наличие конфабуляций,
однако последние ни в одном из исследованных случаев не выступали
самопроизвольно, а только в случае активного расспроса больных о том, что они
делали в предшествующие часы. Так, например, больной, находящийся в клинике в
течение двух суток, на вопрос, где он был вчера вечером, отвечал, что был на
футбольном соревновании. Особенностью конфабуляций при атропиновом делирии
являлось отсутствие развернутых высказываний. Ни у одного из исследованных
больных нельзя было обнаружить психосенсорные расстройства.
Вегетативные расстройства при атропиновом делирии носили отчетливый
симпатикотонический характер. Наблюдалась тахикардия до 130 ударов в минуту,
тахипноэ —24—30 в минуту, мидриаз, резкая сухость слизистых полости рта.
Однако артериальное давление значительно не изменялось. Так, ни в одном из
исследованных случаев мы не наблюдали артериальной гипертензии. Изменение
артериального давления по сравнению с периодом выздоровления не превышало 5—10
мм рт. ст. У больных отмечался мелкий тремор пальцев вытянутых рук в позе по
Ромбергу.
Можно было отметить связь между особенностями психопатологической
картины и выраженностью вегетативных расстройств на разных этапах делирия. Так,
в периоды успокоения больных в дневное время вегетативные расстройства были
менее выраженными; не наблюдалось учащения дыхания, частота пульса не превышала
100 в минуту. Мидриаз и сухость слизистых оставались по-прежнему. В вечернее
время при углублении расстройства сознания и возникновении галлюцинаций
наблюдалось учащение пульса и дыхания. У пяти больных отмечалось повышение
артериального давления максимально на
Во время атропинового делирия у больных наблюдалось расстройство
аккомодации, свойственное действию атропина. Возникает вопрос, нельзя ли
расстройством аккомодации объяснить расстройство ориентировки больных в
окружающей обстановке, т. е. связать последнее с расстройствами зрения. Наши
наблюдения показывают, что нарушения зрения имеют определенное значение в
дезориентировке больных в окружающей обстановке. Однако расстройством
аккомодации нельзя объяснить полностью, например, даже то явление, что больные
при атропиновом делирии зачастую «лезут на стену». Расстройство аккомодации
при интоксикации атропином остается и после минования симптомов делирия в
астеническом периоде, однако не приводит больных к подобным действиям.
Астматоловый делирий наблюдался нами у больных, принимавших астматол в
виде отвара. Развитию делирия предшествовал синдром оглушения, по клинической
картине подобный оглушению атропинового генеза.
При интоксикации атропином, как мы уже указывали, делириозные
переживания не сопровождались характерным для наркотического эффекта действием,
повышением настроения, эйфории, грезоподобным состоянием и др. Более того,
больные, случайно отравленные атропином, ни в одном из исследованных нами
случаях не стремились к повторному сознательному приему препарата, в то. же
время пациенты, поступавшие в больницу в связи с отравлением астматолом, имели
в анамнезе, как правило, неоднократные интоксикации последним, сознательно
повторяли прием препарата.
Наши исследования показали, что одной из главных отличительных
особенностей психопатологических переживаний во время астматолового делирия
являлось резкое повышение остроты зрительного восприятия. Это повышение
возникало внезапно через 25—30 минут после приема астматола после
предшествующего этапа оглушения средней степени выраженности и заключалось
•фактически в изменении качества зрительного восприятия. Все окружающие
предметы воспринимались как бы освещенными изнутри, «мир сверкал
необычными красками», цвета воспринимались «как фосфорирующие». Все
становилось необычайно ярким и красивым. Этот феномен изменения качества
зрительного восприятия был свойственен всем исследованным больным с
астма-толовым делирием.
Приводим краткую выписку из истории болезни.
Больной К.,
Со слов сопровождающего: с
утра 22 августа отмечалось неправильное поведение. Сначала был вял, с трудом
отвечал на вопросы, сидел неподвижно в углу, затем стал с трудом осмысливать
окружающую обстановку, курил воображаемую папиросу, что-то ловил на стене.
При приеме в 12 часов:
напряжен, дезориентирован в месте и времени, имя и фамилию назвал с трудом, на
другие вопросы отвечал с задержкой, не по существу. Что-то ищет на полу,
подолгу смотрит на стены, улыбается чему-то. Речь невнятная. Зрачки широкие,
не реагируют на свет, сухость слизистых полости рта, язык сухой с коричневатым
налетом. Пульс 95 в мин., ритмичный, артериальное давление 130/90 мм рт. ст.
Через один час. В отделении
напряжен, не реагирует па окружающее, периодически чему-то улыбается, курит
воображаемую папиросу, теряет ее, ищет под подушкой, заглядывает под кровать.
Пытается давить что-то на стене, стряхивает с себя что-то. Говорит, что
«колышется потолок». Зовет друзей. Ночь спал беспокойно.
Утром состояние несколько
улучшилось Слизистые более влажные. Пульс 90 в мин., артериальное давление
120/80 мм рт. ст. Соматически — в остальном без особенностей.
Ориентирован в месте, во
времени не точно, периодически улыбается, иногда что-то ищет. На вопросы
отвечает неохотно, односложно.
На следующий день вял,
раздражителен, ориентирован правильно. Жалуется на головную боль. Сообщил о
себе сведения: первый ребенок по счету, наследственность не отягощена, рос и
развивался нормально. В детстве перенес корь. Окончил школу, профучилище. В
21 августа выпил с
друзьями больше, чем обычно, отвара астматола (два глотка из кружки, где был
отвар астматола, приготовленный, «как чай» — около
Выписан в
удовлетворительном состоянии.
Таким образом, у пациента, периодически употреблявшего отвар астматола,
при приеме последнего в
дозе, превышавшей обычную, развился интоксикационный психоз,
характеризовавшийся сменой синдромов: оглушение — делирий — астения. При
развитии делириозного синдрома у больного отмечались периодически явления
эйфории, обострения остроты
зрительного восприятия, психосенсорные расстройства. Изменение качества
зрительного восприятия выступало у больных наряду с психопатологическими
симптомами, характерными для делириозного синдрома,— расстройством
ориентировки, зрительными галлюцинациями. Содержание зрительных галлюцинаций
при астматоловом делирии не отличалось чем-либо существенным от наблюдавшихся
нами при атропиновом делирии: больные видели мелких насекомых, проволоку, пыль,
папиросы, спички, волосы и т. д. Создавалось все же впечатление, что
галлюцинаторные образы при астматоловом делирии были большими по размерам, чем
при атропине. Так, например, одна из исследованных больных видела большого
зайца, который сидел на телевизоре (последний был выключен) и прыгал вокруг на
столе. Двое из исследованных больных видели карты и играли друг с другом, хотя
карт на самом деле не было. Внушаемость галлюцинаторных образов была достаточно
выраженной и не отличалась от таковой при атропиновом делирии.
Характерная для атропинового делирия связь между глубиной расстройства
сознания и интенсивностью галлюцинаций устанавливалась и во время астматолового
делирия: в вечернее время во время углубления дезориентировки интенсивность
галлюцинаций увеличивалась. Длительность астматолового делирия составляла 1—3
суток. У
больных с астматоловым делирием наблюдались псевдоузнавания, очень легко
возникали конфабуляции. В отличие от атропинового делирия конфабуляции были
достаточно распространенными, легко суггестировались.
Особенностью астматолового делирия было также приподнятое настроение
больных, связанное не с характером галлюцинаторных переживаний, а с изменением
качества зрительного восприятия. Необходимо отметить, что в ряде случаев
изменение качества зрительного восприятия, очевидно, судя по амнестическим
сведениям, преобладало в клинической картине многократных интоксикаций.
Больные, принимая астматол, как раз и стремились к такого рода психотропному
эффекту. Развитие выраженных делириозных симптомов, приводящее больных в психиатрическую
клинику, наблюдалось при передозировке препарата.
Двое больных рассказали, что у них наблюдались интоксикации астматолом,
протекавшие с выраженными явлениями сонливости, единичными зрительными
галлюцинациями. Эти больные принимали астматол в вечернее время и во время
развития психических нарушений засыпали. Они отмечали, что сон сопровождался у
них чрезвычайно яркими, не присущими им в обычном состоянии сновидениями. Содержание
сновидений надолго оставалось в памяти.
Так, больной В. рассказывал, что он «видел во сне» большой стадион,
поле которого было покрыто ярко-зеленой травой, было много зрителей в
красочных одеждах. Он отчетливо видел игроков на поле, все воспринималось как
реальная действительность.
При интоксикации астматолом у всех наблюдавшихся нами больных
отмечались психосенсорные расстройства, в основном характера расстройства схемы
тела. У больных возникали ощущения уменьшения рук, отделение их от тела,
изменение величины головы, своеобразной легкости в конечностях, особенно в ногах,
а у некоторых больных — во всем теле. У одного больного возникло ощущение
отделения левой половины грудной клетки, сопровождающееся чувством страха.
У пяти из исследованных нами больных психосенсорные расстройства имели
место и на выходе из делирия, при отсутствии галлюцинаций и расстройства
сознания.
Астматоловый делирий заканчивался, как мы уже указывали, через 1—3
суток после интоксикации. Во время перехода к выздоровлению у больных
наблюдался кратковременный (12—24 часа) период сомато-психической астении.
Явления сомато-психической астении определялись отчетливо лишь в первые часы
после минования симптомов делирия. Они заключались в быстрой утомляемости,
которая особенно легко выявлялась при решении больными задач на
последовательное вычитание; нарушение короткой памяти — запоминания,
репродукции; быстрой истощаемости", нарушении концентрации внимания.
Вегетативные расстройства были нерезко выраженными: отмечалась лабильность
пульса, слабо-выраженный тремор пальцев вытянутых рук, тенденция к снижению
температуры тела —36—36,3°. Артериальное давление значительно не изменялось.
Не наблюдалось головных болей, головокружений. Как правило, сомато-психическая
астения не сопровождалась появлением описываемого при постинфекционных астениях
состояния эмоциональной гиперестезии с гиподепрессивными включениями. Депрессивное
состояние наблюдалось лишь у двух больных, являвшихся морфинными наркоманами
(суточные дозы морфия - 15—20 мл 1 % раствора).
Отличительным характером астматоловых астенических состояний являлась
наклонность больных к адинамии. Во всяком случае адинамия здесь была более
отчетливой, чем на выходе из делириозных синдромов атропиновой этиологии.
Больные по своей инициативе не вставали с постели, были гипомимичными, не
вступали активно в беседу, не проявляли интереса к окружающей обстановке. Во
время астенического состояния у больных отмечалась повышенная галлюцинаторная
готовность, выявляемая пробами на провокацию зрительных галлюцинаций.
Состояние астении до определенной степени по клинической картине напоминало
синдром оглушения. Однако в отличие от последнего динамика состояний имела
другой характер — наблюдалась постепенная нормализация состояния, как в
отношении психических, так и в отношении вегетативных расстройств. Больные
становились все более активными, как бы на глазах исчезали явления психической
астении. Существенным отличием астенического состояния от синдрома оглушения
астматоловой этиологии является наличие легко выявляемой галлюцинаторной
готовности, отсутствующей во время оглушения. Для астении астматолового
происхождения были характерны также явления повышенной жажды, не наблюдающиеся
при синдроме оглушения.
Таким образом, психопатологическая картина, вегетативные расстройства
и динамика делириозных синдромов, вызванных даже близкими по фармакологическим
свойствам препаратами, имеют определенные элементы специфичности.
При делириозных синдромах, связанных с интоксикацией препаратами,
совершенно различными по химическим свойствам, эти особенности выступают более отчетливо.
АМЕНТИВНЫЙ СИНДРОМ
Аментивный синдром характеризуется расстройством синтеза, нарушением
ориентировки во времени, месте, окружающих лицах и собственной личности.
В клинической картине и течении аментивного синдрома представляется
целесообразным выделять три стадии.
Первая стадия представляет собой период
предвестников и является
малоспецифичной. Больные жалуются на плохое самочувствие, головные,
боли,головокружения, приливы жара к голове, отсутствие аппетита, бессонницу,
мучительные сновидения. Появляется странное, не передаваемое словами, чувство
приближающейся психической болезни. Отмечается также раздражительность,
гиперестезия к внешним раздражителям. В этом периоде отсутствуют убедительные
симптомы нарушенного сознания. Этот по сути дела неврастеноподобный период,
как правило, не продолжается более нескольких дней.
В дальнейшем развивается вторая стадия — стадия собственно
психоза. Наиболее простой синтез, без которого невозможно понимание ситуации,
ориентировки, оказывается недоступным больному. Наступает грубая
дезориентировка во времени, месте и окружающей обстановке, а также и в
собственной личности. Появляются тревожная растерянность, страх. Больные не
могут понять, что происходит вокруг них, кто они такие, каким образом сюда попали,
что все это обозначает. Аментивный синдром протекает с речевым возбуждением.
Вначале может создаваться впечатление скачки мыслей, протекающей на фоне
аффективных колебаний. У некоторых больных преобладает депрессивное
настроение, у других — элементы маниакального синдрома. Вскоре, однако, между
мыслями утрачиваются логические связи, появляется бессвязность мышления и речи.
Вся психическая жизнь дезинтегрирована и фрагментарна. Восприятие окружающего
случайно, не связано с предшествующими мыслями больного. Больной нередко
правильно называет случайные предметы, находящиеся в поле зрения, однако не в
состоянии установить между ними какие-либо связи. Задаваемые больному вопросы
остаются без ответа или больной бессмысленно их повторяет. Движения больных также характеризуются бесцельностью,
хаотичностью. Нередки чередования психомоторного возбуждения с мутизмом и
ступорозными явлениями (amentia stuporosa).
На высоте аментивного синдрома, очевидно, невозможны сложные
галлюцинаторные переживания, если галлюцинации и возникают, то они отрывочны,
постоянно меняются и мало влияют на поведение больных Bilikiewicz
считает, что галлюцинации и бредовые идеи вообще не могут развиваться во время
аменции, в связи с тяжестью нарушения сознания. Jaspers допускает возможность
возникновения во время аменции нестойких отрывочных бредоподобных идей.
Пациенты придают особое значение отдельным фрагментам обстановки, предметам,
например, опущенной оконной шторе или стакану, стоящему на столе.
В менее тяжелых состояниях у больных остается понимание болезни,
характерны попытки разобраться в своем состоянии.
Аментивный синдром обычно длится несколько недель и более.
Третья стадия, стадия выхода из психоза,
протекает с посте пенным, медленным улучшением состояния, характерны тяжелые
явления сомато-психической астении, во время которой продолжает устанавливаться
затруднение синтеза. Переживания периода болезни обычно полностью
амнезируются. Jaspers
подчеркивает, что иногда какое-либо незначительное впечатление, имевшее место
во время психоза, вспоминается очень живо и с деталями. Длительный аментивный
синдром может привести к развитию психоорганического синдрома.
Аментивный синдром относится в настоящее время к сравнительно редким
видам патологии. Развивается он всегда на основе соматических заболеваний
хронического характера. Ранее были частыми летальные исходы. Прогноз при
аментивном синдроме стал значительно лучше в связи с терапией
нейроплегическими препаратами.
В связи с эволюцией некоторых видов делириозного синдрома (алкогольной,
инфекционной и другой этиологии) в сторону увеличения стертых и абортивных форм
и заметной тенденцией к сокращению количества аментивных состояний в
психиатрической практике несколько снизилась актуальность значения
дифференцирования этих психопатологических синдромов между собой. Ранее
психиатры значительно чаще сталкивались с такой задачей, однако и сегодня
встречаются протрагированные по течению делириозные состояния с достаточно
глубокими формами помрачения сознания, требующие дифференцирования с
аментивным синдромом.
И делириозный, и аментивный синдромы характеризуются помрачением
сознания, нарушениями мышления, психомоторным возбуждением, наличием истинных
галлюцинаций, но почти всегда имеются особенности, позволяющие дифференцировать
эти синдромы между собой. Следует обратить внимание на следующее: делириозный
синдром встречается как при инфекционных, так и при интоксикационных психозах,
тогда как аментивный развивается, главным образом, при тяжелых инфекциях.
Делириозный синдром чаще встречается при острых, бурно текущих
заболеваниях, аментивный — характерен для затяжных, имеющих тенденцию к
хроническому течению, инфекционных заболеваний. Делириозный синдром
заканчивается, как правило, в пределах 7—10 дней, аментивный синдром
продолжается в течение месяцев (в ряде случаев до 6—7 месяцев).
Помрачение сознания при делириозном синдроме менее выражено, чем при
аментивном синдроме. Даже наиболее выраженный делириозный синдром не
сопровождается расстройством ориентировки в собственной личности.
Дезориентировка при аментивном синдроме значительно грубее, вплоть до
расстройства ориентировки в собственной личности. Поведение больного в
делириозном состоянии определяется не столько нарушением сознания, сколько
содержанием обманов восприятия, их аффективной окраской. В делириозном
состоянии больной деятелен, подвижен; психомоторное возбуждение у него носит
целенаправленный характер. Поведение аментивного больного определяется в первую
очередь помрачением сознания и нарушением синтеза. Возбуждение при аменции
носит беспорядочный, нецеленаправленный характер; аментивный больной
бессмысленно топчется на месте, суетлив, в более тяжелых случаях аментивное
возбуждение протекает в пределах постели.
Разница в
степени помрачения сознания проявляется в характере амнезии — по выходе
из делириозного состояния больной амнезирует часть реальных событий, но ряд
болезненных переживаний сохраняется у него в памяти, и амнезия больного носит
чрезвычайно своеобразный, островчатый характер. После выхода из аментивного
синдрома больной воспринимает весь период высоты психотических проявлений как
полный провал памяти. Характер обманов восприятия и бредовых переживаний
также различен при делирии и аменции: во время делирия наблюдаются иллюзии,
аффективно окрашенные истинные зрительные, слуховые и другие галлюцинации,
характеризующиеся чрезвычайной образностью, яркостью. Галлюцинаторные образы
при делириозном синдроме иногда даже имеют между собой определенную
психологическую связь. При аментивном синдроме иллюзии и галлюцинации отличаются
нестойкостью, бессвязностью. В ряде случаев наличие обманов восприятия при
аментивном синдроме недоказательно.
Бредовые идеи при делирии имеют конкретный характер, нередко можно
проследить их непосредственную зависимость от содержания иллюзорных и
галлюцинаторных обманов восприятия. При аменции бредовый компонент случайный,
отрывочный, бессистемный.
Выход из аментивного синдрома сопровождается более выраженными и
длительными явлениями астении по сравнению с таковыми после делириозного
синдрома.
Как мы уже упоминали, при делириозных состояниях имеется определенная
корреляция между тяжестью состояния и временем суток (ухудшение психического
состояния в вечернее время). Для аментивного синдрома не характерны обычно
колебания состояния в связи со временем суток.
И, наконец, следует отметить, что, по сравнению с делириозным
синдромом, психопатологическая картина аментивного синдрома отличается меньшей
вариабельностью и специфичностью проявлений в зависимости от этиологического
фактора.
ОНЕЙРОИДНЫЙ СИНДРОМ
Онейроидный синдром (онейроид) — напоминающая сон наяву форма
помрачения сознания. Больные дезориентированы во времени и окружающей
обстановке, возможна двойная ориентировка в собственной личности. Переживания
во время онейроидного расстройства сознания представляют фантастическое
сочетание воспоминаний с яркими сценическими галлюцинациями и бредовыми
идеями, в которые может вплетаться и извращенное восприятие окружающей
действительности, последняя в ряде случаев полностью вытесняется. Содержание
онейроидных переживаний отличается последовательностью, и больной является,
как правило, мысленным участником этих фантастических событий. В начале
развития онейроидного синдрома может наблюдаться усиление зрительного воображения,
затем наплывы воображения и в дальнейшем развитие галлюцинаторных переживаний.
Объективно поведение онейроидного больного может проявляться то в
эпизодах возбуждения, напоминающего кататоническое, то выражается в полной
безучастности к окружающей действительности и больной внешне выглядит
зачарованным. В последние годы особенно распространенной тематикой онейроидных
переживаний стали космические события. Наблюдаемая нами больная К. после
периода полного отсутствия контакта с окружающими рассказала, что видела себя
находящейся в космическом пространстве, вокруг летали ярко освещенные
спутники, затем она видела какую-то планету, где стояли громадные статуи и
между ними передвигались толпы людей. Себя больная воспринимала одновременно и
собой и звездой, наблюдавшей за всем происходящим.
Большинство
описанных в литературе онейроидных картин основывается на наблюдениях больных
шизофренией, но в последнее время в периодической печати все чаще встречаются
описания онейроидных синдромов иной этиологии, например, собранные В. Г.
Шнейдер наблюдения онейроидных включений в картину острого алкогольного
галлюциноза и алкогольного делирия. В нашей практике также неоднократно
наблюдались случаи включения в структуру алкогольного и атропинового делирия
убедительных по психопатологической картине онейроидных эпизодов.
В
дифференциальной диагностике экзогенных онейроидных картин от шизофренических
помогает постоянное присутствие в структуре онейроидного синдрома делириозных
компонентов, меньшая длительность онейроидного синдрома, а в некоторых случаях и
тематика переживаний. Онейроидные синдромы при шизофрении имеют тенденцию к
редуцированию, по мере которого яркость галлюцинаторных переживаний
обедняется, а в структуре синдрома все более преобладают нарушения мышления.

Рис. 37. Рисунок больного по выходе из
онейроидного состояния.
ЦИТИРОВАННАЯ
ЛИТЕРАТУРА
1.
Банщиков В. М., Эфендиев О. М.— Проблема сознания и
фрейдиэм. Кн. «Проблемы сознания». Всесоюзное общество невропатологов и
психиатров, 1966.
2.
Банщиков В. М., Эфеидиев О. М. - Учение И. П. Павлова о
высшей нервной деятельности и проблема сознания. Кн. «Проблемы сознания».
Всесоюзное общество невропатологов и психиатров, 1966.
3.
Банщиков В. М., Ларичев В. П., Леви В. Л.— Расстройство сознания в клинике сосудистых
заболеваний головного мозга. Кн. «Проблемы сознания». Всесоюзное об-во невроп.
и психиатр., 1966.
4.
Банщиков В. М., Русских В. Н.— Структура и функция поздних
и древних отделов головного мозга как вероятный субстрат сознания. Кн.
«Проблемы сознания». Всесоюзное об-во невроп. и психиатр., 1966.
5.
Банщиков В. М., Эфендиев
О. М.— Всесоюзный симпозиум по проблеме сознания. Журнал невропатологии и
психиатрии, 1967.
6.
Павлов И. П.— Полное собрание трудов, 1949, т. III.
7.
Рончевский
С. П.— Вопросы патофизиологии и клиники галлюцинаций. Л. 1941.
8.
Рохлин Л. Л.— «Заключительное слово
по проблеме патологии сознания». Сб. Сознание. Материалы обсуждения проблем
сознания на симпозиуме, состоявшемся 1—3 июля
9.
Шнейдер
В. Г.— «Онейроидные расстройства при острых алкогольных психозах». Журнал
невропатологии и психиатрии им С. С. Корсакова, 1966, т. 66, в. 5.
10. Вash, К.—
Lehrbuch der allgemeinen Psychopathologie. G. Thieme, Stuttgart,
1955.
11. Вilikiewiсz, T.— Psychiatria kliniczna, Warszawa,
1960.
12. Conrad, K — Die beginnende Schizophrenie. G. Thieme, Stuttgart,
1958.
13. Jaspers, K.— General Psychopathology. Manchester University
Press, 1963.
14. Mayer-Grosss, W.— цит. по Conrad, К.
Symptomatische Psychosen. In: Klinische Psychiatrie. Hrsg. Gruhle, H., Jung,
R., Mayer-Gross, W., Müller, M. Springer, Berlin —
Gottingen — Heidelberg. 1960.
15. Walter-Büel, H.—
Die Psychiatrie der Hirngeschwülste und die cerebralen
Grundlagen psychischer Vorgange. Acta Neurochir., suppl. 2, Wien, Springer,
1951. 16. Willi, J.— Delir, Dammerzustand und
Verwirrtheit bei korperlich Kranken. In: Akute psychische Begleiterscheinungen
korperlicher Krankheiten, von Bleuler, M., Willi, J., Bühler, H. G. Thieme, Stuttgart, 1966.
Расстройства
мышления
Мышление — специфичная для человека
категория психической деятельности — это восприятие человеком предметов,
событий, фактов в их взаимосвязи, познание внутренних и внешних закономерностей
явлений.
В основе мышления лежат различные виды операций и процессов. Важнейшими
из них являются анализ и синтез, сравнение, абстрагирование, обобщение,
классификация. В результате этих операций образуются понятия и умозаключения.
Анализ и синтез. Анализ основывается на
выделении из предмета или явления его основных элементов, частей и свойств. Синтез
является противоположным процессом, основанном на соединении элементов, частей
и свойств в единое целое. Анализ и синтез взаимосвязаны и как бы дополняют
друг друга.
Сравнение. Сравнение представляет
собой установление сходства или различия между объектами мышления (предметами,
явлениями, разными видами деятельности).
Абстрагирование и обобщение. Абстрагирование основывается
на выделении существенных свойств предметов и явлений и исключении
несущественных, случайных, частных свойств. В процессе абстрагирования
происходит отвлечение от отдельных чувственно-образных характеристик объекта.
Обобщение представляет выделение того общего и главного, что свойственно
определенному кругу предметов и явлений, составляющих материал мышления.
Классификация
включает в себя такие операции, как группирование и разделение предметов и
явлений по их существенным характеристикам.
Понятие. Понятие является -
отражением в сознании человека общих, существенных свойств и качеств предметов
и явлений. Понятие формируется на основе восприятий и представлений. В понятии
находит свое выражение познание внутренней сущности данного конкретного
предмета. В зависимости от степени абстрагирования и обобщения понятия имеют
более или менее конкретный или абстрактный характер.
Увеличение степени абстрагирования в понятиях можно видеть на следующем
примере: молния — электричество — физическое явление — природное явление —
материальное явление. Чем большую группу предметов и явлений охватывает
понятие, тем более абстрактным оно является.
В соответствии с наличием конкретных или абстрактных понятий в
субстрате мышления различают конкретно-образное и абстрактное мышление.
Элементы конкретно-образного мышления появляются уже у высших животных.
Абстрактное мышление свойственно только человеку.
Суждение — это утверждение или
отрицание чего-нибудь. Суждение является основной формой, в которой
совершается мыслительный процесс.
Умозаключение
возникает в результате сравнения нескольких суждений, их сопоставления и,
таким образом, заканчивает собой процесс мышления в качестве окончательного
вывода.
Физиологической основой мышления является деятельность коры больших
полушарий, осуществляемая во взаимодействии сигнальных систем. Наибольшее
значение имеет вторая сигнальная система, отражающая на более высоком уровне
не только прошлое и настоящее, но и предстоящее. При этом образуются временные
связи — ассоциации.
Мышление и речь органически- связаны между собой, и врач, как правило,
может судить о патологии мышления путем анализа речевой продукции больного.
Нарушения мышления составляют наиболее важный раздел общей
психопатологии. При изучении расстройств мышления принято разделять их на
патологию ассоциативного процесса и патологию суждения. Патология ассоциативного процесса может заключаться в
болезненном изменении темпа мышления, нарушении стройности мышления, его
целенаправленности. Изменение темпа мыслительного процесса не представляет, с
нашей точки зрения, каких-либо трудностей для понимания, и мы не будем уделять
много места этому вопросу.
Ускорение мышления характерно для
маниакальных состояний. В период нерезко выраженного гипоманиакального
состояния, при сохранности целенаправленности мышления, ускорение темпа
мышления может иногда давать некоторое преимущество больному по сравнению с его
обычным состоянием. Больные могут проявлять в этих состояниях повышенную
работоспособность, стимулировать других своей активностью. Однако усиление
отвлекаемости вызывает и в этом случае затруднениям доведении начатого дела до
конца.
В связи с прогрессированием маниакального состояния темп мышления
настолько ускоряется, что уже становится практически невозможно уследить за
ассоциациями больного. Речевая продукция лишь конспективно отражает содержание
мышления, логические построения минуют промежуточные звенья, повествование
отклоняется по ,оковой цепи, исчезая в море ассоциаций. Выражением резкого
ускорения темпа мышления является скачка идей (Fuga idearum), когда мыслительный
процесс больного и его речевая продукция имитируют бессвязность. Бессвязную
речь маниакального больного при скачке идей следует отличать от ускоренной
речевой продукции больного шизофренией в периоде кататонического возбуждения.
Наиболее существенным отличием является склонность больного шизофренией
включать в социально
обусловленный контекст речи аутинтические переживания, неологизмы, непонятные
символы, что делает речь недоступной для психологического понимания. Такое
мышление
отличается
непродуктивностью и стереотипностью.
Проводимые нами исследования речи ряда больных с маниакальным и
кататоническим возбуждением показали, что зафиксированную на магнитофонной
ленте речь больного с Fuga idearum
после ее записи на бумаге удается понять, принимая во внимание отвлекаемость
больного на внешние раздражители, имевшие место во время эксперимента. Речь
больных с кататоническим возбуждением, записанная аналогичным образом,
оказывалась на бумаге столь же недоступной пониманию, как и на слух.
Другим вариантом ускорения темпа мышления является ман-тизм (или ментизм), который
представляет собой возникающий помимо воли больного наплыв
мыслей. Поток мыслей, образов, представлении, воспоминаний обрушивается на
больного в быстром темпе, больной не может справится с ними, теряется от их
обилия, чувствует
себя беспомощным.
Ряд авторов трактуют мантизм как вариант ассоциативного автоматизма.
Такого рода патология мыслительного процесса встречается при органических
психозах и шизофрении.
Замедление темпа мышления характерно
для депрессивных, апатических, астенических состояний и легких степеней
помрачения сознания.
Нарушение ассоциативного процесса по стройности может проявляться в
различных формах.
Разорванность —
это вид патологии мышления, характерный, главным образом, для шизофрении.
Разорванность выражается в нарушении смысловых связей между членами
предложения при сохранности грамматического построения фразы. Например,
«пулемет привезли в отрез бостона послезавтра утром». Как видно из примера,
предложение, несмотря на отсутствие смысла, построено формально правильно —
имеется подлежащее, сказуемое, обстоятельства места, времени. Когда слушаешь
речь больного с таким нарушением мышления, создается впечатление, словно
больной специально подбирает для построения фразы несоответствующие по смыслу
слова, однако психиатрическая практика почти не знает случаев правдоподобной
симуляции разорванности, так как можно придумать одну фразу, но целиком
строить свою речь по типу разорванности — непосильная задача для здорового
человека.
Форму, показанную в примере, разорванность приобретает лишь при далеко
зашедшем шизофреническом процессе — на более ранних этапах заболевания она
проявляется в нарушении смысловых связей не внутри предложения, а в процессе
повествования, в нарушении смысловых взаимоотношений между фразами, которые в
отдельности имеют законченное смысловое содержание.
Бессвязность в отличие от разорванности
может проявляться не только в нарушении смысловой стороны речи, но и в распаде
синтаксического строя предложения. Бессвязность характерна для психозов,
протекающих с помрачением сознания (аментивный синдром).
Нарушение стройности ассоциативного процесса может проявляться также в
вербигерации,
которая заключается в своеобразных стереотипиях речи, доходящих в некоторых случаях до 6ессмыслеиного
нянизывания сходных
по созвучию слов.


Почти все изложенные выше нарушения строя ассоциативного процесса
проявляются, в основном, на более или менее поздних этапах болезни и редко
могут помочь при необходимости ранней диагностики. В этом отношении значительно
больший интерес представляет «Sper-rung» (от немецкого глагола sperren — закупоривать). Это
характерная для шизофрении патология стройности мышления, заключающаяся во
внезапном обрыве мысли. Больной во время беседы замолкает не потому, что не
желает продолжать разговор, а у него как бы прерывается
мыслительный процесс и возникает «пустота в мыслях». Американские авторы
называют этот вид патологии мышления «блокированием» мыслей (Linn). Так как «Sperrung» наблюдается на относительно
ранних этапах болезни при сохранности эмоционально-волевой сферы больного, то
появление этого симптома нередко вызывает у больного субъективно неприятную
эмоциональную реакцию и стремление к преодолению обрыва мыслей, но, как
правило, восстановление логической последовательности прерванного изложения не
возникает.
Парагномен описанный
Bilikiewicz'eм и Brzezicki'м,
так же как и «Sperrung»,
характерен для начала шизофренического процесса. Этим термином обозначается
действие, возникшее под влиянием внезапного, необыкновенного, нелепого
умозаключения. Во время совершения парагномена другие симптомы болезни еще не
устанавливаются. Действие больного поражает своей непонятностью,
неадекватностью ситуации. Оно не связано ни с нарушением сознания, ни с
эмоциональным состоянием больного, а является следствием патологии мышления.
Парагномен может, носить преступный характер. Bilikiewicz
описал больного, который, находясь высоко на балконе многоэтажного дома, увидел
проходящего внизу знакомого и позвал его, а так как тот не услышал, сбросил с
балкона своего ребенка, «чтобы привлечь внимание» знакомого.
Своеобразной формой патологии является паралогическое мышление.
Под паралогическим
мышлением иногда понимают отсутствие логики в мыслительном процессе, однако
это не совсем так. При паралогическом мышлении не просто нарушается нормальная
логическая сущность умозаключений, а возникает иная, свойственная только больному, система
логических построений. Например, больной, ударивший санитарку, раздававшую
пищу, отвечает на вопрос, почему он это сделал: «У нее грязные руки!». Если
идти путем обычной логики, то поступок его можно попытаться объяснить
психологически: возможно, больному, показалось, что санитарка раздавала пищу
грязными руками. Однако, когда больного попросили подробнее объяснить свой поступок,
оказалось, что руки санитарки не были грязными в обычном понимании, а были
покрыты веснушками, которые отражали ее «внутреннюю грязную сущность».
Паралогическое умозаключение больного свидетельствует, с одной стороны, о
патологии ассоциативного процесса, а с другой — отражает нарушение
целенаправленности мышления (символизм, аутизм). В данном случае можно говорить
о шизофреническом характере патологии мышления.
В цепи паралогических умозаключений могут быть использованы частично законы
нормальной, здоровой логики, но вывод оказывается паралогическим. Больная Т. в
разговоре с лечащим врачом жаловалась на ощущения шевеления мозга, причем
связывала их с изменением солнечной активности, что действительно имело место в
этом году.
Рассматривая патологию ассоциативного процесса по целенаправленности,
мы остановимся на патологической обстоятельности мышления, персеверации,
резонерстве, символизме и аутистическом мышлении.
1. Патологическая обстоятельность мышления, главным образом,
характерна для больных эпилепсией с изменением личности и эпилептического
слабоумия. Излагая события, больной застре-вает в деталях, которые занимают все
большее место в основной линии повествования, отвлекая больного от
последовательной цепи изложения, делая его рассказ чрезвычайно длинным. Кроме
того, нередко речевая продукция таких больных характеризуется специфичными
интонациями, растягиванием слова, изобилует уменьшительными терминами.
В литературе не уделяется достаточно внимания дифференцированию различных
вариантов детализации, между тем, с нашей точки зрения, этот вопрос
представляет большой интерес для решения вопроса о диагнозе и прогнозе.
Кроме описанной выше патологической обстоятельности мышления,
выражающейся в детализации изложения, по нашему мнению, следует выделить
дементную и бредовую детализацию.
Дементная детализация является
следствием того, что больной не может четко выделить, что является главным,
основным в излагаемом материале, и поэтому в его повествовании основная нить
теряется в несущественных деталях. Чем более просто содержание и смысл излагаемых
событий, тем легче испытуемый справляется с задачей.
Иной характер имеет детализация, обусловленная наличием у больного
бредовых идей. Выявление такого рода детализации в момент обследования
больного должно насторожить врача и помочь выявлению бредовых идей. Бредовая детализация проявляется
там, что больной все излагает последовательно и логично до какого-то
этапа, потом проводит ряд как будто бы не относящихся к делу деталей, а далее
вновь всё наминает
излагать, последовательно. Например, больной С, рассказывая,
как ходил с женой в гости, все излагал без лишних подробностей, а момент,
когда заходил в квартиру к родственникам, стал описывать детально: «Из
квартиры № 7 (мимо которой он шел), пахло подгорелым луком, а на площадке,
этажом выше, стоял мужчина, курил и смотрел в окно». Далее изложение вновь
становится четко последовательным. Такое изложение должно наводить на мысль,
что приводимым деталям больной придает какое-то особенное значение по бредовым
мотивам. В последующем у больного С. удалось выяснить, что, по
его мнению, в квартире № 7 была «явка агентов иностранной разведки», которая,
якобы, хочет затянуть его в свои сети, а человек на площадке следил за ним.
Реактивная детализация связана с
психической травмой и распространяется только на
описание психотравмирующей ситуации.
2. Персеверация
представляет собой болезненное повторение одного слова или
группы слов, несмотря на стремление больного перейти к другой теме и попытки
врача ввести новые стимулы. Персеверация может наблюдаться при поражении
сенсорного речевого центра головного мозга (центра Вернике).
3. Резонерство —
это патология ассоциативного процесса, которая проявляется в склонности к
бесплодному рассуждательству. Больной в своем повествовании пользуется
декларативными заявлениями, производит всевозможные абстрактные обобщения,
приводит необоснованные доказательства. Так, например, больной С, инженер
(диагноз — шизофрения), не работающий в течение года и отказывающийся
получать пенсию, на предложение объяснить, почему он не работает, начинал
говорить о том, что труд является благородным делом и все должны трудиться, но
он не может работать, так как не находит места по специальности. Когда больного
спросили, почему он не продолжал работать по специальности на прежнем месте, он
отвечал, что «это очень хорошее место, и он сделает все возможное, чтобы там
работать», однако «плохое состояние здоровья временно заставляет отдыхать,
так как медицина придает отдыху большое значение». На вопрос, почему он
отказывается от пенсии, больной заявил, что «он здоров и считает невозможным
получать пенсию».
Некоторые зарубежные авторы (Linn и др.) не используют этот термин, а прибегают к
понятиям «тангенциальное мышление» и «интеллектуализация мышления», подразумевая под
тангенциальностью неспособность больного в своих рассуждениях придти к
какому-то определенному логическому выводу, а под интеллектуализацией — склонность
к употреблению высокопарных выражений, необоснованное применение научных
терминов, философских рассуждений и громоздкость грамматического построения
речи.
В выраженных случаях расстройства мышления по шизофреническому типу
резонерство доходит до уровня симптома монолога. Ogura предлагает три варианта симптома
монолога: 1) монолог, связанный с явлениями насильственности; 2)
монолог с галлюцинациями; 3) монолог, связанный с идеями воздействия. В
монологе обычно отражаются аутизм и паралогические компоненты мышления.
4. Символизм —
это термин, известный не только психиатрам. В жизни
человек постоянно пользуется различными символами. Так, символическими знаками,
установленными автоинспекцией, руководствуются водители и пешеходы на улицах
города. Люди условились считать определенные знаки символом тех или иных
понятий, например, черный цвет одежды у многих народов символизирует траур.
Символические образы нередко встречаются в художественной литературе.
Символизм психически больного принципиально отличается от этой
общепринятой системы символов тем, что больной с патологией мышления вкладывает
в те или иные знаки, рисунки, цвета особый смысл, понятный только ему, или,
пользуясь категорией общепринятых символов, усматривает их там, где они не играют
символической роли. Например, больная С. (диагноз — шизофрения) рисует
квадрат, в квадрате — круг, а в круге — иголка. Когда ее попросили объяснить
рисунок, заявила: «Это я в вашем каземате с приписанной мне шизофренией и с
раненой душой». Больная Ч., при повторном посещении одних и тех же кинофильмов,
обнаруживала в них новые детали и новый
смысл.
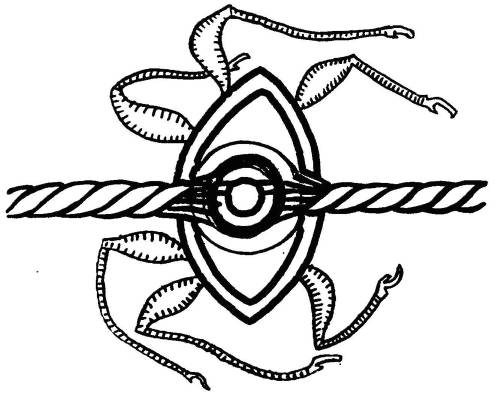
Рис. 39. «Разлука», символический
рисунок больного шизофренией.

Рис. 40. «Мысль». Символический
рисунок больного шизофренией.

Рис. 41 «Жизнь». Символический рисунок больного с
истерической психопатией.
Рис. 42. Символические рисунки
больного шизофренией.
Например, в фильме «Мост
Ватерлоо» она отмечает такую деталь: когда герой фильма уходит на фронт, на нем
белые перчатки, что, по мнению больной, означает, что он уходит из дома со
светлыми надеждами, а, когда возвращается с фронта, на нем черные перчатки,
которые символизируют крах его надежд и разбитую любовь.
5. Аутистическое
мышление характеризуется отрывом от
окружающей обстановки, погружением в мир воображения, фантастических
переживаний. Этот термин был предложен Е. Bleuler'ом. Е. Kretschmer писал, что в аутистическом
мышлении, «как в сказке», сразу все становится возможным, сразу все, что
насыщено аффектом и желанием, реализуется. Больной является Сократом,
Профессором, Принцем. Миллионером, всем тем, кем он хотел быть в своей жизни».
Для аутизма может быть
свойственно пребывание в мечтах наяву с необычными приятными желаниями, которым
не противостоят помехи реального мира, но вместе с тем могут наблюдаться
фантазии тревожного неприятного содержания. Аутистические переживания
характерны не только для больных шизофренией. Они могут наблюдаться у шизоидных
психопатов, при истерических сумеречных расстройствах сознания, раннем
инфантильном аутизме Kanner'a. Необходимо также помнить,
что сами по себе аутистические переживания, если они возникают изолированно,
не всегда являются признаком заболевания.
При ювенильной шизофрении выраженные аутистические особенности
мышления устанавливаются уже в раннем детском возрасте. Они проявляются в
отсутствии достаточного контакта, упорном стремлении к уединению, своеобразном
характере игр и фантазий.
Патология ассоциативного процесса никогда не ограничивается каким-либо
одним признаком, и речевая продукция больного одновременно может отражать и
резонерство, и символизм, и аутизм, и паралогические особенности мышления. В
речи такого больного появляются новые словообразования, словосочетания,
недоступные фантазии здорового человека. Например, больной Г. называл себя
«начальником особого бессмертия».
Переходя к патологии суждения, следует отметить, что бредовые
и бредоподобные идеи занимают среди прочих психопатологических симптомов
наиболее важное место и в формировании многих синд-ромов
играют ведущую роль.
К патологии суждения относятся навязчивые, сверхценные, бредоподобные
и бредовые идеи. Все эти симптомы по своим клиническим проявлениям, не говоря
уже об этиологии и патогенетических механизмах, имеют ряд принципиальных
отличий.
Навязчивые идеи. К
категории навязчивых состояний относятся
навязчивые мысли, сомнения, воспоминания, представления, желания.
страхи, действия.
Кардинальным отличительным признаком навязчивых состояний от бредовых,
бредоподобных, сверхценных идей является критическое отношение больного к
своим навязчивостям, чуждость их в отношении личности, иными словами,
навязчивая идея — это неправильная мысль, нелепость которой больной понимает,
но не может от нее избавиться. Одним из первых определение понятия о навязчивых
представлениях дал Westphal:
«Под именем навязчивых следует подразумевать такие представления, которые
появляются в содержании сознания страдающего ими человека против и вопреки его
желанию, при незатронутом в других отношениях интеллекте и не будучи
обусловленными особым эмоциональным или аффективным состоянием; их не удается
устранить, они препятствуют нормальному течению представлений и нарушают его,
больной с постоянством признает их нездоровые, чуждые ему мысли и
сопротивляется им в своем здоровом сознании». Более точное определение
навязчивостей приводится В. П. Осиповым, который включает все навязчивые
явления в общее описание: «Под навязчивыми явлениями подразумеваются такие
представления и идеи, страхи или фобии и влечения, которые возникают в сознании
страдающего ими человека независимо и против его желания, неожиданно и часто
внезапно, припадочным образом, не находясь в видимой связи с содержанием его мышления, и от которых он часто не в
состоянии освободиться, несмотря на все усилия: возникая в теснейшей связи с
эмоциональной сферой больного, они не вступают в ассоциативную связь с другими
элементами мышления, препятствуют правильному течению мышления и тормозят
его, навязчивость явления, его болезненный характер, обыкновенно сознается
больным, обнаруживающим критическое отношение к явлению, и определяется, как
чуждый, несвойственный его мышлению...».
Хотя в настоящее время описание навязчивых состояний в разделе
патологии мышления стало уже традиционным, вопрос о преобладании
интеллектуальной или эмотивной патологии при этих состояниях очень долгое время
оставался дискутабельным.
В немецкой классической психиатрии навязчивость длительное время
рассматривалась как интеллектуальная патология (Westphal). Французские авторы,
напротив, придавали основное значение в происхождении навязчивостей
эмоциональной патологии (Morel).
С. С. Корсаков высказал точку зрения, что при навязчивых состояниях
страдает как интеллектуальная, так и эмоциональная сфера: «...почти всегда то
явление, которое мы называем «навязчивою идею», не есть только идея, а довольно
сложный акт, в котором... мы можем найти и аффективное состояние, и
побуждение».
В конце XIX столетия появилась работа P. Janet о психастении, и рамках
которой он описывал навязчивые состояния. Несмотря на то, что Janet не сумел вскрыть механизм
навязчивых состояний, его углубленный клинический анализ навязчивых состояний
был шагом вперед по сравнению со взглядами на этот вопрос Маньяна и Мореля. Еще
ближе к современной трактовке навязчивых состояний подошли С. А. Суханов и П.
Б. Ганнушкин, исследования которых по вопросу психастении 1902—1907 гг. до сего
времени не потеряли своего значения.
В своей работе «Клиника психопатии» П. Б. Ганнушкин подчеркивает, что
по своей «психопатологической сущности навязчивые состояния неоднородны», а
могут быть симптомами таких заболеваний, как шизофрения и эпилепсия, так и
результатом развития некоторых групп психопатических личностей,
«преимущественно эмотивно-лабильных, астеников и шизоидов».
Значительный вклад в изучение клиники навязчивых состояний внесен Д. С.
Озерецковским, который в
Патофизиологические механизмы навязчивых состояний особенно подробно
изучались отечественными исследователями. И. П. Павлов полагал, что в основе
навязчивости лежит патологическая
инертность возбуждения, что является сходным с патофизиологическими
основами бредовых идей. Сохранность критики к навязчивым идеям он объяснял
меньшей, чем при бреде, интенсивностью патологического возбуждения и,
следовательно, меньшей распространенностью зоны отрицательной индукции.
Навязчивые фобии, по мнению Ф. П. Майорова, являются следствием
патологической инертности торможения. Е. А. Попов в происхождении контрастных
навязчивых влечений придавал значение ультрапарадоксальной фазе, а механизм
навязчивых сомнений объяснял наличием конкурирующих между собой очагов
возбуждения в коре головного мозга.
Навязчивые явления разделяются на две группы: 1) отвлеченные, т. е. не
вызывающие у пациента ярких эмоциональных реакций, навязчивые идеи и 2)
образные, с тягостным для больного аффективным содержанием навязчивости.
К отвлеченным навязчивостям относятся навязчивый счет, бесплодное
мудрствование, воспоминание забытых названий, дат, терминов при относительно
спокойном отношении пациента к их содержанию.
Чувственная, образная навязчивость включает различные контрастные
представления, появление хульных мыслей, навязчивой неприязни к самым близким
людям, что мучительно неприятно больному; навязчивые воспоминания отрицательно
эмоционально окрашенных событий из жизни больного и т. д.
Навязчивые влечения, когда, вопреки воле, у больного появляется
стремление совершать опасные для себя и окружающих действия и приходится
прилагать усилия, чтобы сдерживать эти влечения.
Навязчивые сомнения, когда против воли пациента у него постоянно возникают
сомнения в правильности своих решений и действий.
Навязчивые фобии (страхи).
Ниже мы перечислим ряд разновидностей навязчивых страхов и влечений.
Агорафобия
— навязчивая боязнь площадей, широких улиц. Акарофобия — навязчивый страх
заболеть чесоткой.
Акрофобия
— навязчивый страх.
Алгофобия
— навязчивая боязнь боли.
Астрофобия
— навязчивая боязнь грома, молнии.
Вертигофобия
— навязчивый страх головокружения.
Вомитофобия
— навязчивый страх рвоты.
Гематофобия
— навязчивый страх крови.
Гидромания
— навязчивое стремление прыгнуть в воду. Гинекофобия — навязчивая боязнь
женщин.
Клаустрофобия
— навязчивая боязнь тесноты.
Клептомания
— навязчивое стремление красть.
Мизофобия
— навязчивое стремление лгать.
Никтофобия
— навязчивая боязнь темноты.
Оксифобия
— навязчивая боязнь острых предметов.
Пиромания
— навязчивая страсть совершать поджоги.
Октофобия
— навязчивая боязнь пищи.
Танатофобия
— навязчивый страх смерти.
Фобофобия
— навязчивый страх страха.
Приводя указанные случаи навязчивости, мы не перечислили всех возможных
вариантов навязчивых состояний, так как последние могут быть крайне
разнообразными и иметь самые различные разновидности.
Так, например, больной М., обладающий тревожно-мнительным характером,
после обморока в просторном зале музея стал испытывать в просторных помещениях
с высокими потолками навязчивый страх обморока, причем этот страх никогда не
возникал ни на широких улицах, ни в маленьких комнатах.
Основные черты, определяющие навязчивые явления, находят свое выражение
и в поведении больного: понимая нелепость своих навязчивых желаний, больной
борется с ними или старается осуществлять их незаметно для окружающих. Больной
Б. (из Новосибирска) страдал навязчивой мыслью, что автобус должен
перевернуться на повороте с улицы Сибревкома на Красный проспект. Он понимал,
что наклон почвы настолько мал, что не представляет опасности, но не мог справиться
со своими страхами и, скрывая их от сотрудников, под различными предлогами
выходил из автобуса, шел остановку пешком и потом ехал дальше. У больной С.
сформировался навязчивый страх попадания волоса в пищу. Эта фобия постепенно
настолько генерализовалась, что больная перестала употреблять мясную и молочную
пищу, опасаясь попадания шерсти животных.
Навязчивые действия также могут быть различными по своим проявлениям.
Одни из них независимы от фобий. Это действия, совершаемые против желания,
носящие характер волевых действий, ставших привычными, от которых трудно
избавиться. Например, стремление перебирать пальцами прядь волос у себя на
голове. Другие навязчивые действия возникают одновременно с фобиями и носят
название ритуалов. Ритуальные навязчивые действия совершаются вопреки логике и
доводам разума для преодоления навязчивых сомнений или предотвращения мнимого
несчастья. При попытке избежать выполнения привычных ритуальных движений
больной, как правило, испытывает неприятные эмоциональные переживания, а
выполнение ритуала дает, как правило, больному чувство облегчения.
Подытоживая сказанное, следует отметить, что навязчивые состояния чаще
встречаются при функциональных расстройствах центральной нервной системы и
наличие одних только обсессий не дает нам права считать состояние больного
психотическим.
Указанное соображение подтверждает также и то обстоятельство, что
больные в большинстве случаев реализуют свои навязчивые стремления только в
том случае, если это не причиняет им пли окружающим серьезного ущерба, и
навязчивые стремления больного, как правило, не представляют опасности для
окружающих, а лишь тягостны для самого больного. Однако когда навязчивости
возникают в рамках маниакально-депрессивного психоза или иных фазовых психозов,
например, при так называемой навязчивой депрессии (по Е. С. Авербуху), возможна
реализация вплоть до совершения самоубийства, поэтому следует с особым
вниманием относиться к проявлениям навязчивостей, сочетающихся с какими-либо
признаками депрессивного состояния.
Навязчивые идеи могут переходить в бредовые. Westphal отрицал такую возможность. Janet считал, что переход
навязчивых идей в бредовые происходит «чаще, чем это обыкновенно думают». Friedmann также не подвергал
сомнению возможность такого перехода. В. П. Осипов указывал на то, «что
навязчивые явления могут служить источником бредовых идей, переходя в
последние».
Сверхценные идеи представляют собой
аффективно насы-щенные стойкие убеждениями представления. Понимание их возможно
при анализе жизни, круга интересов, ситуации, в которой находится пациент.
Сверхценные идеи по своему содержанию не являются нелепыми, они не
носят характера чуждости в отношении личности.
Jaspers считает сверхценные идеи всегда ложными. Однако
главное, что характеризует патологию при возникновении сверхценных идей, это
не их содержание, а то большое место, которое они занимают в психической
жизни, чрезмерное значение, которое им придается. П. Б. Ганнушкин считал
склонность к образованию сверхценных идей характерной для определенных групп
психопатов. Так, например, при характеристике группы параноиков он пишет:
«Самым характерным свойством параноиков является их склонность к образованию
так называемых сверхценных идей, во власти которых они потом и оказываются; эти
идеи заполняют психику параноика и оказывают доминирующее значение, влияние на
все его поведение».
Наиболее типичным содержанием сверхценных идей психопатов-параноиков П.
Б. Ганнушкин считает мысль «об особом значении их собственной личности».
Другой группой психопатов, имеющих тенденцию к продуцированию
сверхценных идей, по мнению П. Б. Ганнушкина, являются фанатики. Он пишет:
«Фанатики, как и параноики, люди «сверхценных идей», как и те крайне
односторонние и субъективные. Отличает их от параноиков то, что они обыкновенно
не выдвигают так, как последние, на первый план свою личность, а более или
менее бескорыстно подчиняют свою деятельность тем или другим идеям общего
характера». Сверхценные идеи, завладевшие личностью фанатика, базируясь на
различных аффективных переживаниях, зачастую могут быть лишены четкой
логической обоснованности, которую, по выражению П. Б. Ганнушкина, заменяют
«верой» в то, что им хочется (quod volumus, credimus)».
А. А. Портнов и Д. Д. Федотов отмечают, что в отличие от навязчивых
идей «сверхценные идеи не сопровождаются тягостным чувством навязывания и
желания освободиться от неправильного образа мышления. Наоборот, строй мыслей
и чувств подчинен одной идее, созвучен с ней».
Сверхценная идея не возникает обычно сразу в своем окончательном
варианте, а динамически, с течением времени, подвергаясь постоянной внутренней
переработке под влиянием определенной аффективной реакции, проходит путь от
вполне естественной реакции до подчиняющего себе все, трудно корригируемого
убеждения, хотя принципиально возможна коррекция сверхценных идей при
соответствующем изменении ситуации. Особенно трудно поддаются коррекции
сверхценные идеи у психопатов-параноиков, оценивающих в сверхценном плане
собственную личность. В. Ф. Чиж пишет: «Обо всем, что не относится к его
личности, параноик может судить правильно, но не может иметь правильных
суждений о собственной личности в ее отношении к другим людям...».
Сверхценные идеи при всей их стойкости коренным образом отличаются от
бредовых как по механизмам возникновения и особенностям развития, так и в
прогностическом отношении. По мнению А. В. Снежневского, «в отличие от бреда
сверхценные идеи возникают как патологическое преобразование (нередко
запоздалое) естественной реакции на реальные события. Для бреда же характерно с
самого начала патологическое толкование действительности».
Сверхценные идеи не сопровождаются никогда такими значительными
изменениями личности, как бредовые, и даже без лечения при определенной
благоприятной ситуации постепенно теряют актуальность и исчезают. Так,
например, доминирующие и сверхценные идеи ревности возникают обычно на почве
реальных фактов; ложное сообщение об измене или действительная измена одного из
супругов на какое-то время становятся актуальными, но, если не получают
реального подкрепления, постепенно дезактуализируются и исчезают. А бред
ревности, независимо от реальной ситуации, возникает как патологическое убеждение
в неверности, и реальная обстановка служит лишь материалом для патологической
интерпретации.
Особенно сложной является судебно-психиатрическая оценка в случаях
преступлений с патологической мотивацией ревности. Н. Н. Тимофеев и Т. А.
Колычкова, анализируя указанный вопрос, отмечают, что ревность может возникать
у здорового человека в виде доминирующей идеи, постепенно приобретая черты,
ставящие ее на грань патологии.
Близко к доминирующим идеям, по мнению авторов, стоит так называемая
«ревнивая гиперестезия», которая, по данным Марэ, приводя к соответствующим
сновидениям, оставляющим последствия в бодрствующем состоянии, может служить
предпосылкой для сверхценных идей ревности.
Наибольшую сложность представляет судебно-психиатрическая оценка
сверхценных идей ревности, потому что трудно классифицируемы мотивы,
определяющие поведение исследуемого: в одном случае они ближе к мотивации в
параметрах нормальной человеческой психологии, в других — они существенным
образом от нее отличаются.
Хотя мы упоминаем о формировании сверхценных идей у психопатических
личностей и как форму проявления ситуационных реакций патология суждения такого
характера может включаться и в структуру психотических картин различной
нозологической принадлежности.
Бредоподобные идеи являются ложными
умозаключения -ми, связанными с расстройствами воли, влечений, эмоциональными
нарушениями. Бредоподобные идеи могут возникать в структуре маниакальных и
депрессивных состояний. Критика к бредоподобным идеям отсутствует.
Ближе всего в психопатологическом отношении бредоподобные идеи стоят к
бредовым, от которых отличаются меньшим постоянством отсутствием тенденции к
систематизации, кратковременностью существования и возможностью частичной коррекции
путем разубеждения.
Бредовые идеи можно определить как
возникающие в результате заболевания ложные умозаключения, к которым больной
некритичен.
Бредовые идеи занимают в разделе общей психопатологии ведущее место,
определяют взаимоотношения больных с окружающим миром и являются основным или
составным компонентом большинства психопатологических синдромов, а также этот
вид патологии обусловливает большинство правонарушений.
В процессе развития психического заболевания, протекающего с бредовым
компонентом, бредовые идеи претерпевают определенную эволюцию, и чем менее
стремительно развивается заболевание, тем более отчетливо можно проследить
этапы этой эволюции. Начальной стадией формирования бредового синдрома
является бредовое настроение, которое выражается в
чувстве неопределенного внутреннего беспокойства, в тревожном предчувствии
беды, появляется настороженность, подозрительность, нарастает уверенность, что
вокруг происходят какие-то непонятные, опасные изменения.
Больные жалуются на то, что «вокруг все как-то изменилось», «что-то
происходит». Более точное определение этих изменений является невозможным. П.
П. Малиновский так описывает это состояние: «Недели за две, за месяц, за три
месяца, иногда и более прежде явного бреда замечается: перемена образа мыслей, странности
в характере, изменение привычек, раздражительность... воображение сильно разгорячается».
Эмоциональное состояние в этом периоде Matussek характеризует как «бредовое напряжение». Schneider говорит о «подготовительном
поле», на фоне которого возникают уже расстройства мышления по типу бредового восприятия. Под бредовым восприятием
понимается возникновение, наряду с обычным восприятием реально
существующего объекта, необычной, странной, не связанной логически с
последним, идеи с характером особого отношения к больному. Так, например,
больной С, увидев стоящую машину для развозки хлеба, приходит к заключению, что
это имеет для него особое значение, информирует об угрозе. Это значение всегда
особого рода, имеет отношение к сфере психического «я», по выражению Schneider'a, является своего рода
«знамением», «посланием из другого мира», «высшей формой действительности». Во
всех подобных случаях речь идет не об изменении самого восприятия, а о
возникновении особого его значения, т. е. термин «бредовое восприятие»
обозначает не расстройство восприятия, а нарушение мышления. Нарушение мышления
этого типа может наблюдаться при шизофрении. Однако бредовое восприятие
возможно и при токсических психозах, эпилептических сумеречных расстройствах
сознания и др. Появляющаяся идея особого значения не может быть объяснена
определенным эмоциональным состоянием больного, она не носит бредоподобного
характера подобно, например, идеям самообвинения, греховности, возникающим у
больных в депрессивной фазе маниакально-депрессивного психоза. Этому не
противоречит то обстоятельство, что бредовому восприятию предшествует так
называемое бредовое настроение.
Несмотря на определенные изменения в эмоциональной сфере, содержание
бредового восприятия не становится психологически понятным из характера
эмоциональных изменений.
Bash рассматривает бредовое восприятие как своеобразную
патологическую интуицию, проводя дифференциацию между ней и обычной
физиологической интуицией. Автор считает, что основное различие заключается в
том, что физиологическая интуиция может коррегироваться — усиливаться пли
наоборот — устраняться под влиянием фактов реальной действительности; по
отношению к патологической интуиции, являющейся звеном бредового восприятия,
коррекция невозможна.
Schneider подчеркивает, что ложные узнавания являются
нередко бредовым восприятием, исключая иллюзии, возникающие на фоне расстройств
сознания, например, делириозного типа.
В некоторых случаях бредовое восприятие возникает по типу воспоминания,
когда возникшему воспоминанию о каком-либо явлении или предмете придается
особое значение. Так, например, Schneider приводит наблюдение больного, который,
вспомнив, что на вилках, какими он пользовался в детском возрасте, была
выгравирована корона, пришел к заключению о своем «высоком происхождении».
Расстройства мышления такого типа Schneider относит к мнестическому бредовому
восприятию.
Бредовое восприятие следует дифференцировать от символических
переживаний, наблюдающихся у здоровых. Эти переживания могут значительно
усиливаться при неврозе навязчивых состояний, а также возникать в обостренном
виде при некоторых психозах, включая шизофрению. Символическое значение
выступает, как известно, при восприятии ряда предметов. Однако главным в
дифференциальной диагностике с бредовым восприятием является то, что символика
является общепринятой, не содержит необычности, не соответствующей принятой обществом.
Так, например, нельзя рассматривать в рамках бредового восприятия заявления о
том, что «должно случиться несчастье, так как дорогу перебежала черная кошка».
Приобретая более очерченную форму, бредовое восприятие превращается в
бредовое толкование, которое проявляется в том, что больной начинает трактовать
события, факты, слова окружающих в бредовом плане, но еще не связывает свои
болезненные умозаключения в единую систему. В дальнейшем происходит оформление
бредовых соображений в систему бредовых идей — наступает кристаллизация бреда.
Однако кристаллизацию бреда нельзя считать стабильным завершением динамического
процесса, уже стройная система бредовых идей продолжает претерпевать изменения,
нередко проходя через три этапа: паранояльный, параноидный, парафренный.
Паранояльный бред — это
систематизированный бред без галлюцинаций. Больной с паранояльный бредом широко
использует в своих болезненных построениях реальные факты, освещая их под
определенным углом зрения, его высказывания сопровождаются соответствующими
эмоциями и нередко вызывают сочувствие у окружающих, вероятность,
правдоподобность бреда усугубляет это впечатление.
Паранояльный бред может быть представлен бредовыми идеями
сутяжничества, изобретательства, преследования, ревности, ипохондрическими и
др. Например, больная Ш., преподаватель техникума, проживающая в общей
квартире, обвинила соседа в том, что он старается выжить ее из квартиры и с
этой целью делает ей неприятности: портит дорогостоящие вещи, мешает спать и т.
д. Сведения больной подтверждали ее подруги. Делом этим занимался местком,
товарищеский суд, администрация. Только через год, когда в бредовых
высказываниях больной появились явные нелепости: «Сосед, несмотря на три замка,
проник в комнату и равномерно укоротил ворс ковра», больную показали психиатру
и госпитализировали.
Еще более демонстративным примером того, как стройная система
паранойяльного бреда превращается в параноидную систему, является следующий
случай: больной П., фельдшер, поступил в психиатрическую больницу №
Рассказ «жертвы произвола» был настолько эмоционален, что вызывал
сочувствие не только среднего персонала отделения, но даже некоторых врачей, и
только через три недели, когда заметили, что больной принюхивается к пище,
которую ему дают, удалось выявить нелепые бредовые переживания больного — он
считал, что врач хочет его отравить с помощью других сотрудников, «которые с
ним в сговоре». Появление нелепых бредовых идей преследования и отравления,
вкусовых и обонятельных галлюцинаций изменило стройность паранояльных построений
больного и сделало для всех очевидным бредовое происхождение его высказываний.
Параноидный этап характеризуется
наличием бредовых идей, которые чаще не имеют достаточно стройной системы. В
боль-шинстве случаев бредовые переживания сочетаются с галлюцинациями,
особенно бред преследования, воздействия, отравления. По содержанию бредовые
идеи чаще всего имеют характер персекуторных (направленных на причинение вреда
больному или его близким). Больные, при условии достаточной актуальности
бредовых переживаний, деятельны. Действия их продиктованы содержанием
бредовых идей и могут представлять серьезную опасность для окружающих в тех
случаях, когда в бредовой продукции фигурируют конкретные лица.
Если психическое заболевание имеет прогредиентное течение, то со Бременем бредовые
переживания становятся все более нелепыми и отрывочными, теряется их
конкретная направленность и эмоциональная окраска, изменяется содержание —
больной начинает высказывать бред величия, который строится главным образом на
конфабуляторной основе, а не на искажении и неверном истолковании реальных
событий. Такой бред носит название парафренного.
Парафренный этап параноидной формы шизофрении характеризуется парафренным
бредом, который, как правило, сочетается с характерными для шизофренического
дефекта изменениями ассоциативного процесса (разорванность, резонерство,
символизм). Больной Б. заявляет, что он виновник Отечественной войны,
властелин вселенной, что он может воскрешать мертвых, пишет труд. Речь
больного, записанная дословно, представляет собой следующее: «Мои младшие
штабные офицеры — это часовые солнца, затем моя жена — Земля, затем я сам —
тюрьма, конвой, смерть. Это я сам в скромности, это мне не нужно, во-первых, я
не заинтересован пи в какой жизни, я контролирую все, все миры, бываю на всех
планетах, но сам оттуда ничего не беру, я только лишь смотрю за порядком,—
значит я невиновен по отправке тех лиц под конвоем к Шах Абассу Чингисхана в
карьер Кинак. Солнце это тоже разведчик, шпион, мой младший офицер, это
генерал часовой».
 Кроме
описанного выше начала развития бредового синдрома, Schneider выделяет так называемый
«приступ или вторжение бреда». Приступ бреда, в отличие от
бредового восприятия, развивается без компонента воспринимаемого объекта.
Бредовые идеи возникают по типу не связанного с чем-то определенным внезапно
возникшего осенений, умозаключения. Как правило, по содержанию идеи носят характер
бреда особых способностей, эротического бреда, преследования, религиозного
призвания и т. д. В ряде случаев затрудняется дифференциальная диагностика с
навязчивыми, сверхценными идеями. Нельзя обосновывать диагностику приступа
бреда на основании невозможности или, наоборот, вероятности содержания.
Бредовые идеи, возникшие по типу приступа бреда, так же часто, как и бредовое
восприятие, имеют характер чего-то особенного, важного. Однако в отличие от бредового
восприятия «особое значение» не означает ничего другого, как только особую
важность, особую ценность для больного. Они, по мнению Schneider'a, мало свойственны
шизофрении.
Кроме
описанного выше начала развития бредового синдрома, Schneider выделяет так называемый
«приступ или вторжение бреда». Приступ бреда, в отличие от
бредового восприятия, развивается без компонента воспринимаемого объекта.
Бредовые идеи возникают по типу не связанного с чем-то определенным внезапно
возникшего осенений, умозаключения. Как правило, по содержанию идеи носят характер
бреда особых способностей, эротического бреда, преследования, религиозного
призвания и т. д. В ряде случаев затрудняется дифференциальная диагностика с
навязчивыми, сверхценными идеями. Нельзя обосновывать диагностику приступа
бреда на основании невозможности или, наоборот, вероятности содержания.
Бредовые идеи, возникшие по типу приступа бреда, так же часто, как и бредовое
восприятие, имеют характер чего-то особенного, важного. Однако в отличие от бредового
восприятия «особое значение» не означает ничего другого, как только особую
важность, особую ценность для больного. Они, по мнению Schneider'a, мало свойственны
шизофрении.
Рис. 43. Бред воздействия
у больной с эпилептическим психозом.
По содержанию бредовые и бредоподобные идеи можно сгруппировать следующим
образом:
1) идеи величия;
2) идеи депрессивного характера;
3) персекуторная группа бреда;
4) примитивные бредовые идеи.
В группу бредовых и бредоподобных идей величия можно включить:
бредоподобные идеи переоценки собственной личности при маниакальных и
гипоманиакальных состояниях; паралитический бред величия; парафренный бред
величия.
Разновидностями бреда величия также являются: бредовые идеи богатства,
высокого происхождения и некоторые формы бреда изобретательства.
Содержание бредоподобных идей переоценки собственной личности в
маниакальной фазе маниакально-депрессивного психоза и маниакальных состояний
интоксикационного генеза достаточно характерно: мужчины обычно говорят о своих
необыкновенных возможностях и способностях, утверждают, что обладают большей
физической силой, чем это имеет место в действительности, хвастают своими
спортивными успехами и пытаются доказать свою состоятельность в этом
отношении; женщины обычно переоценивают свои внешние данные, считают себя красавицами,
высказывают убежденность, что окружающие мужчины влюблены в них и т. д. В ряде
случаев основным мотивом высказываний маниакальных больных становится
возвеличивание своих профессиональных данных.
Бредоподобные идеи при маниакальных состояниях не содержат явных нелепостей,
так как интеллектуально сохранный больной сам способен до какой-то степени
коррегировать свои бредовые высказывания в этом отношении, т. е. больной может
утверждать, что он лучший специалист в своем учреждении, наиболее способный
студент курса и пр., но высказывания больного не достигают мировых и
космических масштабов.
Паралитический бред величия. Название «паралитический»
связано с тем, что типичным примером такого бреда является бред величия при
прогрессивном параличе. Бредовые идеи этого типа, в отличие от маниакальных,
характеризуются громадностью, нелепостью: больной считает себя великим
полководцем, гениальным ученым, миллиардером и т. д. (бред богатства обычно
является вариантом именно такого бреда), больной называет астрономические цифры
принадлежащих ему денег, сокровищ, дворцов, автомобилей и т. п. Бредовая
продукция содержит множество логических противоречий, которые фигурируют в его
бредовых построениях. Указание на нелепость утверждений больного, попытка
уличить его в противоречиях встречают с его стороны противодействие и
непонимание.
Бред высокого происхождения в его первоначальном понимании, когда
больные доказывали свое происхождение из графских и княжеских фамилий, в
настоящее время в цивилизованных странах стал архо-измом, но видоизмененные
формы этого бреда, когда больной считает себя сыном или братом руководителя
государства, известного ученого, героя и т. п., встречаются. Главным образом
эти бредовые высказывания характерны для парафренного этапа шизофрении.
Парафренный бред, обладая той же
громадностью и нелепостью, что и паралитический бред величия, отличается от
последнего своей вычурностью, замысловатостью, наличием характерных для шизофрении
особенностей патологии ассоциативного процесса. Для парафренного бреда величия
также характерен нелепый бред изобретательства с резонерством. Больной часто
пользуется символическими чертежами и паралогическими обоснованиями
чрезвычайной значительности изобретения.
Бредовые идеи депрессивного характера. Группа депрессивных
бредовых идей представлена главным образом бредовыми идеями, которые не
образуют самостоятельного бредового синдрома, а чаще всего являются
компонентом депрессивного или депрессивно-параноидного синдрома. К группе
депрессивных бредовых идей относятся бредовые идеи самообвинения, греховности,
самоуничижения, бред физического недостатка и многие варианты ипохондрического
бреда — от катастезического до бреда Котара.
Бредовые идеи самообвинения
выражаются в том, что больной обвиняет себя в различных неблаговидных и преступных поступках, нередко, особенно
при депрессивной фазе маниакально-депрессивного психоза, прибегая к
ретроспективному анализу всей своей жизни, чтобы найти свою вину. Такие больные
требуют, чтобы их судили, карали за совершенные ими «преступления» или
пытаются сами наказать себя за них путем членовредительства или самоубийства.
Бредовые идеи греховности во многих руководствах вообще не выделяются и
представляют собой разновидность бреда самообвинения, их отличает оттенок
религиозности. Больные с такой формой бреда обвиняют себя не в преступлениях, а
в грехах, а так как грех — категория более широкая, чем преступление, то и
задача найти свою вину значительно облегчается.
Бред самоуничижения
заключается в умалении больным своих способностей, уверенности в своей
ничтожности, недостойности. Так как бредовые идеи самообвинения и
самоуничижения обычно проявляются взаимосвязанно, поведение больного
определяется теми и другими мотивами: например, больная А. (диагноз —
инволюционная меланхолия) отказывается спать на кровати, питается хлебом и
водой, требует, чтобы у нее забрали все деньги и отдали в доход государства,
стремится делать самую тяжелую и неприятную работу, мотивируя все это тем, что
она сделала шесть абортов, за что ее следует судить, как детоубийцу и она
недостойна пользоваться благами жизни.
Бред физического недостатка (дисморфофобия) проявляется
в убежденности больного в своей уродливости или наличии исходящего от него
дурного запаха. Эти бредовые идеи как бы заполняют промежуток в цепи между
такими чисто депрессивными формами бреда, как самообвинение, и ипохондрическим
бредом, который многими авторами относится к параноидному синдрому.
Ипохондрические
бредовые идеи чрезвычайно разнообразны.
1) Катастезический
бред — это бредовая убежденность больного в наличии у него какого-либо
опасного заболевания, основанная на сенестопатиях, парестезиях или каких-нибудь
ощущениях, исходящих из внутренних органов. Это вариант ипохондрического бреда
характерен для депрессивно-параноидных состояний органической этиологии.
2) Ипохондрические бредоподобные идеи психогенного происхождения характеризуются
психологически понятными связями с ситуацией. У этого варианта
бредоподобных идей есть одна интересная особенность: упорно убеждая окружающих
в своих соображениях, больной в какой-то степени питает надежду, что страшной
болезни не окажется, что оставляет возможность для психотерапевтического
воздействия. Бредоподобные и бредовые идеи психогенного происхождения могут до
какой-то степени основываться на невежестве больного в вопросах медицины или
строиться по типу сенситивного бреда отношения: врачи пошептались между собой,
перешли на латынь и т. д.
3) Шизоформный
ипохондрический бред отличается нелепостью логических построений, сопровождается
резонерскими высказываниями и элементами бреда воздействия.
4) Пресенильный
ипохондрический бред нередко принимает характер нигилистического: «Внутри
ничего нет, все органы сгнили, больной превратился в живой
труп и пр.». В выраженных случаях этот бред носит название бреда Котара (Cotard), описан автором в
Ипохондрические бредовые идеи обычно высказываются больным на фоне
сниженного настроения, и если они и не являются основным ингредиентом
депрессивного синдрома, то органично включаются в картины большинства
депрессивных состояний, что дает нам право изучать их в группе депрессивных
бредовых идей.
Персекуторные бредовые идеи. Термин «персекуторный», от
слова преследовать, предложен Гризингером. Это наиболее обширная группа
бредовых идей. В нее входят все бредовые идеи, предусматривающие действия или
стремления причинить вред, направленные на больного. В этой группе
представляется возможным выделить бредовые идеи преследования, отношения,
значения, отравления, воздействия, ограбления, ущерба.
1. Бред преследования —
это наиболее типичный вариант персекуторного бреда. Достаточно ярко эта
разновидность бреда преследования представлена при железнодорожном параноиде и
алкогольных психозах. Бредовые переживания больных с указанными заболеваниями
отличаются конкретностью, яркостью, относительной простотой фабулы. Например,
больной Ч. в поезде заметил, что за ним следит группа лиц; по одежде и жаргону
он догадался, что это воры. Он знал, что красть у него нечего, и решил, а
точнее, понял из их разговоров между собой, что его принимают за переодетого
милиционера и хотят зверски убить...
Наибольшую опасность для окружающих представляют больные с бредом
преследования, когда наступает этап так называемого преследования
преследователей. Так, например, больной Ш., страдающий алкогольным параноидом,
электрик по профессии, чтобы уничтожить своих преследователей, на ночь включал
около своего дома специально изготовленные ловушки, к которым он подключал ток
высокого напряжения, и только случайно его «деятельность» обошлась без
человеческих жертв.
Бред преследования при шизофрении имеет обычно менее четкую фабулу,
бредовые идеи отношения и значения имеют в его картине больший удельный вес,
чем при указанных выше заболеваниях. Например, больной Ю. (диагноз—параноидная
форма шизофрении) несколько месяцев ездил по различным городам, спасаясь от
преследования организации преступников, которые каким-то образом проведали о
том, что он слабохарактерен, и решили вовлечь его в свою организацию. Своих
преследователей он узнавал по особому тусклому взгляду. Поднимая руку, они
сигнализировали друг другу,
что не потеряли след больного. Приезжая в любой город, уже на вокзале он
видел группу членов организации, которые пришли, заранее извещенные о его приезде.
Больной постоянно носил с собой нож и был госпитализирован, как социально
опасный.
В ряде случаев при шизофрении больные не могут конкретно указать, кто
именно хочет причинить им зло, а говорят о том, что на работе им специально
подстраивают различные неприятности, выживают и т. п.
2. Бред отношения и
бред значения
характеризуются тем, что основным содержанием переживаний является ощущение
себя центром внимания. Бред отношения и значения целесообразно рассматривать в
группе персекуторного бреда, так как патологическое отношение к себе различных
фактов чаще всего расценивается больными в отрицательном плане (на него все
смотрят осуждающе, намекают на его недостатки и т. д.). Только в редких случаях
это внимание может быть расценено больным положительно. На определенном этапе
бред отношения и значения так или иначе, в той или иной форме отражает преследование.
Разграничение бреда отношения и бреда значения весьма сложно, так как
патологическое отношение к себе имеет место во всех случаях бреда значения.
На высоте болезненного состояния при наличии развернутой картины
бредовых идей отношения и значения вся окружающая обстановка истолковывается
больным в бредовом плане, и эти состояния нередко путают с нарушением
мышления, так как больной, превратно истолковывая обстановку, не понимает, что
происходит вокруг, и кажется растерянным.
Если больной спонтанно не высказывает бредовых идей, в ряде случаев они
могут быть выявлены вопросами о значении самых как будто бы индифферентных
вещей, например: почему его положили на эту кровать, а не на другую, или почему
дали пижаму такого цвета? Например, больная 3. на первый вопрос ответила:
«Кровать стоит близко от двери (дверь пожарного выхода) и через нее, наверное,
за мной ночью придут».
3. Бредовые идеи отравления
выражаются в болезненной убежденности больного в том, что его травят
всевозможными способами, добавляя яд в пищу, питье, лекарство и т. д., по сути
дела являются вариантом бреда преследования и нередко сочетаются с вкусовыми
галлюцинациями.
Бредовые идеи отравления следует отличать от бреда порчи. Отличительным
признаком этих двух видов бредовых идей является транзитивизм при бреде
отравления и отсутствие его при бреде порчи, т. е. больной, продуцирующий бред
отравления, всегда убежден, что яд, который подсыпали в пищу или применили
иным способом, опасен для всех, кто будет употреблять «отравленные продукты», в
то время как порча направлена только на больного и не опасна для других. Больной
С. утверждал, что почувствовал недомогание после того, как съел поданную женой
«плохую сметану». Больной считал, что сметана не представляла опасности для
других, а лишь для него, так как «над ней наговорили». Таким образом, в данном
случае имело место возникновение бреда порчи, а не бреда отравления.
4. Бред воздействия
характерен для выраженных этапов болезни и редко встречается в начальных
стадиях. Больной может утверждать, что он находится под действием чужой воли,
что его мыслями управляют с помощью гипноза (бред гипнотического воздействия),
узнают его мысли (симптом открытости), управляют его мыслями, чувствами, волей
с помощью какой-то аппаратуры и т. д. Подробнее мы рассмотрим бред воздействия
при рассмотрении синдрома «психического автоматизма» Кандинского-Клерамбо.
Разновидностью бреда воздействия является бред физического воздействия.
Больные, страдающие этой формой бреда, утверждают, что испытывают воздействие,
направленное врагами на их тело, внутренние органы. Они заявляют, что их
уродуют, насилуют, жгут электрическим током, лучами, наполняют газом кишечник,
желудок. Воздействие производится с помощью современных, самых совершенных
аппаратов, находящихся в руках преследующей их бандитской организации, и т.
д.
Под влиянием бредовых переживаний и связанных с ними тягостных
ощущений больные впадают в состояние психомоторного возбуждения, совершают
акты агрессии, производят суицидные попытки. Больной Ж. (диагноз — шизофрения)
набросился на лечащего врача с кулаками, пытался его душить. При выяснении
причины акта агрессии выяснилось, что больной считает врача и еще «десять
человек» виновными в муках, которые он испытывает: больной утверждает, что
указанные лица насилуют его, и он испытывает соответствующие ощущения.
5. Бредовые идеи ограбления, ущерба характерны главным образом
для старческих психозов. Хотя было бы неверно подходить к объяснению структуры
бреда с точки зрения психологических критериев, в данном случае можно
усмотреть определенную корреляцию между содержанием бредовых переживаний и
возрастными изменениями характера у данных больных. Кроме того, возможно, что
некоторая роль в формировании бредовых идей ущерба и ограбления принадлежит
расстройствам памяти (больной не помнит, куда положил или спрятал свои вещи).
Проявляются бредовые идеи ограбления и ущерба в болезненной убежденности
больного, что его хотят ограбить, украсть у него ценности, одежду, хотят отнять
дом или причинить какой-либо иной ущерб. Бред сопровождается тревогой, страхом.
Объективно бред проявляется в поведении больных тем, что они не спят по ночам,
прислушиваются к каждому шороху, проверяют состояние запоров, прячут ценные
вещи.
6. Бредовые идеи ревности. Отнесение бреда ревности к
персекуторной группе бесспорно является правомерным, так как любой случай
бреда ревности в конечном итоге содержит в себе элементы преследования в
широком смысле слова: «Жена или ее любовники собираются убить больного,
отравить его и т. д.». В каждом случае бреда ревности, как правило, имеют
место и бредовые идеи отношения, значения, которым отводится хотя и
второстепенная роль (они подчиняются основной фабуле бреда — мотивам
ревности), но тем не менее занимают в бредовых построениях довольно
значительное место.

Рис. 44. Гипнагогические
галлюцинации в состоянии похмелья с алкогольным бредом ревности.
Наиболее частым вариантом бреда ревности является алкогольный бред
ревности. Своеобразием начала развития бредовых идей ревности часто является их
появление только во время алкогольного опьянения. В конце рабочего дня после принятия
дозы алкоголя, достаточной для развития опьянения средней степени, больной
начинает подозревать жену в супружеской неверности. Обычная для опьянения
расторможенность по-прежнему имеет место, однако вместо эйфории появляются
мысли о супружеской неверности. Больной становится раздражительным,
предъявляет обвинения жене. Имеется склонность к анализу различных событий в
совместной супружеской жизни, в которых больные ищут доказательство измены.
Бредовые идеи ревности развиваются обычно постепенно. В начале
алкогольные опьянения сопровождаются маловыраженной тематикой ревности, в
дальнейшем, по мере продолжения злоупотребления алкоголем, последняя
становится все более выраженной и занимает основное место, в мыслительной
продукции во время опьянения. После минования симптомов алкогольного опьянения
у больных может появляться критика к высказываниям, им самим становится
«стыдно» и непонятно поведение во время алкогольного рауша. Наступают сцены
раскаяния, больные просят извинения, оправдываясь состоянием опьянения, дают
обещания больше не пить и т. д. В дальнейшем злоупотребление алкоголем
продолжается, и снова во время алкогольного опьянения возникают бредовые идеи
ревности, сопровождающиеся агрессивными действиями, избиениями жены, угрозами
и т. д.
Нужно отметить, что в литературе при описании бредовых идей ревности
последние обычно отождествляются с бредом супружеской неверности. В
наблюдавшихся нами случаях бредовые идеи ревности не всегда были бредовыми
идеями супружеской неверности. Некоторые больные ревновали своих любовниц,
оставаясь совершенно спокойными в отношении жены, не обращая даже внимания при
получении достоверной информации о том, что жена отвечает ему тем же. Так,
например, больной О., страдающий алкоголизмом в развитой церебрастенической
стадии, в состоянии опьянения, приехав домой к жене, вскоре становился
беспокойным, тревожным, не находил себе места и в конце концов уезжал (даже в
2—3 часа ночи) к любовнице проверить, не изменяет ли она ему. Вне алкогольного
опьянения идеи ревности не возникали. Эти ночные проверки в состоянии легкого
или среднего алкогольного рауша стали постоянными. Больной не мог успокоиться,
пока не убеждался в том, что ему не изменяют. Проверки проводились и по
телефону несколько раз в течение ночи. В дальнейшем бредовые идеи усилились. В
состоянии алкогольного опьянения, уезжая от любовницы домой, «опечатывал» ее
квартиру, накладывая пломбу на дверь, а утром приезжал проверить, не срывали
ли пломбу.
В этом случае также отмечается возникновение бредовых идей ревности,
прежде всего в состояниях алкогольного опьянения с последующим появлением
критики к своим действиям. Дальнейшая динамика бредовых идей ревности
заключается в усилении, с одной стороны, идей ревности в состоянии алкогольного
опьянения, с другой — в сохранении идей ревности и вне алкогольных опьянений,
хотя в последних случаях они нередко вначале носят характер не бреда, а
сверхценных идей. Больные понимают, что их поведение неправильно, что у них
нет достаточных оснований к ревности. Однако, несмотря на это, все мысли заняты
только одним. Так, больной О. в дальнейшем буквально все дни проводил в мрачных
размышлениях, уходил с работы. Если заставал свою знакомую на
работе, становился тревожным, принимал алкоголь, после чего критика к идеям ревности
совершенно исчезала.
По нашим наблюдениям, в конце церебрастенической стадии алкоголизма,
начале энцефалопатической бредовые идеи ревности не были связаны с обманами
восприятия. Психологической основой бредовых идей ревности являлись вначале правильные
наблюдения различных особенностей поведения, настроения женщины, к которой эти
идеи возникали. Эти наблюдения сопровождались неправильной интерпретацией. В
глазах больного самые казалось бы незначительные события в каждодневной
семейной жизни приобретают характер доказательств неверности. Слишком
сердечное, теплое отношение супруги пли любовницы оказывается доказательством
нечистой совести и обмана, делается для того, чтобы усыпить бдительность
больного. Попытки защиты или приведения доказательств абсурдности претензий
только раздражали больных. Даже сами ссоры, скандалы, затеваемые больным, расценивались
как доказательства измены: «Со мной только ссоришься с другим отдыхаешь». Если
женщина, для того чтобы избежать скандала, который, как она уже знает,
возникает всегда при попытках оправдаться, молчит — это тоже говорит против
нее. В дальнейшем происходило распространение бредовых идей ревности на все
периоды, включая периоды совершенной трезвости, и терялась связь возникновения
бредовых идей непосредственно с опьянением.
В это время бредовые идеи носят уже нелепый характер. Больные
утверждают, что, например, «последний ребенок на них не похож», что сосед
бывает у жены во время его отсутствия. Открытое окно в сад воспринималось как
доказательство измены. Больные тщательно изучают постельное белье, исследуют
все предметы туалета. Находя какие-либо пятна, воспринимают их как
доказательство измены. В некоторых случаях больные брали с собой нижнее белье
жены и приносили к ней на работу, демонстрируя администрации. Так, больной Т.
принес на работу жены ее трусы и показывал их ее сотрудникам, демонстрируя
порванное место как доказательство развратного поведения супруги. В это время
больные становятся чрезвычайно опасными и агрессивными. Опасности больше всех
подвергается жена, а
затем мужчина, к которому ревнует больной. Но в ряде случаев объектом агрессии
оказываются и случайные люди — прохожие, пассажиры городского транспорта.
Так, больной Т. несколько раз устраивал драки в трамвае, набрасываясь на
мужчин, которые «переглядывались с женой». Иногда в связи с постоянными
скандалами наступал разрыв семейных отношений. Жена убегала от мужа или
выгоняла его из дома. Эти разрывы носили, однако, как правило, временный
характер и через некоторое время наступало «примирение», после которого все
начиналось снова. Уход мужа на другую квартиру не уменьшал, в таких случаях опасности
совершения преступления по бредовым мотивам. Так, вышеописанный больной Т.,
будучи изгнанным из дома, продолжал время от времени посещать жену и, наконец,
однажды в состоянии опьянения зверски убил ее топором.
Согласно нашим наблюдениям, большое значение в генезе бредовых идей
ревности у хронических алкоголиков имеют половые расстройства.
В этом плане представляют интерес данные об атрофии половых желез и
аномалиях сперматогенеза у хронических алкоголиков, об определенном
антагонизме между алкоголем и некоторыми половыми гормонами (Goldberg, Störtebecker, 1941; Lloyd, Williams, 1948; Aschkenasy-Lelu, 1958 и др.).
Для хронических алкоголиков свойственно усиленное половое влечение в
сочетании с импотенцией, а также в некоторых случаях задержка
эякуляции, являющаяся причиной большой длительности полового акта, вызывающего
раздражение женщины. Причины этого раздражения истолковываются больными в
плане бредовых идей ревности. Если жена охотно соглашается на требования
больного, последний рассматривает ее поведение как доказательство
развращенности, похотливости. Если больной встречается с нежеланием и
сопротивлением, он расценивает это как признак удовлетворенности жены другими
мужчинами. Как правило, больные с развернутыми идеями ревности ведут
длительные, бесконечные разговоры с женой, требуя признания в неверности. Это
фактически единственная тема, которая по-настоящему их интересует. Чаще всего
финалом таких «собеседований» является избиение жены и детей. В этом состоянии
всегда существует реальная возможность совершения убийства. Среди наблюдавшихся
нами 50 больных с бредом ревности алкогольного происхождения 23 пытались
совершить убийства, а один его совершил.
По мере прогрессирования алкоголизма больные становятся все более
грубыми в домашней
обстановке. Это не мешает им, впрочем, быть в достаточной степени любезными по
отношению к своим знакомым на работе, собутыльникам и друзьям. По образному
выражению Llopis'a, алкоголик с бредом
ревности напоминает двуликого Януса со страшным лицом, направленным к семье, и
вторым, улыбающимся и симпатичным, — к обществу. Это своеобразие клинической
картины приводит иногда к тому, что после госпитализации больного в психиатрическую
клинику начинаются ходатайства различных лиц, знакомых и друзей больного,
утверждающих, что он совершенно здоров и нуждается в немедленной выписке.
Больные могут довольно умело диссимулировать бредовые идеи или рассказывать о
супружеской неверности, приводя фабулу, находящуюся в границах
возможного. Все эти факторы могут приводить к преждевременной выписке больных,
которая часто кончается трагически.
По-видимому, в практике диагностики и лечения больных с алкогольным
бредом ревности необходимо обязательно иметь в виду, что так называемые
объективные сведения о поведении жены больного обычно представляют собой
распространяемые им же самим фрагменты
бреда. Нужно также в связи с изложенным подчеркнуть и такую особенность в
поведении данной категории больных. На высоте бреда ревности они становятся
демонстративно откровенными насчет «распущенности» своих жен. Стимулом их
поведения становится деятельность по «разоблачению» жен, причем бросается в
глаза несоизмеримость этой деятельности с элементарными вопросами семейной
чести. Больные становятся крайне навязчивыми с разговорами об изменах жены, при
этом нарушается чувство такта и естественной стыдливости. Разговоры случайных
лиц о том, как ведет себя жена, изобилуют весьма прямолинейными наводящими
вопросами и носят скорее характер старательного оповещения о «распущенности»
жены в самых интимных деталях. Создается впечатление, что очень часто такие
разговоры являются самоцелью для алкоголиков с бредом ревности. Они как бы
смакуют бесконечные сексуальные тонкости своего бреда, находя в этом
мучительное удовлетворение, которое поддерживает их в постоянно напряженном
эмоциональном тонусе.
Больной П. злоупотребляет
спиртными напитками более 15 лет, последние пять лет выражен синдром похмелья,
ранее психически не болел. На производстве считается хорошим специалистом. В
течение трех последних месяцев ревнует жену, которая работает в столовой, к ее
начальнику, следит за ней, проверяет белье, осматривает сумочку жены,
обнаружив там какие-либо старые бумажки, складывает обрывки, пытаясь
установить текст. Обманом заманил жену на автомобильную прогулку в лес и там,
жестоко избив резиновым жгутом, добился «признания», после чего обратился в
товарищеский суд по месту работы жены. Когда жена перешла на работу в другую столовую, стал утверждать,
что она изменяет ему с клиентами прямо на столах, сразу после закрытия
столовой. Тени под глазами у жены, морщинки и т. п. приводит как доказательство
ее развратных действий.
При диагностике бредового синдрома ревности всегда приходится
сталкиваться с необходимостью дифференциальной диагностики с обычной
«физиологической» ревностью, свойственной многим людям. Мы полагаем, что идеи
ревности, очевидно, носят характер психической патологии, бреда, если они
исходят прежде всего не из действительных фактов, а из внутренних
переживаний, с точки зрения которых расценивается вся реальная
действительность. Это, между прочим, не значит, что бредовые идеи ревности
обязательно должны совсем не соответствовать действительности, быть полностью
ложными. Они всегда ложны
по механизмам своего возникновения, но, конечно, могут случайно отражать
реальные формы измены жены. Таким образом, установление самого факта
супружеской неверности совершенно недостаточно для признания идей ревности
непатологичными. Если больные даже узнают о действительно имевших место фактах
супружеской неверности и адекватно на них реагируют, вместе с правильной
интерпретацией в случае бреда ревности имеется и ложная. Здесь важно то, что
реальные мотивы для ревности действительно могут иметь место (их появление
часто обусловливается поведением больного) и больные могут их устанавливать
или нет, но, кроме того, у них всегда основное значение приобретают
фантастические идеи, исходящие
из внутреннего душевного мира и не корригируемые даже при наиболее
благоприятной внешней обстановке, при полном отсутствии реальных мотивов для
ревности. Таким образом, могут иметь место случаи, при которых обоснованная ревность
сочетается с бредовыми идеями ревности. Мы подчеркиваем это обстоятельство, так
как, к сожалению, иногда врачи-психиатры полагают, что достаточно установить
факт супружеской неверности, чтобы тем самым прийти к заключению об отсутствии
психического заболевания у мужа, который часто склонен объяснять
злоупотребление алкоголем тем, что «жена своим поведением заставляет его
пить». Приходится считаться и с той возможностью, что, запуганная угрозами,
жена в разговоре с врачами может значительно смягчать краски, скрывать наиболее
выраженные факты психической патологии супруга. Все это требует крайней
осторожности при решении вопроса о диагнозе в связи с той опасностью, которую
больной с бредом ревности представляет для семьи.
Поведение жены ни в коем случае не является доказательством наличия"
или отсутствия бредовых идей ревности у мужа. Решающее значение имеют сами
механизмы возникновения этих идей, выявляющиеся в обосновании больными своих
убеждений. В этом смысле особенно убедительны случаи, когда больной с развитым
бредом ревности не замечает или не реагирует на действительно имеющие место
измены. Вместе с тем он весь поглощен воображаемыми изменами жены, продолжает в
обычном бредовом плане проверять у жены белье, половые органы, внезапно
приходить домой, чтобы установить, дома ли жена, встречать ее с работы и т. п.
Таким образом, сущность алкогольного бреда ревности, как и любого бреда,
подчеркивается беспредметностью подозрений, переключением в этом смысле
внимания больного с действительных событий на воображаемый бредовый мир,
известной парадоксальностью. Картина поведения больных характеризуется
тяжеловесностью, нелепой умозрительностью. Больной с алкогольным бредом
ревности обычно конкретно называет своих воображаемых соперников, нередко
насчитывая таковых несколько десятков. На высоте бреда больные считают, что
любой, даже кратковременный (на 3—5 минут) выход жены из дома — это уже coitus с кем-либо из них. Иногда
больные ведут «учет похождений» своих жен.
Вместе с тем бредовые идеи ревности хронических алкоголиков нельзя, с
нашей точки зрения, объяснить только повышением либидо и уменьшением
сексуальной потенции. В пользу этого говорит прежде всего тот факт, что
бредовые идеи ревности возникают часто до развития импотенции. Более того,
больные в это время ведут чрезвычайно интенсивную половую жизнь. Жены
наблюдавшихся нами больных утверждали, что у мужей развилась неумеренная
сексуальность, стремление к очень частым половым сношениям. В дальнейшем,
после развития импотенции, больные заставляли жен выносить иногда очень долгие
безрезультатные попытки к половой близости, а затем обвиняли жен в том, что они не могут
возбудить их, так как «растратили свою любовь» для других мужчин, которые их
сексуально удовлетворяли. Следует отметить, что если бредовые идеи ревности
возникали до развития явлений импотенции, больные, не переставая ревновать жен
(реже любовниц), сами часто охотно вступали в случайные половые связи. Это во
многом было связано с характерологическими изменениями алкогольной этиологии —
расторможенностью, отсутствием сдерживающих начал, эгоцентризмом, значительным
снижением морально-этического уровня.
Lagache считает, что причиной измен алкоголиков с бредом
ревности является стремление к разрядке, «облегчению», чтобы не остаться в долгу
перед женой.
В наших наблюдениях мы не встречались с такого рода объяснениями.
Часто создавалось впечатление, что мысли об изменах жены во многом были связаны
с собственным поведением. По этим мотивам у больных наблюдалось перенесение
своего поведения, связанного с алкогольными изменениями, на жену, которая тоже
рассматривалась в плане реальной возможности измены. В последующем больные включали
в бредовые идеи не только жену, они считали, что многие из окружающих лиц
также «занимаются развратом». Сюда включались прежде всего лица, имеющие
какое-то отношение к жене — ее сестры, подруги, даже дети. Больные в далеко
зашедших случаях бреда ревности считали, что жена изменяет им с сыновьями,
братьями, отцом. В этих случаях у самих больных возникали кровосмесительные
тенденции. Нами наблюдались больные, пытавшиеся изнасиловать собственных
дочерей. В то же время они ревновали своих жен к сыновьям. Таким образом,
больные переносили на других свои собственные сексуальные стремления и
признаки моральной дегенерации.
Исследуя эту группу больных, нельзя не вспомнить концепцию Schroeder'a, который считал, что
усиление сексуальности у алкоголиков должно рассматриваться как признак
дефекта, слабости, обеднения содержания мышления, интересов, потери
сдерживающих начал, что свидетельствует об общем маразме и указывает на
развитие мозговых повреждений алкогольного генеза. Schroeder сравнивает усиление сексуальных
тенденций, развивающееся у алкоголиков, с повышением сексуальности при
состояниях нарушенного сознания и при различных врожденных или приобретенных
дефектных состояниях (идиотия, сенильные психозы и т. д.).
Можно полагать, что для развития алкогольного бреда ревности необходимо
снижение высших психических функций, уменьшение контроля над поступками, освобождение
автоматизмов, а также изменение самих половых функций.
Судебно-психиатрическая оценка опасных действий по мотивам алкогольного
бреда ревности в определенных случаях, по мнению Н. Н. Тимофеева, менее сложна,
чем при сверхценных идеях аналогичного характера. Он пишет: «Патологическая
мотивация при бреде ревности ясна, так как при сверхценных идеях аналогичного
характера. Он пишет: Патологическая мотивация при бреде ревности ясна, так как
при возникновении бредовой настроенности, пройдя эту фазу, в периоде
формирования бреда больной ведет себя довольно типично: сначала он выступает
как «следователь», затем как «судья» и исполнитель приговора (убивает), во
всем руководствуясь только патологическими переживаниями (бред,
галлюцинации)».
Несколько иную картину имеет бред ревности при шизофрении. В этом случае фабула
ревности как бы проступает через фильтр иных бредовых идей, и вывод об измене
представляется неожиданным и вычурным. Например, больной В. сделал вывод о
неверности жены на основании того, что проходящий мимо дома мужчина плюнул в
сторону окна, у которого стояла жена больного. Логическая цепь такова: «Раз он
плюнул в сторону жены, значит она такая распутница, с которой не то что жить,
но и стоять-то рядом противно — значит все знают, что она ему изменяет!».
Бредовые идеи ревности при шизофрении не сопровождаются столь значительной
актуальностью поведения больных, как при алкогольном бреде ревности. Часто
больные вообще не говорят конкретно о предполагаемых любовниках и не
предпринимают попыток «разоблачать» жену. В то же время, наряду с бредовыми
идеями ревности, нередко устанавливаются идеи преследования, отравления,
воздействия. Так, наблюдавшийся нами больной П. (диагноз — шизофрения) считал,
что жена ему с кем-то изменяет и старается избавиться от него, подсыпая в пищу
яд. Больной прекратил питаться дома, не пользовался даже водопроводной водой, и
в то же время продолжал жить с женой, не устраивая никаких скандалов.
К примитивным бредовым идеям следует
относить бредовые идеи колдовства и одержимости, которые в настоящее время
встречаются у нас чрезвычайно редко. Уменьшение частоты идей колдовства и
одержимости отражает, очевидно, глубокие социальные изменения,
научно-технический прогресс, произошедшие в нашей стране.
Бредовые идеи колдовства
проявляются в болезненной убежденности больного, что на него действуют путем
колдовства, эта форма бреда является по существу архаической и ведет свои
истоки с тех времен, когда существовали суеверия о возможности колдовства.
Бред одержимости
проявляется в патологической убежденности больного, что в него вселилось
какое-то другое живое существо. Если больной считает, что это существо
управляет его мыслями, волей, чувствами, то можно отнести такой бред к
психическому автоматизму Кандинского-Клерамбо. Религиозная тематика бреда в
настоящее время также стала относительно редкой.
По вопросу оценки бреда одержимости как психопатологического симптома в
психиатрической литературе нет единого мнения. С. С. Корсаков называет идеи
одержимости ложными бредовыми идеями и полагает, что они основаны на
аллергическом истолковании различных болевых ощущений.
В. П Сербский описывает бред одержимости бесом в рамках бреда
физического воздействия.
Bumke трактует бред одержимости как иллюзорное искажение
различных висцеральных ощущений.
В. А. Гиляровский полагает, что бред одержимости свойственен примитивным
малоразвитым людям, он описывает его в рамках бреда гипнотического воздействия
и указывает на его тесную связь с иллюзиями и галлюцинациями.
Е. Н. Каменева считает термин «внутренняя зоопатия», которым обозначали
бред одержимости Дюпре и Леви, слишком узким, так как больные могут говорить о
вселении не только животных, но и других существ: демонов, нечистой силы и т.
п.
А. В. Снежневский расценивает высказывания больных относительно
одержимости как признак висцеральных галлюцинаций.
Н. А. Рахманов отмечает сочетание бреда одержимости при шизофрении с
обонятельными галлюцинациями.
Более органично связан с галлюцинациями, главным образом тактильными,
так называемый бред одержимости кожными паразитами. Клинически этот синдром
определяется убеждением больных, что у них под кожей ползают различные
насекомые.
Кроме приведенных выше групп бредовых идей, можно упомянуть
относительно редкие формы бреда, как, например, бред любовный, который, хотя и
представлен эротической тематикой, в большинстве случаев является
разновидностью бредовых идей отношения; бред метаморфозы, когда больной
считает, что превратился в животное, птицу, предмет и т. д. Этот бред,
по-видимому, тоже является архаическим, так как мы скорее можем встретить его
на страницах сочинений Эдгара По, чем на листах историй болезни. В нашей
практике мы встречали только один случай такого бреда в
Бред интерметаморфозы не
является столь редким, но его более целесообразно рассматривать в разделе
синдромов, так как он известен под названием синдрома Капгра.
И, наконец, бред малого размаха и психогенные бредовые идеи типа бреда
преследования тугоухих и бреда в иноязычном окружении не представляют по
содержанию какой-либо качественно новой формы бреда, а являются разновидностями
персекуторного бреда, главным образом, бреда преследования.
Рассматривая синдромологию патологии мышления, следует специально
остановиться на синдромах Кандинского-Клерамбо, Котара, Капгра.
Синдром Кандинского-Клерамбо.
Описывая синдром психического автоматизма в разделе патологии мышления, мы
должны оговориться, что указанный симптомокомплекс, безусловно, не ограничивается
только упомянутой сферой психической деятельности. По определению А. В.
Снежневского, синдром Кандинского-Клерамбо возникает без
помрачения сознания и характеризуется совокупностью взаимосвязанных симптомов —
псевдогаллюцинаций, бреда преследования и воздействия, чувства овладения и
раскрытости. Для него типично отчуждение, чувство утраты принадлежности себе
собственных психических актов, переживание постоянного влияния посторонней, действующей
извне, силы. Классическое описание псевдогаллюцинаций, составляющих один из
основных компонентов синдрома, дано русским психиатром В. X. Кандинским в
Чувство овладения, явления воздействия также впервые описаны
Кандинским. Используя описание психических галлюцинаций Баярже, вербальных
галлюцинаций Сегласа и исследование Кандинского о псевдогаллюцинациях,
канадский психиатр Клерамбо (Clerambault) в
Вышеизложенный синдром Клерамбо назвал синдромом «с» — синдромом
паразитизма. Он утверждал, что для развертывания бредовых идей на основе
психического автоматизма необходима соответствующая параноидная уготованность
в характере больного. Клерамбо объяснял феномен психического автоматизма
«нарушением интранейронной хронаксии и наслоением двух эквивалентных кругов
возбуждения в центральной нервной системе».
Ряд ученых, основываясь на специфическом признаке психического
автоматизма Клерамбо, что больной
оценивает эти явления как
автоматические, как нечто не принадлежащее ему, его личности, стали называть
этот синдром «депоссесионным» (Levy — Valensi), т. е. сознаваемый автоматизм без сознания
больным патологического его происхождения; «синдромом отчуждения» (А. А.
Меграбян); «чувством овладения» (Janet); «бредом воздействия» (Е. Н. Каменева).
Начиная с
В настоящее время общепринятой стала классификация симптомов
психического автоматизма по А. В. Снежневскому:
1. Ассоциативный автоматизм — насильственно возникающий наплыв мыслей:
мышление помимо воли, непроизвольный наплыв мыслей и образов (все это относится
к ментизму); возникновение чужих, сделанных мыслей, подстроенных
представлений, повторение окружающими мыслей больных, известность окружающим
этих мыслей (симптом открытости), отнятие мыслей, их насильственное
перебивание; сделанные образные воспоминания (симптом развертывания
воспоминаний); показывание сновидений; звучание или звучащие повторения
собственных или сделанных мыслей («эхо мысли»); превращение мышления во
внутреннюю речь.
Больные мысленно общаются со своими преследователями, они ведут с ними
дискуссии, получают ответы в виде беззвучных «шепотных» или «громких» мыслей,
внутренних голосов и т. д.
К ассоциативному автоматизму относятся все виды псевдогаллюцинаций и
отчуждения эмоций.
2. Сенестопатический автоматизм выражается в разнообразных, крайне
неприятных тягостных ощущениях, которые возникают с чувством, что они
специально вызваны с целью воздействия; сюда же относятся псевдогаллюцинации
обоняния и вкуса.
3. Кинестетический автоматизм — отчуждение движений и действий. Все
совершаемые движения и действия осуществляются не по собственной воле, а в
результате воздействия со стороны. Под влиянием извне поднимаются руки,
скашиваются глаза, поворачивается голова к этому же виду автоматизма относятся
и речедвигательные галлюцинации.
Явления психического автоматизма сопровождаются систематизированным
бредом преследования и воздействия, нередко сочетаются с транзитивизмом —
убеждением, что их родственники, соседи по палате, персонал испытывают то же
воздействие, что и они.
Рассматривая патофизиологические механизмы психического автоматизма,
большинство отечественных исследователей отводят решающую роль очагу
патологической инертности и фазовым состояниям (ультрапарадоксальная фаза).
В отношении динамики синдрома Кандинского-Клерамбо А. В. Снежневский,
С. В. Курашов, М. Г. Гулямов отмечают
следующее: вначале появляется ассоциативный автоматизм (начиная с явлений
ментизма до отнятия мыслей, потом псевдогаллюцинации и «эхо мысли»); затем
чувствительный автоматизм и самым последним появляется кинестетический.
При шизофрении синдром Кандинского-Клерамбо в основном встречается в
структуре параноидного синдрома параноидной формы. По мере развития бреда
параллельно развивается и усложняется рисунок психического автоматизма.
В современной психиатрической литературе описание психического
автоматизма встречается в клинической картине большинства нозологических форм,
но данных о его специфике в зависимости от этиологического фактора еще
недостаточно, хотя ряд указаний в этом направлении имеется. Если рассматривать
этот вопрос в хронологическом порядке, то следует указать, что Клерамбо относил
психический автоматизм к симптоматике экзогенных психозов, a Gruhle, Kronfeld, Jaspers вновь причислили его, по
выражению Mayer-Gross'a к «шизофреническому
реквизиту». Позднее, в работах Р. Я. Голант, В. И. Аккермана, П. Я. Ермакова,
Л. К. Хохлова, А. Н. Покровского, М. Г. Гулямова и др. синдром психического
автоматизма описан при самых различных нозологических формах. Р. Я. Голант
полагает, что специфичным в синдроме Кандинского-Клерамбо при эпидемическом
энцефалите является отсутствие бредового толкования псевдогаллюцинаций и бредовых
идей воздействия. А. Н. Покровский в своей статье «К вопросу о синдроме
Кандинского при хроническом алкоголизме» указывает на возможность психического
автоматизма при алкогольных психозах. Л. К. Хохлов считает, что психический
автоматизм при алкогольных психозах в феноменологическом отношении практически
не отличается от шизофренического, дифференциальную диагностику он строит на
симптомах, обрамляющих автоматизмы.
Более подробно вопрос изучался М. Г. Гулямовым, который приходит к
выводу, что синдром психического автоматизма не является специфичным для
какой-либо нозологической формы, но в изученных им нозологических формах
синдром психического автоматизма имел определенные различия. При алкогольном
делирии особенности синдрома психического автоматизма сводятся к
фрагментарности, кратковременности и его зависимости от характера помрачения
сознания (амнезия симптомов психического автоматизма по выходе из болезненного
состояния при делириозном варианте и сохранности их в памяти при онейроидном
варианте). При остром алкогольном галлюцинозе явления психического автоматизма
в форме ассоциативного и сенестопатического кратковременны, а кинестетический
— отсутствует. При затяжных и хронических алкогольных психозах, протекающих с
бредовыми идеями, сохраняется целостность синдрома Кандинского, при этих же
формах, протекающих без бреда, отсутствует сенестопатический автоматизм;
последняя особенность характерна и для гриппозных психозов, где, несмотря на
наличие обманов чувств, явлений ассоциативного и кинестетического
автоматизмов, бредовые идеи, в том числе и воздействия, не возникали. М. Г.
Гулямов отмечает также взаимозависимость между тяжестью патологического
процесса и выраженностью
явлений психического автоматизма.
Синдром Котара (Cotard). Этот синдром был описан в
конце XIX века французским психиатром Cotard'ом под
названием «délire de négation». Для синдрома характерны
бредовые идеи ипохондрического содержания, с которыми часто сочетаются
бредовые идеи ущерба. Бредовые идеи всегда достигают большой интенсивности и
размаха. Представляется возможным говорить о нигилистическом бреде. Больные с синдромом
Котара жалуются на то, что у них отсутствует сердце, высохла кровь,
атрофированы внутренние органы. Нередки высказывания о том, что пища
проваливается в пустоту, что желудок и кишечник сгнили, что нет мозга и т. д. Больные могут утверждать,
что у них нет чувств, мыслей, называют себя «живым трупом», «мумией»,
«чуркой». Иногда бред проецируется и на окружающих: «Другие люди, весь мир не
существует больше», «время остановилось». Так, например, больной Ф. (диагноз —
шизофрения) утверждал, что все люди стали «ходячими трупами», что «мир
погибает» и он должен бесконечно мучиться. Больные отказываются от пищи, говорят
о жестоких пытках, которые им приготовлены, нередко совершают попытки к
самоубийству и членовредительству.
Следует отметить, что для классического синдрома Котара характерно
сочетание нигилистических бредовых идей с бредовыми идеями бессмертия. Синдром Котара может
наблюдаться при периодической шизофрении, инволюционных психозах, органических
заболеваниях головного мозга с локализацией в париетальной области, старческих
психозах.
Синдром Капгра (Capgras). Синдром описан в
трагедию». В течение нескольких лет он продолжал вести семейную жизнь с
«двойником», не только не проявляя
отрицательных эмоций, но, по словам жены, даже относился к ней с сочувствием и
вниманием.
Близки к синдрому Capgras синдром Fregoli, бред положительного и отрицательного двойника и
бред интерметаморфозы.
Синдром Fregoli описан Courbon'ом и Fail в
Бред положительного двойника выражается в том, что
больной ранее не знакомых ему посторонних людей считает своими родственниками
или близкими знакомыми, а отличие внешних данных объясняет удачной
гримировкой.
Бред отрицательного двойника проявляется в том, что
больной своих родственников и знакомых начинает считать чужими людьми, которые
получили внешнее сходство с его родными путем удачной гримировки.
Бред интерметаморфозы проявляется в высказываниях
больного, что окружающие его люди подвергались каким-то значительным внешним
или внутренним изменениям. С нашей точки зрения, к этому виду бреда следует
отнести и бред инсценировки, который выражается в восприятии больным реальной
обстановки как «ненастоящей», подстроенной, как специально для него
инсценированной, хотя в этой форме бреда, безусловно, содержатся элементы
психического автоматизма Кандинского-Клерамбо. Больной Н. с 1950 года злоупотреблял
алкоголем, опохмелялся. В
По выходе из психотического состояния больной рассказал, что считал всю
окружающую обстановку каким-то необыкновенным, сказочным миром, в котором жили
счастливые люди. Всем предметам с помощью электричества или гипноза была
сообщена какая-то необыкновенная сила и они сделались, «как живые». Окружающих
больных и персонал он считал своими родственниками и близкими знакомыми,
«замаскированными» под незнакомых, чужих людей. Люди сказочного мира старались
ему всякими знаками помочь найти путь в сказочный мир, он стремился
понять их указания, но. по-видимому, это не удавалось, и больной переживал,
что остался отчужденным.
Вышел из болезненного состояния с полной критикой, хотя в течение
еще 5—6 дней после ликвидации острых явлений держался резидуальный бред —
говорил, что мысли его читали, что в больнице была организована школа по
подготовке к переходу в сказочный мир.
Сопоставив анамнестические данные и психопатологическую картину, мы
пришли к выводу, что в обоих случаях был? одна и та же симптоматика с той
разницей, что во второй раз помрачение сознания не было выраженным столь ярко,
а носило характер дистантного.
В этом примере ярко представлен синдром Капгра в сочетании с явлениями
психического автоматизма Кандинского, бредом отношения, значения. Изменения,
происшедшие во всех предметах, представляют тот случай, когда бред
инсценировки практически не отличим от бреда интерметаморфозы.
ЦИТИРОВАННАЯ
ЛИТЕРАТУРА
1.
Аккерман В. И.— Механизмы
шизофренического первичного бреда. Иркутск, 1936.
2.
Банщиков В. М., Гуськов В. С., Мягков И. Ф. — Практическое руководство по психиатрии. М., 1966.
3.
Банщиков В. М. — Материалистическое
учение И. П. Павлова о высшей нервной
деятельности. Журнал невропат, и псих. им. С. С. Корсакова, № 5, 1949.
4.
Банщиков В. М. — Развитие учения о
нерпизме. Журнал невропат. и псих. им. С. С. Корсакова, № 6, 1951.
5.
Банщиков В. М. — Пути развития теории
нервизма. Автореферат докторской диссертации, 1951.
6.
Ганнушкин П. Б. — Избранные труды.
Медгиз, 1964.
7.
Гиляровский В. А. — Психиатрия. М.,
1954.
8.
Гиляровский В. А.— Учение о
галлюцинациях. М., 1949.
9.
Голант Р. Я. — «О галлюцинациях движений языка при эпидемическом энцефалите».
В кн. «Проблемы неврологии и психиатрии», Киев, 1939.
10.
Гризиигер В. — Душевные болезни.
Перевод со 2-го немецкого издания. Пб. 1867.
11.
Гулямов М. Г. — Синдром психического
автоматизма. Душанбе. 1965.
12.
Давыдов И. В. — «О детализации в повествовании». В кн. «Вопросы клинической и
организационной психоневрологии». Томский медицинский институт, психиатрическая
больница МЗ РСФСР, Томское областное Общество невропатологов и психиатров,
1968, в. 2.
13.
Ермаков П. Я. — «Клиническое значение синдрома Кандинского-Клерамбо». В кн.:
«Труды Восточно-Сибирского медицинского института». Иркутск, 1935, в. 3.
14.
Каменева Е. Н.— Шизофрения. Клиника и механизмы шизофренического бреда. М.,
1957.
15.
Кандинский В. X. — О
псевдогаллюцинациях. СПБ, 1885.
16.
Корсаков С. С. — «Курс психиатрии».
М. 1893.
17.
Курашов С. В. — Рецензия на второе
издание монографии В. X. Кандинского «О псевдогаллюцинациях». Журнал
невропатологии и психиатрии им. С. С. Корсакова, 1953, в. 4.
18.
Малиновский П. П. — Помешательство, описанное так, как оно является) врачу в
практике. СПБ, 1847.
19.
Меграбян А. А. — Деперсонализация.
Арм. гос. издат, 1962.
20.
Осипов В. П.— «Курс общего учения о душевных болезнях». Берлин, 1923.
21.
Озерецковский Д. С.— Навязчивые
состояния. М., 1950.
22.
Перельман А. А.— Синдром Кандинского-Клерамбо. БМЭ, 1959, т. 12.
23.
Покровский А. Н.— «К вопросу о
синдроме Кандинского при хроническом алкоголизме (клиническое наблюдение)». В
кн.: Проблемы судебной психиатрии. М., 1962, т. 12.
24.
Сербский В. П.— «Психиатрия». Изд.
25.
Снежневский А. В. — «Предисловие». В
кн.: В. X. Кандинского «О псевдогаллюцинациях». М., 1952.
26.
Снежневский А. В.— Кандинский В. X. Биографический очерк. В
кн. В. X. Кандинского «О псевдогаллюцинациях». М., 1952.
27.
Снежневский A. В.— «Симптоматология
психических заболеваний». Учебник психиатрии. М., 1958.
28.
Снежневский А. В.— «Об особенностях течения шизофрении». Журнал невропатологии
и психиатрии им. С. С. Корсакова, 1960, т. 60, в. 9.
29.
Xохлов Л. К. — О степени патогномоничности синдрома психического автоматизма
клинической картины шизофрении. В кн.: «Актуальные проблемы невропатологии и
психиатрии». Куйбышев, 1957.
30.
Тимофеев Н. Н., Колычкова Т. А.- Судебно-психиатрическая клиника
и профилактика опасных действий больных Сб. Актуальные вопросы социальной и
клинической психиатрии, т. I, Душанбе, 1969.
31.
Эпштейн А. Л. — «Синдром Clerambault». Обозр. психиатрии, неврологии и рефлексологии им.
В. М. Бехтерева, 1929, 4—5.
32.
Эпштейн А. Л.— «О протопатической природе синдрома душевного автоматизма».
Журнал невропатологии и психиатрии, 1937, 5.
33.
Aschkenasy-Lelu, Р.— Action d'un oestrogene sur la consommation spontanee d'une boisson alcoolisee chez le rat. C. R.
Acad. Sci. Paris, 247, 1958.
34. Bash, K.— Klinische Psychopathologie. G. Thieme. Stuttgart. 1955.
35. Bilikiewicz, T.— Psychiatria kliniczna, Warszawa, 1960.
36. Brzezicki, E.— цит. по Bilikiewicz, T.
Psychiatria kliniczna, Warsawa 1961.
37. Capgras, J., Reboul-Lachaux,
J. — L'illusion des sosies dans un delire systematise chronique. Soc. Clin.
Med. Psych. 81, 1923.
38. Сlerambault,
G.— Ouvre Psychiatrique, Press Universitaires, Paris, 1942.
39. Cotard, J. — Maladies cerebrales, Paris, 1891.
40. Соurbоn, P.,
Fail, J.— Syndrome de Fregoli et
schizophrenie. Soc. Clin. Ied. Ment., July, 1927.
41. Goldberg, L., Störtebecker, Т.— цит. по Wieser, S.
Alkoholismus, 1940, 1959, 1 Teil, Stuttgart, 1962.
42. Friedmann, M.— Zur Auffassung und zur Kenntnic der Zwangsideen
und der isolierten überwertigen Ideen. Ztschr. f. d.
ges. Weur. Psychiat. XXIII B. 1914.
43. Gruhle, H.— Die
Schizophrenie. Die Psychopathologie. In: Handb. Geisteskrankh. IX,
Berlin, 1932.
44. Janet, P.— Les obsessions et la psychasthenic, Alcan, Paris,
1919.
45. Jaspers, K.— General Psychopathology.
46. Kanner, L. — Early Infantile Autism, J. Pediat., 25, 1944. 42a Kretschmer,
E. Medizinische Psychologie. 12 Auf. P. Georg. Thieme, 1963.
47. Kronfeld, А. — Über
schizophrene Veranderungen des Bewußtseins. Zeitschr.
f. d. ges. Neurol. Psychiat. 74, 1921.
48. Lagache — La jalousie amoreuse. Presse Universitaires, Paris, 1947.
49. Levy-Valensi — Precis de psychiatrie, Paris. 1926.
50. Linn, L.— Clinical Manifestations of Psychiatric Disorders. In:
Comprehensive Textbook of Psychiatry. Williams Wilkins Baltimore,
1967.
51. Llоpis,
B.— Die Eifersuchtsideen der Trinker. Forlschr. Neurol. Psychiat. und ihrer
Grenzg. 10, 1962.
52. Lloyd, C, Williams, R.—
Endocrine Changes Associated with Laennec's Cirrhosis of the Liver. Am.
J. Med. 4, 1948.
53. Matussek, P.— Untersuchungen über
die Wahnwahrnehmung. Arch. Psychiat. Nervenkr. 189, 1952.
54. Ogura, H.— A Study on Monologue Symptoms. Psychiat. Neurol. Jap.
67/12, 1965.
55. Schneider, K.— Klinische Psychopathologie. G. Thieme, Stuttgart,
1966.
56. Schroder, P.— Intoxikationspsychosen. In: Handbuch von
Aschaffenburg. Spez. Teil, 3, 1, 1912
57. Westphal — Über
Zwangsvorsdellungen. Berliner klinische Wchschr, N 46— 47, 1877.
58. Mоrel,
— Du delire émolige, névrose
du systéme
nerveux ganglionaire visceral. Archives generates de Médicine.
Патология
интеллектуально-мнестической сферы
Интеллект — это сложное комплексное
понятие, объединяющее способность человека к суждениям и умозаключениям,
выделению главного от второстепенного, адаптации к новым ситуациям, накоплению
знаний и практическому применению их, к творчеству.
Интеллект не является статистическим понятием, в течение жизни он
претерпевает постоянные изменения в зависимости от условий, в которых
находится человек. Чрезвычайно большое значение в развитии интеллекта имеют
социальные факторы: особенности воспитания, среды, возможности получения
образования и т. д. В свете этого положения являются несостоятельными попытки
некоторых ученых объяснить большую распространенность умственно отсталых в ряде
капиталистических стран преимущественно биологическими, в особенности, генетическими
факторами. Об актуальности этой проблемы достаточно свидетельствует официально
зарегистрированное количество лиц с интеллектуальной недостаточностью в США —
5.400.000, что составляет около 3% всего населения (данные Cytryn, Lourie, 1967). Таким образом,
даже в самой богатой и развитой капиталистической стране условия жизни,
крайняя неравномерность распределения национального дохода, материальное
неблагополучие, затруднения в получении образования, безработица и другие
неблагоприятные, отражающие крайнее социальное неблагополучие, факторы имеют
решающее значение в наличии столь большого числа умственно отсталых лиц. Из
этого не cледует,
что в развитии интеллекта биологические факторы не имеют значения. В некоторых
случаях интеллектуальное недоразвитие может быть связано с рядом генетически
обусловленных факторов, к которым относятся врожденные нарушения метаболизма,
как, например, фенилкетонурия, галактоземия, идиопатическая гиперглицинемия,
гистидинемия и др. Задержка интеллектуального развития бывает связана с патологией
родового периода — родовой травмой головки плода, асфиксией. Хорошо известна
также связь интеллектуального недоразвития с перенесенными мозговыми
заболеваниями в раннем детском возрасте (гнойный менингит, вирусный
менингоэнцефалит и др.).
В настоящее время при проведении психологических исследований во
многих, особенно западных, странах широко пользуются методикой определения так
называемого интеллектуального коэффициента (IQ). Последний представляет
отношение:
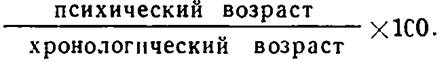
«Психический возраст»
определяется способностью ребенка успешно выполнять различные тесты, которые,
по мнению предлагавших их авторов, способен выполнить ребенок среднего
психического развития в этом возрасте. Таким образом, ребенок, решающий 50%
задач, которые может решить 9-летний ребенок, имеет психический возраст девять
лет, несмотря на свой хронологический возраст. Если ему в это время
действительно девять лет, то он обладает средними способностя-
Согласно данным Eysenck'a, только один ребенок из 200
имеет IQ
выше 140 или ниже 60, у почти 50% всех детей интеллектуальный коэффициент
находится в пределах 90—110. У слабоумных детей IQ обычно ниже 70.
Следует отметить, что исследование интеллекта посредством вычисления
интеллектуального коэффициента имеет ряд существенных недостатков. Прежде
всего может вызывать возражение характер предлагаемых тестов, которые во
многом отражают не столько сообразительность, сколько запас знаний,
приобретенных детьми в процессе развития.
Человек, выросший в сельской местности и не получивший соответствующего
образования, может обладать острым умом, иметь обширный запас необходимых ему
знаний, тонко чувствовать юмор, играть на различных народных музыкальных
инструментах, хорошо владеть несколькими ремеслами, но при исследовании
интеллекта тестами, рассчитанными на определенный уровень образования, может
получить низкий балл.
Таким образом, при исследовании интеллекта врач должен индивидуально
подбирать тесты и ставить вопросы только с учетом условий жизни испытуемого.
Слишком простые вопросы, поставленные образованному человеку, или вопросы,
рассчитанные на определенный уровень специальных знаний, поставленные человеку
без образования, могут нарушить контакт с испытуемым и тем самым не выявить
степени интеллектуального развития.
Следует также отметить, что исследование коэффициента интеллектуальности
у одного и того же ребенка при применении определенных задач, предлагаемых
различными авторами (например, Stanford-Binet, Porteus, Grace Arthur и др.), дает различные
результаты. Стеснительные, неуверенные в себе, боязливые дети часто не
справляются с предлагаемыми задачами в связи с эмоциональным напряжением. В
этих случаях тесты не дают сколько-нибудь правильной картины настоящих
способностей ребенка. Интеллект нельзя изучать изолированно, необходимо
учитывать всю личность, не отрывая интеллект от эмоций, переживаний, интересов
и стремлений исследуемого. Вместе с тем, исследование интеллекта посредством
специальных задач может быть целесообразным для изучения особенностей ряда
психологических процессов — восприятия, запоминания, анализа и т. д.
Специальные тесты могут показать, в какой степени исследуемый может справляться
с задачами определенного профиля — вербальными, числовыми, пространственными,
насколько быстро эти задачи им выполняются. Получаемые результаты представляют
важный дополнительный фактор, который необходимо учитывать в комплексе с
другими для оценки интеллектуального развития.
Переходя к изложению патологии интеллекта — слабоумию, прежде всего следует
отметить, что сравнение с каким-либо эталоном неспособно определить развитие
слабоумия. Таким способом можно констатировать интеллектуальное недоразвитие.
Говорить же о снижении интеллекта, т. е. о приобретенном слабоумии, можно
только в том случае, если интеллект испытуемого в момент исследования ниже, чем
он был именно у этого человека.
В психиатрии различают две основные формы патологии интеллекта:
1) врожденная
недостаточность интеллекта — олигофрения;
2) приобретенная слабость интеллекта — деменция.
В отечественной психиатрии разграничение врожденного интеллектуального
недоразвития от приобретенного слабоумия можно найти уже в трудах И. М. Балинского,
П. П. Малиновского и др.
В зависимости от степени недоразвития интеллекта различают три формы
врожденной интеллектуальной недостаточности. Наиболее легкая форма — дебильность, наиболее тяжелая форма — идиотия и, занимающая промежуточное
положение между ними, имбецильность.
Диагностика идиотии и имбецильности обычно не вызывает затруднэний:
дети, страдающие идиотией, совершенно не владеют речью, неспособны даже к
примитивному труду и в течение всей жизни остаются полными инвалидами.
Имбецилы олигофазичны, очень часто косноязычны, с трудом осваивают самые
простые навыки, такие, как умывание, одевание, уборка помещения. Обучение их
считалось ранее неперспективным, однако опыт специальных вспомогательных школ
показал, что некоторые из них могут усвоить простейший счет в пределах 1—2 десятков,
а также элементарные трудовые навыки.
Значительно сложнее диагностика дебильности. Дебильность может иметь
разную степень выраженности: от тяжелого умственного недоразвития с картиной,
близкой к имбецильности. до легкой степени слабоумия, диагностика которой
представляет сложность. При выраженной дебильности дети могут обучаться
только в специальной школе, плохо осмысливают новые ситуации, почти полностью
лишены инициативы. Но при легкой выраженности недоразвития интеллекта
больные, обладая хорошей механической памятью, могут накопить значительный
запас знаний, обучаться в средней школе и их интеллектуальная недостаточность
проявляется прежде всего в ослаблении способности к творчеству. Критическое отношение
к своим интеллектуальным возможностям у них отсутствует, и нередко имеет место
переоценка своих интеллектуальных данных.
Диагностика таких форм дебильности имеет практическое значение, прежде
всего потому, что больные, обладая повышенной внушаемостью, могут развиваться
в роли исполнителей в различных правонарушениях. Олигофрения, как правило,—
врожденное заболевание, но если ребенок перенес в раннем детстве, до трех лет,
какое-либо заболевание центральной нервной системы, которое становится
причиной задержки дальнейшего развития интеллекта, то такие случаи также
следует относить к олигофрении.
 Роль
диагностики дебильности в вопросах судебно-психиатрической экспертизы может
иллюстрировать следующий пример. Больной К. окончил семь классов
вспомогательной школы, по характеру спокойный, услужливый, добрый, работал на
фабрике упаковщиком. Вечером в магазине встретил бывшего соседа, который выбил
чек в кассе, что-то исправил в нем карандашом и попросил испытуемого получить
по чеку бутылку водки. Продавец, обнаружив, что чек поддельный, задержал К. В
ходе следствия было установлено, что испытуемый не сделал правильного вывода
из действий соседа, проводившего манипуляции с чеком, и, подавая чек продавцу,
не понимал, что участвует в преступлении. На основании заключения экспертизы
К., в связи с интеллектуальным недоразвитием, был признан невменяемым.
Роль
диагностики дебильности в вопросах судебно-психиатрической экспертизы может
иллюстрировать следующий пример. Больной К. окончил семь классов
вспомогательной школы, по характеру спокойный, услужливый, добрый, работал на
фабрике упаковщиком. Вечером в магазине встретил бывшего соседа, который выбил
чек в кассе, что-то исправил в нем карандашом и попросил испытуемого получить
по чеку бутылку водки. Продавец, обнаружив, что чек поддельный, задержал К. В
ходе следствия было установлено, что испытуемый не сделал правильного вывода
из действий соседа, проводившего манипуляции с чеком, и, подавая чек продавцу,
не понимал, что участвует в преступлении. На основании заключения экспертизы
К., в связи с интеллектуальным недоразвитием, был признан невменяемым.
Рис. 45. Дебильность.
В руководствах по психиатрии обычно не описываются случаи развития
псевдодементного синдрома у олигофренов, однако, как это ни звучит
парадоксально, в соответствующих условиях у дебилов могут развиться типичные
псевдодементные картины. Так, нами наблюдался больной С, страдающий
дебильностью в умеренно выраженной форме. Больной был помещен в
психиатрическую" больницу для стационарной судебно-психиатрической
экспертизы в связи с совершенным правонарушением (хулиганские действия). С
первых дней пребывания в больнице стал обнаруживать характерную клинику
псевдодеменции: нарочито сводил глаза к носу, постоянно беспричинно смеялся,
давал заведомо неверные ответы на вопросы, не справляясь со счетом в пределах
десяти. После разрешения ситуации псевдодементная симптоматика полностью
исчезла, уступив место картине
выраженной дебильности.
Приобретенная слабость интеллекта носит название деменции. Различные авторы
вкладывают в понятие слабоумия не вполне идентичный смысл: некоторые понимают
под слабоумием только дефект интеллекта, другие же трактуют деменцию шире,
подразумевая под слабоумием приобретенный дефект личности. В этом понимании
слабоумие является синдромом, включающим не только снижение интеллекта, но и
расстройства памяти, волевой и эмоциональной сферы. Такое представление о
слабоумии, быть может, ближе подходит к сущности этого сложного
психопатологического синдрома, но стирает границы между понятиями изменения
личности и распада личности. К. слабоумию, по-видимому, следует относить дефект
личности с так называемой минус-симптоматикой: снижение интеллекта, снижение
памяти, понижение волевой активности, эмоциональное оскудение, обеднение и
сужение круга интересов.
В отличие от олигофрении деменция подразумевает обратное развитие
интеллекта, и при исследовании больного даже с выраженной картиной
приобретенного слабоумия мы всегда встречаемся со следами его прежних знаний, с
остатками когда-то имевшего место интеллектуального богатства.
При развитии деменции прежде всего страдает творческое мышление, затем
нарушается способность к абстрактным рассуждениям и в конце концов оказывается
невозможным выполнение простых задач, как, например, нахождение
противоположного по значению слова, выбор предметов одной и той же группы.
Неглубокая степень деменции может проявиться только неспособностью справиться с
новыми проблемами и ситуациями, в то время как с обычными формами активности и
привычными задачами больной может хорошо справляться. Тяжелые степени деменции приводят к невозможности
выполнять самостоятельно даже такие простые действия, как одевание,
раздевание, прием пищи и т. д. Больной Ю., с выраженной картиной
посттравматической деменции, внешне опустившийся человек, который давно не
следит за собой ничего не читает, почти ни с кем не разговаривает и занимается
только примитивным трудом по уборке территории. Однажды, остановившись у
радиоприемника, прислушался к звукам какого-то фортепьянного концерта и
произнес: «Берлиоз». Подобного заявления было бы трудно ждать от олигофрена.
Различают следующие виды приобретенного слабоумия:
1. Тотальная деменция (диффузная, глобарная).
Примером этой формы слабоумия являются: а) паралитическая деменция,
б) сенильная деменция.
Паралитическое
слабоумие известно психиатрам давно, являясь наиболее характерным для
прогрессивного паралича. Начало паралитического слабоумия обычно проявляется в
исчезновении тонких дифференцировок, быстро утрачивается критика к своим словам
и поступкам. Далее появляются
нелепые, чуждые личности больного поступки, нетактичные высказывания,
сексуальные эксцессы. Индивидуальные особенности личности нивелируются,
стираются — больной становится грубым, эйфоричным, пропадает интерес к работе,
к семье. Процесс захватывает всю личность больного, довольно быстро приводя ее к полному
распаду.
Сенильная деменция — это вариант тотального
слабоумия связанный с атрофией головного мозга у некоторых больных преклонного
возраста. Начинается старческое слабоумие с появления у больных не
свойственных им ранее черт характера: скупости, жестокости или проявляется в
патологическом утрировании ранее умеренно выраженных особенностей такого рода.
При старческом слабоумии быстро утрачиваются прежние интересы, появляются
пассивность, эмоциональное обеднение, нарастают расстройства памяти, сначала
по корсаковскому типу, а затем нарушается и ретенция. Больные не могут
сдерживать свои влечения, становятся гиперсексуальными, грубыми, циничными,
собирают старые тряпки, гвозди, банки и другие ненужные предметы. Ни уговоры,
ни просьбы, ни упреки близких родственников не могут повлиять на их нелепые
занятия.
2. Лакунарная деменция (парциальная, очаговая, дисинестическая).
Типичным примером лакунарной деменции является склеротическое
слабоумие. В отличие от тотальной деменции при атеросклеротическом слабоумии
ядро личности длительное время остается относительно сохранным. Начало слабоумия
проявляется, прежде всего, в нарушении запоминания, к которому
у больного сохраняется критика, и он всячески старается скрыть от окружающих и
по возможности компенсировать свой дефект: больные прибегают к помощи записных
книжек, узелков на платке, чернильных крестиков на руке или пользуются какими-либо
мнемоническими приемами. Параллельно с
расстройствами памяти при артериосклеротическом слабоумии изменяется и эмоциональная
сфера: появляются слабодушие, взрывчатость. Однако больные длительное время
остаются тактичными, корректными, следят за своим внешним видом, проявляют
интерес к общественной жизни и семье.
Кроме описанных видов, выделяются и некоторые другие формы слабоумия.
Концентрическое слабоумие. Эта форма характерна для
эпилепсии. Особенностью концентрического слабоумия является постепенное
сужение круга интересов, их концентрация на собственных интересах и
переживаниях. Изменения личности у больных, длительно страдающих эпилепсией,
делают их настолько похожими, что диагноз, зачастую, можно поставить по одной
фразе, сказанной больным, по его манере двигаться, говорить, подобострастно
улыбаться. Появляется инертность и выраженная детализация в мышлении,
слащавость, склонность к уменьшительным терминам, повышенная аккуратность, даже
скрупулезность, в сочетании с мстительностью, злобностью, конфликтностью.
Несмотря на такие характерные изменения личности, больные эпилепсией нередко
могут сохранять довольно обширный запас знаний и при условии небольшой
частоты припадков могут долго удерживаться на работе и даже быть на хорошем
счету, особенно в профессиях, требующих повышенной педантичности, аккуратности
(контролеры, корректоры, учетчики и т. д.).
Транзиторное слабоумие — это вариант деменции, при
котором дефект интеллекта или дефект личности сохраняет способность к обратному
развитию. Сюда можно отнести следующие виды слабоумия: а) постинсультное, б)
шизофреническое, в) психогенное слабоумие.
Постинсультное
(постапоплектическое) слабоумие развивается непосредственно после кровоизлияния
в головной мозг и проявляется в недоосмысливании ситуации, антероретроградной
амнезии и часто сопровождается явлениями сенсорной или моторной афазии. При
рассасывании кровоизлияния эти симптомы иногда могут полностью регрессировать.
Слабоумие при шизофрении меньше всего соответствует
пониманию термина «слабоумие» как
дефекта только интеллекта.
 При
шизофрении страдает не столько интеллект, сколько вся личность больного:
изменяются его интересы, строй мышления, появляется сначала неадекватность
эмоциональных реакций, а затем эмоциональное оскудение. Больной шизофренией
может утратить интерес к семье, к работе, становится замкнутым, речь его
строится по недоступным здоровой логике законам. Однако при этом больной может
периодически справляться со сложными заданиями, хорошо играть в шахматы,"
что обычно не встречается при других видах слабоумия. Применение современных
психофармакологических препаратов сделало возможным устранить у некоторых
больных шизофреническое слабоумие", по поводу которого они уже десятки
лет находятся в психиатрическом стационаре.
При
шизофрении страдает не столько интеллект, сколько вся личность больного:
изменяются его интересы, строй мышления, появляется сначала неадекватность
эмоциональных реакций, а затем эмоциональное оскудение. Больной шизофренией
может утратить интерес к семье, к работе, становится замкнутым, речь его
строится по недоступным здоровой логике законам. Однако при этом больной может
периодически справляться со сложными заданиями, хорошо играть в шахматы,"
что обычно не встречается при других видах слабоумия. Применение современных
психофармакологических препаратов сделало возможным устранить у некоторых
больных шизофреническое слабоумие", по поводу которого они уже десятки
лет находятся в психиатрическом стационаре.
Рис.
46. Эпилептическое слабоумие.
Психогенное слабоумие является
наиболее демонстративным примером транзиторного слабоумия, так как предыдущие
варианты далеко не всегда дают полный регресс, а психогенное всегда полностью
исчезает. Очевидно, поэтому его называют ложным слабоумием или псевдодеменцией.
Псевдодементный синдром является шоковой психогенной реакцией и представляет
собой «бегство в болезнь» при трудной для больного ситуации. Клинически
псевдодеменция проявляется в нарочито нелепых ответах и поступках. С этим
вариантом слабоумия мы обычно встречаемся в судебно-психиатрической практике.
Большинство дементных синдромов в большей или меньшей степени тесно
связано с патологией памяти. В связи с этим рассматривать нарушения интеллекта,
не касаясь такой важной функции психической деятельности человека, как память,
практически невозможно.
 Память
представляет особый вид биологической активности, связанный с регистрацией,
хранением и воспроизведением информации. Память является интегральной частью
процессов мышления и обуче ния. В повседневной речи мы говорим о том, что тот
или иной человек имеет хорошую или плохую память, обладает лучшей памятью на
лица, чем на имена или фамилии, и т. д. Таким образом, памятью определяются
различные виды активности. Человек, прочитавший один раз несколько страниц
текста, может прекрасно запомнить и повторить их содержание, что будет
свидетельствовать, естественно, о хорошей памяти. В то же время, у того же
пациента могут возникать затруднения при попытке вспомнить события,
происходящие в отдаленном прошлом. Он может хорошо помнить воспринятый когда-то
запах, но значительно хуже запоминать услышанные музыкальные мелодии.
Память
представляет особый вид биологической активности, связанный с регистрацией,
хранением и воспроизведением информации. Память является интегральной частью
процессов мышления и обуче ния. В повседневной речи мы говорим о том, что тот
или иной человек имеет хорошую или плохую память, обладает лучшей памятью на
лица, чем на имена или фамилии, и т. д. Таким образом, памятью определяются
различные виды активности. Человек, прочитавший один раз несколько страниц
текста, может прекрасно запомнить и повторить их содержание, что будет
свидетельствовать, естественно, о хорошей памяти. В то же время, у того же
пациента могут возникать затруднения при попытке вспомнить события,
происходящие в отдаленном прошлом. Он может хорошо помнить воспринятый когда-то
запах, но значительно хуже запоминать услышанные музыкальные мелодии.
Рис. 47. Шизофреническое
слабоумие с элементами дурашливости.
Границы возможностей памяти еще не являются полностью изученными.
Известны случаи феноменальной памяти, когда человек мог запоминать и точно
воспроизводить до 2—3 тысяч не связанных по смыслу
слов или цифр. Известны описания такой феноменальной памяти
у Александра Македонского, Юлия Цезаря, которые знали по имени всех солдат
своей армии. Философ Сенека мог запомнить до 2—3 тысяч
слов и точно воспроизвести их. Однако повышенная способность к механическому
запоминанию отнюдь не определяет уровня интеллекта, т. к. известны случаи
повышенной способности к механическому запоминанию у олигофренов. Шарко
описывает своего пациента, который, будучи выраженным олигофреном, мог
умножать в уме четырехзначные числа и запоминать до четырехсот цифр.
Способность человека к запоминанию и воспроизведению давно интересовала
ученых. Такие понятия, как ассоциация по сходству, смежности, контрасту,
введены еще Аристотелем. Теории, объясняющие механизмы памяти, предлагались
Юмом, Спенсером, Декартом, Локком, Рибо, Семоном. Однако до середины XX века
уровень науки практически не давал возможности близко подойти к разрешению
проблемы. Ближе всего к современным взглядам на природу памяти подошла «простая
электрическая теория запоминания». Согласно этой теории информация
превращается в определенную электрическую цепь, и токи в этой цепи могут очень
долгое время циркулировать, а так как каждая клетка является частью неопределенно
большого количества цепей, то мозг может вместить весь поток информации,
поступающей в течение жизни. Только в 40-х годах XX века электрическая теория
была опровергнута исследованиями А. Лешли, который показал, что даже удаление
больших участков коры головного мозга, рассечение поверхности мозга серией
разрезов не нарушает существенно функции памяти.
В настоящее время наибольшее распространение имеет химическая теория
памяти, придающая основное значение рибонуклеиновой кислоте (РНК), в молекуле
которой как бы кодируется, шифруется и хранится информация.
Halstead в
Теории биохимических механизмов памяти постоянно претерпевают изменения
в различных аспектах в связи с усовершенствованием методик исследования,
прогрессом современной науки.
Одним из распространенных вариантов объяснения механизмов памяти
является следующий. Определенный ген (Ги) транскрибирует образование
информационной РНК (РНКи), которая в свою очередь служит основой синтеза
протеина (протеини):
Этот протеин, влияя на состояние синапсов, имеющих отношение к функции
памяти, ускоряет прохождение импульсов между нервными клетками. Факторы,
ускоряющие образование информационной РНК, в настоящее время в достаточной
степени не установлены.
Между информационной РНК и образованным в результате ее влияния
протеином существует взаимозависимость—протеин стимулирует образование
информационной РНК. Таким образом, система эта является самоподдерживающейся.
Наиболее важным для установления энграммы памяти является продукция
информационной РНК. В присутствии
ингибитора белкового синтеза концентрация протеина может настолько снизиться,
что возникает угроза полной потери памяти. В свою очередь, если исчезнет
информационная РНК, энграмма памяти также нарушается, что разрушает
приобретенные новости. Утрата памяти, связанная с исчезновением информационной
РНК, является необратимой.
В пользу приведенной теории свидетельствуют опыты Flexner'a (1968), применившего
антибиотик пуромицин (ингибитор белкового синтеза) для полного разрушения
навыков, образованных у мышей в лабиринте путем многократных сочетаний.
Пуромицин вводился мышам битемпорально и оказывал эффект разрушения памяти,
если они получали препарат через 24 часа после обучения. Инъекции пуромицина в
другие области мозга при тех же условиях были неэффективными. Если же
пуромицин вводился через шесть и более дней после обучения, то битемпоральное
введение оказывалось неэффективным и для достижения цели требовалась серия
инъекций в различные области мозга. С точки зрения автора, его
эксперимент указывает на связь области гиппокампа с механизмами «короткой
памяти», а больших зон коры — с «длительной памятью». Даже через три месяца у
животных, подвергнутых действию пуромицина, память не восстанавливалась, что
может доказывать, по мнению Flexner'a, исчезновение информационной РНК. В целях
дальнейшего подтверждения теории Flexner применил сочетание пуромицина с
токсициклогексимидом (мощный ингибитор белкового синтеза, имеющий действие,
отличное от пуромицина). Совместное введение пуромицина с указанным
антибиотиком приводило к кратковременному расстройству памяти, что
объясняется, по мнению автора, тем,
что токсициклогексимид до
какой-то степени, блокируя эффект пуромицина, обеспечивает сохранение
информационной РНК.
Существует гипотеза относительно связи ослабления памяти в пожилом
возрасте с уменьшением продукции РНК. В пользу правильности этого положения
указывает тот факт, что даже дача РНК пожилым людям, имеющим нарушения запоминания,
оказывает в ряде случаев заметный терапевтический эффект.
Большое значение для понимания механизмов памяти имеют электрофизиологические
исследования. Исследования ЭЭГ активности в сочетании с условно-рефлекторными
методиками показали, что головной мозг обладает способностью воспроизводить
возникавшие ранее в процессе реакций на внешние раздражители формы
биоэлектрической активности. В настоящее время представляется возможным
выделить связанный с предшествующим опытом так называемый эндогенный компонент
электрической активности мозга. Эта активность наиболее выражена в несенсорных
областях головного мозга.
Проводимые на животных с помощью хронически вживленных в различных
участках головного мозга электродов ЭЭГ исследования позволили установить
изменения в биоэлектрической активности головного мозга, происходящие в
процессе усвоения новой информации. Имеются данные (Lashley, John), что в ранних периодах
обучения поступающие стимулы вызывают отчетливый эффект в области мезэнцефалической
ретикулярной формации. Позднее доминирующую роль занимает таламическая
ретикулярная система, а мезэнцефалическая ретикулярная формация, вероятно,
ингибируется влияниями гиппокампа и коры головного мозга.
Различают три основные функции памяти: 1) запоминание
(регистрация или фиксация); 2) сохранение (ретенция); 3)
воспроизведение (репродукция).
Запоминание может носить как
непроизвольный характер, так и целенаправленный. Для непроизвольного
запоминания большое значение имеют механические связи, для целенаправленного —
смысловые связи. Произвольное запоминание имеет для человека значительно
большее значение, чем случайное, так как с целенаправленным запоминанием
связан процесс обучения, в этом виде запоминания участвуют мышление и волевые
импульсы.
Процесс сохранения
одновременно является и отбором важного, тесно связан с забыванием той части
информации, которая является второстепенной. Для прочности сохранения следов
прежних восприятий большое значение имеет их повторение, частота, с которой
человек обращается к данной информации. Чем чаще он пользуется теми или иными
зафиксировавшимися в памяти сведениями, тем прочнее связь: неслучайно
профессиональные знания сохраняются в памяти у больных с различными видами
амнезии более прочно, чем сведения и навыки, не имеющие отношения к
повседневной деятельности человека.
Воспроизведение, так
же как и запоминание, может иметь случайный, непроизвольный характер или быть
целенаправленным. Случайная репродукция обычно продиктована механически
ассоциативными связями по сходству или смежности и имеет менее важное значение,
чем воспоминание с целевыми установками.
Особенности памяти человека индивидуальны, что позволяет подразделять
память на различные типы, основными из которых являются образный и
словесно-логический типы памяти. Например, при воспоминании о прочитанной
книге люди с образным типом памяти прежде всего вспоминают внешние данные
героя, картины природы, эмоционально окрашенные ситуации, а люди со
словесно-логическим типом лучше вспоминают точные формулировки, философские
формулы произведения, диалоги и т. д. У детей большое значение для запоминания
имеет эмоциональная окраска информации: так, например, лица пожилого возраста
нередко помнят во всех подробностях страшные сновидения, которые они видели в
детстве.
В настоящее время при изучении памяти пользуются понятиями короткой и
длинной памяти.
Под короткой
памятью понимается способность к запоминанию, а также сохранению и
воспроизведению материала через сравнительно короткое время после его
поступления. John и
др. называют короткую память «лабильной фазой». Это определение отражает
подверженность короткой памяти многим воздействиям, ее легкую ранимость. «Лабильная
фаза» памяти после определенного периода времени (период консолидации)
сменяется сравнительно стойкой в отношении различных воздействий «стабильной
фазой» длинной памяти.
Многочисленные исследования способствовали выяснению условий, при
которых возможно нарушение механизмов короткой памяти. Известны некоторые
психологические факторы, действие которых во время незавершившейся
консолидации препятствует удержанию в памяти поступившей информации. Если в
процессе регистрации, ретенции и воспроизведения какого-то объема материала в
незаконченном периоде консолидации будет поступать новая, подлежащая усвоению
информация, то могут создаться условия для нарушения короткой памяти. Так,
например, при запоминании нового номера телефона, попытки сразу же запомнить
еще один телефонный номер приводят часто к забыванию первого. В этом процессе
имеет значение содержание материала, поступающего после периода начального
обучения. Чем ближе по содержанию к регистрируемому материалу поступающая в
незаконченном периоде консолидации информация, тем более затруднительно
удержание в памяти первично зафиксированных данных. Эта особенность короткой
памяти имеет значение для эффективности обучения.
В том
случае, например, если студент медицинского института изучает гистологию кожных
покровов и сразу же затем переходит к изучению гистологии слизистых полости
рта, то возможность эффективного усвоения у него оказывается меньше, чем при
переходе от обучения одного раздела гистологии к занятиям по иностранному
языку.
Наряду с психологическими факторами в нарушении короткой памяти имеют
значение такие воздействия, как электросудорожная терапия, инсулиновая
гипогликемия, наркоз и др. Вместе с тем представляются перспективными поиски
фармакологических методов улучшения короткой памяти. Так, например, известно,
что аналептнческие препараты могут сокращать период консолидации, способствуя
тем самым ускорению формирования механизмов стабильной длинной памяти.
Интересной особенностью памяти некоторых людей является гак называемый эйдетизм — явление, описанное Urbanlschitsch'ем и Jaensch'ом.
Сущность эйдетизма заключается в том, что данный субъект от природы
наделен чрезвычайной яркостью представления. Обычно представления не являются
точной копией воспринятого объекта: отдельные детали нивелируются, стираются
из памяти, а у человека с эйдетической памятью представления с необыкновенной
точностью повторяют детали воспринятого.
Allport, изучая эйдетические способности детей в Англии,
предлагал им посмотреть в течение 35 секунд рисунок, изображающий уличную
сценку. Среди многих деталей, видимых на рисунке, было также написанное на дверях
гостиницы немецкое слово «Gartenwirtschaft». Исследуемые дети не знали немецкого языка, и это
слово было лишено для них какого-либо смысла. Дети с развитой эйдетической
памятью (трое из 30) могли при известном напряжении внимания воспроизвести без
ошибки последовательно все буквы немецкого слова.
Наблюдаемый нами пациент К. производил арифметические действия с 20—30
пятизначными числами, произвольно написанными на доске кем-либо из зрителей.
Причем видел он предварительно эти числа всего несколько секунд (т. е. время,
за которое их практически невозможно запомнить). В беседе с психиатрами
пациент объяснил, что с детства обнаружил в себе способность как бы
фотографировать взглядом то, что увидит, и производить манипуляции с числами,
продолжая видеть перед своим мысленным взором доску с написанными цифрами.
Этот же пациент был в состоянии, посмотрев в течение 10 секунд на газетный
абзац, состоящий из 10—12 строк, мысленно пересчитать количество содержащихся в
нем букв.
Эйдетическая память характеризуется внешней проекцией запечатленных
образом, последние никогда не проецируются «внутри головы».
Однако, несмотря на «внешний» характер, феномен воспринимается как
чисто субъективный, сознательно вызываемый. Эйдетическое изображение не
является также точной фотографической копией запечатленных объектов. Возможны
большие или меньшие отклонения в величине, окраске, расположении объектов.
Имеют значение воображение и заинтересованность пациента.
Эйдетическая способность в детском возрасте встречается значительно
чаще (по данным Bash'a, чаще в 6—7-летнем
возрасте). В дальнейшем интенсивность и частота эйдетизма значительно уменьшаются.
Кроме эйдетических картин оптического типа, встречаются аналогичные
явления слухового характера.
Патология памяти выражается гипермнезией, гипомнезией, амнезией и
парамнезией.
Гипермнезия — это усиление, обострение
памяти, которое возникает при некоторых формах психических заболеваний, чаще
всего при маниакальных состояниях: больные вспоминают целые страницы из книг,
отдельные сцены детства, читают наизусть «забытые ими стихи», а выздоровев, не
могут воспроизвести то, что так отчетливо вспоминали в болезненном состоянии.
Иногда элементы гипермнезии наблюдаются и у бредовых больных, главным образом
при ретроспективном анализе своей прежней жизни в целях обнаружения фактов,
подтверждающих бредовую концепцию. Так, например, больной Д. с депрессивно-параноидной
картиной болезни в доказательство своих бредовых идей самообвинения приводил
факт, как он в пятилетнем возрасте украл у товарища нашивку от морской
фуражки. Больной приводил подробности кражи. Выйдя из болезненного состояния,
Д. не мог вспомнить этого факта из своего детства.
П. П. Малиновский указывал, что «встречаются случаи, где память
помешанных изумительна: эти больные говорят, слово в слово не заученные, а
просто только читанные и давно уже бывшие забытыми длинные тетради стихов,
монологи, диссертации; вспоминают безделицы, случавшиеся с ними в самом раннем
ребячестве, рассказывают это с удивительной подробностью, как будто вчера
только случилось».
Гипомнезия — снижение, ослабление
памяти встречается при ряде психических заболеваний и у многих людей в пожилом
возрасте. Развитие гипомнезии подчиняется закону Рибо-Джексона «обратного хода
памяти», сущность которого заключается в том, что при нарастающем ослаблении
памяти ее запасы истощаются в порядке, обратном закономерностям приобретения
знаний и опыта. Ослабление памяти распространяется постепенно в направлении от
настоящего к прошлому. Кроме вновь приобретенных сведений, ослабление памяти
обычно касается имен собственных, точных дат, так как в их запоминании
участвуют, главным образом, закономерности механической, а не смысловой
фиксации, что и делает их менее прочными. Ослабление памяти распространяется
также и на события, не связанные непосредственно с личностью больного.
Еще более значительное место, чем гипермнезия и гипомнезия в патологии
памяти, занимает амнезия —
отсутствие памяти. Формы амнезии различны:
1. Ретроградная
амнезия — отсутствие памяти на период времени до начала заболевания.
2. Антероградная
амнезия — отсутствие памяти на период после возникновения заболевания.
3. Антероретроградная
амнезия, охватывающая более или менее длительный период — до и после
возникновения заболевания.
Когда мы говорим до или после заболевания — это терминологически не
совсем точно, так как причиной амнезии может быть не только психическое
заболевание, но и травма мозга или механическая асфиксия. Например, больной
3., после того как совершил попытку к повешению в состоянии опьянения, не
только не мог вспомнить свои действия в момент повешения и после него, но из
его памяти полностью выпал период длительностью 6—7 месяцев до попытки к
самоубийству. Отвечая на вопросы о месте работы и домашнем адресе, он называл
номер магазина, где работал полгода назад, и адрес квартиры, на которой не
живет уже пять месяцев. Постепенно период времени, выпавший из памяти,
сократился до нескольких часов, которые соответствовали наличию у больного
расстройства сознания, связанного с аноксемией.
По динамике амнезии делятся на: а)
регрессирующие; б) стационарные; в) прогрессирующие; г) ретардированные.
Регрессирующая
амнезия — это расстройства памяти, подвергающиеся обратному развитию.
Под стационарной
амнезией понимается стойкий дефект памяти, когда больной не может экфорировать
(вспомнить) только события определенного времени.
При прогрессирующей
амнезии происходит планомерное, последовательное опустошение запасов памяти,
которое, так же как при гипомнезии, прогрессирует, согласно закону
Рибо-Джексона, от настоящего к прошлому: сначала забываются события последних
дней, затем последних лет и постепенно остаются только сведения, приобретенные
в юности, и воспоминания о детских годах. Такая форма амнезии наблюдается при
старческом слабоумии и некоторых сосудистых психозах.
Ретардированная
амнезия — это амнезия запаздывающая, то есть какой-то период времени стирается
в памяти не сразу, а спустя некоторое время. Такая форма амнезии может
наблюдаться при поздних посттравматических психозах.
Выражение «амнезия по объекту» не совсем точное, так как в ряде случаев
речь идет не столько об объекте, который забывается, сколько об этиологическом
факторе амнезии, тем не менее в литературе употребляется такой термин. По
этому признаку выделяют амнезии: а) аффектогенную; б) истерическую; в)
фиксационную; г) анэкфорию; д) скотомизацию.
Само название «аффектогенная»
указывает на связь амнезии с аффектом. Больные могут забывать события,
совпавшие по времени с сильным потрясением, волнением.
Истерическая амнезия характеризуется
выпадением из памяти больного отдельных событий и фактов, причем провалы в
памяти не связаны с нарушением сознания или каким-либо органическим субстратом
— избирательно амнезируются больным, главным образом события или факты неприятные,
невыгодные для него. Скотомизация памяти
по своей сущности ничем не отличается клинически от истерической амнезии, и
этот термин употребляется в том случае, когда провалы в памяти по истерическому
типу возникают у человека, не имеющего в преморбидном периоде особенностей
истерической личности.
Название «фиксационная
амнезия» подчеркивает нарушение при этом виде дисмнезии акта фиксации —
запоминания. При этом виде амнезии страдает способность запоминать и удерживать
в памяти текущие события. Обычно фиксационная амнезия входит в синдром
Корсакова, о котором будет сказано ниже.
Анэкфорией называется нарушение
памяти, при котором человек может вспомнить какой-либо факт или термин только
при упоминании о нем. С этим видом амнезии очень сходна так называемая
амнестическая афазия, которая наблюдается при некоторых сосудистых и
органических заболеваниях головного мозга.
У большинства больных с амнезиями встречаются также парамнезии — обманы памяти. К
парамнезиям относятся: а) криптомнезии; б) псевдореминесценции; в)
конфабуляции; г) редублицирующие воспоминания.
Криптомнезиями
называются искажения памяти, при которых вычитанные из книг или услышанные от
кого-то ранее мысли воспринимаются больным как его собственные. Криптомнезии
не имеют ничего общего с сознательным плагиатом, что необходимо учитывать в судебно-психиатрической
практике.
Псевдореминесценции
большинством авторов понимаются как обманы памяти, заключающиеся в смещении во
времени событий, действительно имевших место в жизни больного. Обычно ложными
воспоминаниями заполняются провалы в памяти у больных с различными видами
амнезий. Например, больная В., страдающая старческим слабоумием, требует
выдать ей передачу, которую ей вчера, якобы, принесла сестра, и перечисляет,
что ей принесли пряники, конфеты «Белочка», два соленых огурца и т. д. При
проверке журнала передач дежурным врачом было установлено, что такую передачу
сестра ей действительно приносила два месяца назад, а о посещении сына,
который был пять дней назад и приносил абрикосовый компот, больная ничего не
помнит.
Другим распространенным видом обманов памяти являются конфабуляции — замещение провалов памяти
вымыслами, причем больной полностью уверен в том, что сообщенные им факты и
события действительно имели место. Конфабуляции могут возникать не только при
прогрессирующей амнезии, как фантастические вымыслы, заполняющие пробелы
памяти, они присущи также парафренному синдрому и входят в патопластику
парафренного бреда, не имеющего непосредственной связи с амнезией.
В том случае, если конфабуляции строятся не на нелепом фантастическом
материале, а используют обыденные события, их бывает трудно отличить от
псевдореминисценций, так как не всегда известно, что действительно имело место
в жизни больного, что нет. Очевидно, поэтому некоторые авторы не выделяют
псевдореминисценций, а называют их «замещающими конфабуляциями».
От псевдореминисценций и конфабуляции следует отличать истерические и паралитические фантазмы, которые строятся не на
базе нарушений памяти, а придумываются больным, чтобы показать себя с выгодной
стороны. При этом, если речь идет об истерическом фантазме, больной сам верит
своим выдумкам. При паралитическом фантазме рассказы больных носят слабоумный
характер, являясь составной частью паралитического бреда величия.
Ни парамнезии, ни фантазмы не следует смешивать с патологической
лживостью, так как патологический лгун, как всякий лгун, прекрасно знает, что
он лжет.
Редублицирующие воспоминания (эхомнезии)—это обманы
памяти, при которых события, происходящие в данный момент, кажутся уже
происходившими раньше. От deja vu эхомнезии отличаются тем,
что события действительно имели место, только не в тот период, куда их
проецирует больной — от псевдореминисценций редублицирующие воспоминания в
свою очередь отличаются тем, что не играют замещающей роли в провалах памяти.
Синдром Корсакова был описан автором в
Синдром Корсакова не является стабильным состоянием и должен
исследоваться в динамике, так как может и прогрессировать, и подвергаться
обратному развитию.
ЦИТИРОВАННАЯ
ЛИТЕРАТУРА
1.
Балинский И. М.— Лекции по психиатрии,
1859.
2.
Банщиков В. М., Гуськов В. С, Мягков И. Ф.— Медицинская психология.
М., 1967.
3.
Банщиков В. М.— Проблема личности и
современная наука. Сб. «Проблемы личности». И-т Философии АН СССР, 1970.
4.
Банщиков В. М.— С. С. Корсаков и
проблема памяти. В кн. «Сосудистые заболевания головного мозга». I ММИ им. И.
М. Сеченова, 1966.
5.
Банщиков В. М., Короленко Ц. П.— Алкоголизм и алкогольные
психозы. Монография, 1968.
6.
Банщиков В. М., Хачатурян А. А. (составители) — Физиология
нервной системы. Избранные произведения И. М. Сеченова, И. П. Павлова, Н. Е.
Введенского и др. (в 5 томах), 1952—1953.
7.
Корсаков С. С.— Об алкогольном
параличе (Paralysis alcoholica. Paraplegia alcoholica). Диссертация. M., 1887.
8.
Allport, G.— цит. по Hunter, J. Memory. Penguin
Books, 1964.
9. Cytryn, L., Lourie, R.—
Mental Retardation. In: Comprehensive Textbook of Psychiatry. Ed. Freedman, A., Kaplan, H., Williams Wilkins, Baltimore, 1967.
10. Eysenck, H. — Uses and Abuses of Psychology. Penguin Books 1964.
11. Flexner, L.— Dissection
of Memory in Mice with antibiotics. American Scientist 56, 1, 1968.
12. Halstead — цит. по Flexner, L. in:
American Scientist 56, 1, 1968.
13. Jaensch, E.— цит. по Bash, K. Lehrbuch der
allgemeinen Psychopathologie. G. Thieme,
14. John, E.— Neurophysiological correlates of learning and memory.
In: Comprehensive Textbook of Psychiatry. Ed. Freedman. A. Kaplan. H. Williams
Wilkins, Baltimore, 1967.
15. Lashley, K. — In search of engram. In: he Neuropsychology of
Lashley.
16. Urbantsсhitsсh
— цит. по Bash, К
Lehrbuch der allgemeinen Psychopathologie. G. Thieme,
Методы
обследования психически больного
В психиатрии, так же как и в других клинических дисциплинах, существуют
определенные методы обследования больного.
Психическое заболевание нередко является следствием соматической
патологии, и поэтому многие методы, применяемые врачами-интернистами,
используются и в психиатрии: внешний осмотр, измерение артериального давления,
измерение температуры тела, перкуссия, аускультация, исследование
неврологического состояния, рентгеноскопия грудной клетки, анализы крови,
анализы мочи и т. д.
При наличии соответствующих показаний применяется еще ряд дополнительных
методов обследования, например, исследуя больного с эпилептиформными
припадками, обязательно производят осмотр глазного дна, проводят пробу с
гипервентиляцией, подвергают лабораторному анализу спинномозговую жидкость
больного, делают рентгенографию черепа, исследуют сахарную кривую, применяют
ЭЭГ-исследование и т. д. В отдельных случаях эти дополнительные методы обследования
помогают решить вопрос об этиологии и локализации процесса (опухоль, глистная
инвазия, посттравматический или постоперационный рубец и пр.).
Однако только применение перечисленных методов не позволяет установить
психопатологическую картину психического заболевания, выявить ее характер,
элементы специфичности, динамику, прогноз. Поэтому в психиатрии широкое
применение получили такие методы, как: 1) клиническое собеседование (опрос
больного и лиц, знавших его прежде); 2) наблюдение за больным в условиях
палаты, на свидании с родственниками, во время лечебно-трудовых процессов; 3)
клинический эксперимент.
Указанные методы не являются монополией психиатров, они. в той или иной
степени используются и врачами других специальностей, но наиболее подробно
разработаны в психиатрии и занимают важное место в системе обследования
психически больного. Особенного внимания заслуживает беседа врача с больным.
БЕСЕДА С БОЛЬНЫМ
Несмотря на совершенствование лабораторной техники и различных видов
исследования с помощью специальной медицинской аппаратуры, беседа с больным
остается одним из основных способов получения психиатром сведений о пациенте и
его психических расстройствах. От правильного проведения беседы зависят во
многом определение психического состояния больного, полнота и подлинность сведений,
которые даст больной о своей жизни и истории заболевания.
Первая встреча с врачом, умение врача найти верный путь для налаживания
контакта с пациентом во время беседы имеют чрезвычайно большое значение, так
как служат предпосылкой к получению более полных и верных данных о картине
болезни и в значительной степени определяют правильность постановки диагноза,
терапии и прогноза. Разумеется, диагноз и прогноз основываются не только на
этих данных, как уже указывалось, имеет значение и дополнительная информация от
родственников, результаты соматических и различных специальных
исследований.
Отношения врача с пациентом. Контакт врача с пациентом
налаживается только в том случае, если больной проникается доверием к врачу, а
завоевать это доверие врач может лишь хорошим отношением к больному — больной
должен чувствовать доброжелательность, желание помочь, сочувствие врача.
Ни в коем случае недопустимо смотреть на больного только через призму
определения патологического синдрома. Врач должен стать для пациента человеком,
которому он может говорить все то, что не скажет другим, может доверить свои
секреты, и это
доверие нельзя предавать. Пациент требует понимания и симпатии, но не
сентиментальности. Для больного имеет большое значение стремление врача облегчить
его состояние.
Беседа с бредовым больным. Наибольшую сложность
представляет налаживание контакта с бредовым больным — сразу возникает
несколько существенных вопросов: 1) следует ли соглашаться с бредовыми
высказываниями больных; 2) нужно ли пытаться разубедить пациента в его
бредовых высказываниях; 3) соглашаться ли частично с бредовой концепцией,
открыто отвергая только явные нелепости.
Врач в какой-то степени является для больного представителем и
олицетворением здоровой логики, поэтому подтверждение врачом бредовых
высказываний может укрепить пациента в его бредовых убеждениях.
С нашей точки зрения, наиболее приемлема митрально-сочувствующая
позиция, т. е. следует спокойно и доброжелательно выслушивать бредовые
высказывания больного, отдельными вопросами уточняя подробности. Активно
разубеждать больного нецелесообразно, т. к. в этом случае поведение врача может
нарушить контакт — если врач проявляет
недоверие, к нему возникает неприязненное отношение больного; следствием такой
неприязни может быть и включение врача в бредовую концепцию с последующей
агрессией. Попытка частичной коррекции бреда разубеждением оправдана только в
тех случаях, когда все подробности бредовой фабулы выяснены, и в
диагностических целях возникает необходимость проверить стойкость бредовых
построений в целях дифференцирования их с бредоподобными. Попутно при этом
выясняется способность больного к логическому мышлению, т. к. попытка
коррекции всегда ведется с позиции противопоставления здоровой логики бредовым
построениям. Острие аргументов врача направляется на логически слабые места
патологической концепции, что требует от больного защиты с логических позиций.
Беседа с аутичным больным. В тех случаях, когда
больной погружен в свои переживания и с ним затруднен контакт, психиатр должен,
задавая вопросы, активно следить за мимической и эмоциональной реакцией
пациента. Если определенные вопросы вызывают у больного отрицательное
отношение, следует переменить тему собеседования, стараясь вызвать больного на
разговор об относительно индифферентных вещах и тем самым постепенно
установить контакт. Впоследствии очень осторожно можно перейти к беседе о
болезненных переживаниях, вновь задавая нейтральные вопросы, как только
больной начнет проявлять признаки аутизма.
Беседа с больным, находящимся в ступорозном состоянии, может носить
почти односторонний характер, т. е. попытка контакта с такими пациентами
практически не соответствует понятию «беседа». Большое значение приобретает
наблюдение за поведением ступорозного больного. Учитывая, что различные формы
ступорозных состояний имеют клинические особенности, наблюдение за этой
категорией больных и попытка контакта с ними может дать материал, на основании
которого в отдельных случаях формируется представление о переживаниях больного.
Предметом наблюдения должны быть общая реакция больного на окружающее,
движения, поза. Следует обращать внимание на то, как больной реагирует на
приветствие врача (отвечает ли на пожатие руки, отмечается ли мимическая
реакция на приветствие).
Попытка вызвать больного на разговор не только целесообразна, но и
необходима, так как можно отметить: отвечает ли пациент хотя бы на некоторые
вопросы, пытается ли он ответить громко, шепотом или только движением губ. Даже
легкий наклон головы или движение век больного могут проложить путь к контакту
с ним. Возможно, что больной, отказываясь от прямого речевого контакта,
согласится писать, поэтому всегда следует предложить ему карандаш и бумагу.
Если удается уловить достаточно убедительную реакцию на вопросы, то представляет
интерес, на какие вопросы есть реакция, на какие нет. Так, например, больной
может реагировать на вопросы, не касающиеся его лично, и не давать ответы на
вопросы о его переживаниях.
При выраженных формах аутизма или кататоническом ступоре вопросы
задаются тихим голосом и формулируются очень лаконично, требуя от больного
столь же лаконичного ответа — «да», «нет», причем ответ может выражаться даже в
кивке или отрицательном движении головы пациента. В отношении мутичного
больного психиатр должен помнить, что пациент может остро осознавать все, что
происходит вокруг, поэтому ни в коем случае нельзя в присутствии мутичного больного
говорить о нем что-либо такое, что вызовет с его стороны антагонистическое
отношение и приведет в последующем, когда больной заговорит, к неприязненным
взаимоотношениям и отчужденности в беседе.
Если добиться словесного контакта с больным совершенно не удается,
врач должен отметить, замечает ли вообще пациент, что с ним происходит,
выглядит ли больной настороженным, производит ли впечатление человека,
занятого своими мыслями.
Большую роль играет поза больного, нужно обращать внимание на
следующее:
а) естественна ли поза больного;
б) содержатся ли в позе элементы целенаправленности или она полностью
пассивна;
в) выражает ли поза какую-либо эмоциональную реакцию;
г) сопротивляется ли больной попытке изменить его позу;
д) выражается ли сопротивление больною только в пассивном напряжении
мышц или в активных движениях противоположного характера;
е) что будет делать пациент, если
ему придать неудобную позу;
ж) является ли какая-либо характерная поза постоянной для больного или
он ее изменяет, если да, То с чем это связано;
з) отмечается ли у ступорозного больного реакция на внешний
раздражитель (прикосновение, боль, неожиданный звук и пр.) и в какой форме она
проявляется (изменение направления взгляда, поворот головы, туловища, защитные
движения, словесная реакция и др.).
Кроме позы ступорозного больного, имеет большое значение его отношение
к приему пищи. Если больной отказывается от пищи, не съедает ли он ее, когда
остается один. Можно ли накормить больного с помощью ложки или только путем
введения зонда.
Выражение лица ступорозного больного также заслуживает большого
внимания: можно ли квалифицировать выражение лица как возбужденное, тревожное,
апатичное, тупое, отсутствующее, сердитое, хмурое, угрюмое, недовольное,
испуганное. Выражает ли лицо отвращение, ненависть, растерянность, горе или
радость, довольство, т. е. те или иные проявления эмоциональной реакции. В
связи с какими вопросами или по какому случаю они возникают.
Следует отмечать любые проявления манерности, гримасничания,
театральности.
Особенно внимательно нужно следить за взглядом больного: фиксирует ли
он взгляд вообще на чем-либо или ком-либо, не бросает ли взгляд украдкой.
Обязательно следует проследить реакцию больного на приход родственников,
имеет значение, например, избирательность реакций больного в отношении
родственников и знакомых.
Данные о поведении неконтактного больного могут быть получены не только
при врачебном наблюдении и попытке прямого контакта. Значительный вклад для
понимания состояния таких больных вносят наблюдения среднего и младшего
персонала. Очень важно знать, что делает больной, когда считает, что остается
один: выкуривает ли оставленную папиросу, принимает ли пищу, обращает ли
внимание на свою внешность. Например, сам врач или персонал может заметить, что
мутичная больная продолжает причесывать волосы или подкрашивать губы.
Таким образом, мутизм больного не должен останавливать врача от попытки
к общению с ним, так как по выражению лица, жестам, изменению позы, если
наблюдать внимательно, почти всегда можно определить реакцию на слова врача.
Однако данные, полученные при самом внимательном наблюдении и умелых
попытках вовлечения в контакт таких больных, могут
оказаться недостаточными. В этих случаях целесообразно беседу с малоконтактным
больным проводить в
сочетании с медикаментозным воздействием. Для растормаживания могут
быть использованы барбитураты, чаще всего применяется амитал натрия.
Свежеприготовленный 10%-ный раствор этого препарата вводится внутривенно со
скоростью приблизительно 1 мл в минуту в дозе 3—8 мл, предварительно за 15— 20
минут подкожно вводится 2 мл 10%-го раствора бензойно-натриевой соли кофеина.
Через несколько минут после инъекции у больного развивается состояние,
несколько напоминающее алкогольное опьянение, и устанавливается контакт.
Возможно применение раствора амитала натрия и без кофеина, в этих случаях у
больного развивается состояние среднее между бодрствованием и сном, в котором
он способен отвечать на вопросы. Однако при такой методике не следует доводить
пациента до сопорозного состояния, так как передозировка амитала натрия может
приводить к падению артериального давления и угнетению дыхания (сердечные,
тонизирующие и возбуждающие дыхательную деятельность средства всегда должны
быть наготове).
Weinstein обратил внимание на диагностическое значение
амиталнатриевого наркоза. Он отметил, что после инъекций амитала натрия
больные с органическим поражением головного мозга и токсическими состояниями
теряют ориентировку во времени, месте, собственной личности и окружающих
лицах, включая врача, чего не бывает у пациентов без органических стигм или
интоксикаций
Беседа с маниакальным больным. Хороший контакт с больным,
находящимся на высоте маниакального состояния или психомоторного возбуждения
иного характера, наладить невозможно, но врач должен очень внимательно и
спокойно выслушивать обильную и даже по временам бессвязную речевую продукцию
таких больных, так как в этом словесном потоке можно обнаружить информацию о болезненных
переживаниях, которые в последующем при восстановлении самоконтроля пациент
будет скрывать.
Следует обращать внимание на взаимосвязь высказываний больного с изменениями
внешней обстановки (появление новых лиц, изменение занятий окружающих,
появление в помещении новых предметов и т. д.). Если не следить за реакцией
больного на изменения внешней обстановки, то механизм ассоциаций больного
становится непонятным, и речевая продукция начинает напоминать бессвязность,
так как утрачиваются психологически понятные связи между фразами. Существенное
значение имеют колебания настроения больного во время беседы в зависимости от
изменения темы разговора.
В гипоманиакальном состоянии пациент легко вступает в речевой контакт,
и беседу с ним строить несложно, однако при обследовании больных этой
категории, когда врач и больной принадлежат к различному полу, психиатр должен
избегать касаться в беседе сексуальных тем и воздерживаться от шутливых
замечаний. Больные с гипоманиакальными состояниями почти всегда
гиперсексуальны, стараются навязать врачу многозначительно-кокетливый тон
беседы и, если врач примет такую форму контакта, он рискует оказаться
включенным в сверхценные, бредоподобные или бредовые построения любовного
содержания.
Беседы с депрессивным больным. Депрессивные больные имеют
тенденцию застревать на высказываниях самообвинения, стереотипно повторяя одну
и ту же фразу, в этих случаях вполне допустимо прервать больного, требуя
ответа на поставленный вопрос. Далеко не всегда больные прямо предъявляют
жалобы на снижение настроения. Чаще они жалуются на бессонницу, слабость,
вялость, снижение работоспособности, нарушение памяти, отсутствие аппетита,
раздражительность и т. д. Выявление во время беседы с больным, предъявляющим
такие жалобы, тенденции к самообвинению, чувства безысходности должно наводить
врача на мысль о депрессивном синдроме. Возможны жалобы на безразличное
отношение к окружающим. Необходимо подробнее выяснить характер этого состояния,
чтобы можно было дифференцировать состояние «бедности участия» — anaesthesia dolorosa psychica —
от апатии и других апатико-абулических состояний (тем более что термин «апатия»
употребляется нередко самими больными при этой форме патологии).
В беседе с депрессивным больным всегда следует выяснить наличие
суицидных мыслей, но вопрос, поставленный прямо, вряд ли поможет выяснить
истинные мысли больного в этом отношении. Сначала рекомендуется спрашивать
больного о планах на будущее, об отношении к жизни вообще и только в последнюю
очередь ставить вопрос о намерениях покончить с собой. Если больной уже
совершил неудавшуюся попытку к самоубийству или говорит о такого рода мыслях,
то есть смысл выяснить, что думает больной о реакции родственников и знакомых
на его попытку к самоубийству, если бы последняя удалась. Разговор о смерти с
депрессивным больным может усилить тревогу пациента, поэтому психиатр должен
очень тактично касаться этой темы. При осторожном, продуманном построении
беседы усиления суицидных мыслей не происходит, а наоборот, больной ощущает
некоторое облегчение от того, что поделился с врачом своими переживаниями.
«Вербальное выражение суицидных мыслей может в какой-то степени уменьшить
стремление к действиям» (Pipley). Нежелательно прямо из кабинета врача, при
выявлении суицидных мыслей, переводить больного в условия наблюдательной
палаты, чтобы больной не почувствовал сожаления о своей откровенности, что
может ухудшить последующий контакт — лучше оставить больного на несколько
часов в той же палате, где он находился до беседы, поручив персоналу
индивидуальное, по возможности незаметное, но тщательное наблюдение и лишь
потом осуществить перевод в палату строгого надзора.
Беседа с тревожным пациентом. Во время беседы с больным,
который обнаруживает тревогу и эмоциональное напряжение, нужно прежде всего
обращать внимание на то, какая постановка вопроса или направление разговора
усиливают тревогу. У бредовых больных и больных с тревожно-депрессивными
состояниями такую реакцию нередко вызывают вопросы о здоровье и
местонахождении близких им людей (детей, жены, мужа и т. д.), у больных с
реактивными состояниями — вопросы, связанные с выяснением психотравмирующей
ситуации. Если врач отметил, какое направление беседы усиливает тревогу, и
получил достаточное представление об эмоциональном состоянии больного, следует
перейти к индифферентной теме беседы и, когда пациент несколько успокоится,
исподволь начать уточнение не выясненных еще деталей ситуации или
психопатологической картины. Если даже такой осторожный подход вызовет усиление
эмоциональной напряженности, беседу следует отложить до того времени, когда
терапия снизит тревожный аффект.
ВЫЯВЛЕНИЕ ИЛЛЮЗИЙ И ГАЛЛЮЦИНАЦИИ
Некоторые психопатологические синдромы, как, например, делирий,
галлюциноз, онейроид, на высоте своего развития сопровождаются нарушениями
поведения, достаточно демонстративными для установления обманов восприятия.
Однако в ряде случаев выявление иллюзий и галлюцинаций может быть
связано с определенными затруднениями. Больные могут не относить свои
иллюзорные и галлюцинаторные переживания к психическим расстройствам или
скрывать последние и поэтому отрицательно отвечать на прямо поставленные
вопросы. Большое значение имеет тщательное наблюдение за поведением больного. О наличии
галлюцинаторных явлений может свидетельствовать внимательный пристальный
взгляд больного в определенном направлении, где нет ничего, что могло бы
привлекать его внимание: движения глазных яблок, как будто больной следит за
каким-то движущимся объектом; беззвучное шевеление губами; внезапный поворот
головы; прислушивание и т. д. В некоторых случаях нарушения восприятия имеют
необычный характер и больные затрудняются сформулировать описание этих переживаний.
Иногда приходится поставить пациенту специальные вопросы, чтобы он понял, что
от него требуется. Stevenson и Sheppe рекомендуют использовать
для этого следующие вопросы: «Не было ли у Вас когда-либо явлений, похожих на
сновидения, в то время, когда Вы не спите?», «Не было ли у Вас когда-нибудь
переживаний, которые можно было бы назвать видениями?», «Не случалось ли Вам
слышать человеческий голос в комнате, когда там не было людей?». Если больной
отвечает положительно или в момент обследования отмечаются объективные
признаки галлюцинаций (прислушивается к чему-то постороннему, сосредоточенно
смотрит в каком-то направлении и т. д.), следует продолжить обследование более
детально. Для уточнения характера галлюцинаций могут быть использованы вопросы
такого типа, как, например: «Снаружи слышится голос или в голове?», «Мужской
голос или женский?», «Знакомый или незнакомый?». Если голос проецируется
больным за стену, то важно уточнить, возможно ли вообще через эту стену слышать
голос, имеется ли у больного уверенность, что голос слышится только ему или и
всем остальным, является ли восприятие голоса естественным или кем-то
подстроено, уточнить содержание галлюцинаций.
При наличии зрительных галлюцинаций важно выяснить четкость форм,
яркость окраски, объемный или плоский характер образов, их проекцию. При
выяснении обонятельных галлюцинаций имеет смысл уточнить, имеет ли «запах»
определенный характер или больной не может идентифицировать его ни с каким
ранее знакомым обонятельным ощущением, куда проецирует пациент источник этого
«запаха». Во всех случаях имеет принципиальное значение выявление отношения
больного к своим обманам восприятия — ведет ли он себя адекватно их содержанию
или относится созерцательно и т. д.
ИССЛЕДОВАНИЕ ОРИЕНТИРОВКИ
Необходимо исследование ориентировки больного во времени, месте,
окружающих лицах и в собственной личности. Одним из методов исследования
является определение ориентировки на основании последовательности изложения
больным анамнестических данных; особенностей контакта с врачом и окружающими
лицами, характером поведения в целом. При использовании этого метода прямые
вопросы, являющиеся тестами на ориентировку, больному не задаются, а используются
косвенные вопросы: можно, например, поинтересоваться, где находился и чем
занимался больной непосредственно перед поступлением в больницу; было ли удобно
ехать в санитарном автомобиле, замечал ли он дорогу к больнице и т. д. Ответы
больного могут дать представление о его ориентировке в месте и времени. Прямые
вопросы относительно ориентировки задаются в тех случаях, когда первый способ
оказался неэффективным или когда необходимо уточнение характера и глубины
нарушения ориентировки. Однако и прямые вопросы могут быть поставлены
по-разному. Психиатр может выяснить ориентировку во времени, поставив вопрос в
тактичной форме: «Напомните, пожалуйста, какое сегодня число?». Если больной
затрудняется в ответе, можно еще расширить круг вопросов — спросить у больного
его адрес, где он находится в момент беседы, знает ли пациент, с кем он
говорит, почему он находится здесь в настоящее время и т. д. Кроме текущей
даты, следует поинтересоваться, знает ли больной день недели, время года, может
ли он определить хотя бы приблизительно, который час и т. п.
Дезориентировка больного в делириозном состоянии может усиливаться за
счет страха, обманов восприятия и бредовых переживаний, поэтому целесообразно
объяснить больному, где он и в связи с чем здесь находится.
С течением времени форма и степень расстройства сознания может
подвергаться некоторым изменениям. Так, например, своеобразной эволюции
подвергается делириозный синдром: все реже встречаются классические формы
алкогольного делирия и все чаще наблюдаются в нашей практике случаи, где
больной при поступлении как будто бы сохраняет формальную ориентировку и лишь
впоследствии, на выходе из болезненного состояния, удается установить, что он
не может точно назвать количество дней, которое провел в стационаре, не помнит,
каким транспортом был доставлен в больницу, не узнает врача, который беседовал
с ним в приемном покое. Такое расстройство воспроизведения доказывает, что и
при приеме у больного фактически наблюдались элементы дезориентировки. Особенно
характерна эта черта нарушения сознания для повторных случаев алкогольного
делирия и его абортивных форм. Такую форму нарушения сознания при делирии,
когда отсутствие фактической ориентировки определяется по истечении некоторого
времени, предлагается называть дистантным
расстройством сознания.
ИССЛЕДОВАНИЕ ЭМОЦИЙ
Наибольшую сложность при исследовании психического состояния больного
представляет определение патологии эмоций. Каждый врач идет своим путем при
исследовании эмоциональной сферы, однако есть общие для всех методы:
1) наблюдение за внешними проявлениями эмоциональных реакций пациента;
2) беседа с пациентом;
3) исследование сомато-вегетативных проявлений, сопровождающих
эмоциональные реакции, при помощи медицинских приборов;
4) получение объективных сведений об эмоциональных проявлениях от
родственников, сотрудников, соседей.
Наблюдение за больным дает возможность судить о его эмоциональном
состоянии по выражению лица, позе, темпу речи, движений, по одежде и занятиям,
отношению к трудовым процессам. Например, грустный взгляд, сведенные к
переносице брови, опущенные углы рта в сочетании с замедлением темпа движений,
тихим голосом обычно являются проявлением пониженного настроения.
Эмоциональное состояние больных может находить отражение в небрежности
одежды, неряшливой прическе, больные становятся малообщительными, неловкими
или небрежными в работе.
Повышенное настроение в типичных случаях проявляется в оживленном
веселом выражении лица (блеск глаз, улыбка), громкой, ускоренной речи, яркой
одежде, быстрых движениях, повышенной общительности.
Эмоциональная опустошенность больного шизофренией проявляется в
безразличном отношении к своей внешности, костюму, апатичном выражении лица.
Может наблюдаться неадекватность эмоциональных проявлений, беспричинная
ненависть, агрессивность к близким родственникам.
Эмоциональное уплощение проверяется вопросами о детях больного, его
близких, родственниках, интимной жизни, отношениях на производстве. Отсутствие
теплоты при рассказе о детях, чрезмерная обнаженность в ответах относительно
интимной жизни могут послужить в сочетании с объективными сведениями основанием
для вывода об эмоциональном оскудении.
Своеобразные внешние проявления эмоциональных реакций отмечаются у
больных истерией, эпилепсией и при иных видах эмоциональной патологии.
При исследовании эмоций всегда целесообразно предложить больному
самому описать свое эмоциональное состояние (настроение). Иногда больной может
не понимать вопроса, в таких случаях вопрос нужно построить по-другому, так,
чтобы больной обязательно понял его. Нередко пациент может
скрывать отрицательные эмоциональные переживания, в таких случаях вывод о
диссимуляции может делаться психиатром преимущественно на основании объективной
оценки эмоционального состояния.
Выявить эксплозивность, взрывчатость больного можно, наблюдая его
отношения с соседями по палате и непосредственной беседе с ним. Однако
исследование такого рода эмоциональных реакций требует от психиатра опыта и
чувства меры. Обычно достаточно выразить пациенту недоверие и он дает
соответствующую реакцию, в таких случаях нужно объяснить больному, что он
неверно понял врача, и успокоить пациента, в противном случае может возникнуть
отрицательное отношение к врачу.
Эмоциональная лабильность и особенно так называемое слабодушие может
выявляться путем резкого перехода от тем разговора, субъективно приятных и
неприятных больному.
Эмоциональные реакции всегда протекают с определенными физиологическими
изменениями, на регистрации которых основаны инструментальные исследования,
объективизирующие эмоциональные колебания. В частности, показателями
эмоционального состояния являются артериальное давление, частота дыхания и
пульса. К числу наиболее распространенных, получивших практическое применение
методик побочного рода является исследование психогальванического рефлекса
(ПГР). Этот рефлекс представляет собой изменение электросопротивления кожи,
возникающего во время эмоциональной реакции. Измерение ПГР производится с
помощью электродов, прикрепленных к поверхности кожи испытуемого, обычно по
обе стороны ладоней. Электроды соединяются со слабым источником тока, который
после включения совершенно не ощущается испытуемым. Измеряется сопротивление
кожи ладоней проходящему току. Было установлено, что эмоциональные реакции
вызывают характерное снижение этого сопротивления.
Снижение сопротивления наступает не сразу, а после латентного периода
продолжительностью около одной секунды и более или менее соответствует
интенсивности эмоциональной реакции. Это явление, очевидно, в какой-то степени
связано с функцией потовых желез ладоней, так как эмоциональные реакции могут
стимулировать деятельность этих желез, а содержащий электролиты пот является
хорошим проводником электричества.
ПГР и определение ряда других вегетативных проявлений используются в
так называемых «детекторах лжи», широко применяемых в США. Американские
детекторы лжи типа полиграфов регистрируют частоту пульса, артериальное
давление, частоту дыхания и психогальванический рефлекс. Перед испытуемым,
которого подозревают в совершении преступления, ставится в начале исследования
ряд вопросов индифферентного характера, потом следуют вопросы, касающиеся деятельности
подозреваемого в день правонарушения. Данные полиграфа отражают, какие вопросы
вызывают у испытуемого максимальное эмоциональное напряжение. Следует
отметить, что выводы, сделанные на основании показаний детектора лжи, в ряде
случаев оказываются ошибочными. Это связано с тем, что регистрируемые
детектором эмоциональные реакции могут не иметь связи с желанием испытуемого
скрыть факты, связанные с преступлением. Возможно, например, что упоминание о
месте, где было совершено убийство, вызовет отчетливую реакцию на приборах
детектора лжи, но эта реакция обусловлена возникшим в это время у испытуемого
воспоминанием о каком-нибудь ярком эпизоде из его жизни, не связанном с
преступлением.
Напряженная обстановка, в которой проводится исследование, приводит к
тому, что даже фоновые реакции испытуемого имеют крайне изменчивый характер.
Нередко реакция на индифферентные вопросы почти не отличается от реакции на
вопросы в связи с преступлением. Eysenck описывает случай, когда исследуемые с
помощью ПГР преступники оказывались в состоянии вызывать у себя эмоциональные
реакции на индифферентные вопросы и не проявить реакции на вопросы, касающиеся
преступления. Так, например, человек, столкнувший жену со скалы, вызывал у себя
реакции на нейтральные вопросы, нажимая правой ногой на пальцы левой. Возникшая
болевая реакция на шкале прибора дала данные, аналогичные волнению,
обусловленному вопросами о деталях правонарушения, и правильный анализ практически
стал невозможен.
Психогальванический рефлекс может быть использован для измерения
эмоциональных реакций в психологических экспериментах. Mowbray и Rodger рекомендуют использовать
ПГР в психиатрической практике в целях демонстрации истерического происхождения
некоторых симптомов, например, функциональной глухоты.
ИССЛЕДОВАНИЕ СОДЕРЖАНИЯ МЫШЛЕНИЯ
При исследовании мышления психиатр всегда должен стремиться дать
больному возможность свободно говорить о своих болезненных переживаниях, не
ограничивая его без надобности рамками поставленных вопросов. Когда больной
свободно излагает содержание своих переживаний, он может раскрыть такие
особенности своих бредовых, сверхценных или бредоподобных построений, о которых
не удалось бы ничего узнать из прямых ответов на вопросы. Однако не всегда
возможно добиться такой формы контакта. Пациенты могут бояться раскрывать
содержание ряда переживаний, не рассказывать о своих умозаключениях в связи со
страхом, что на основании этого их сочтут душевнобольными. Следует избегать
применения стереотипных шаблонных вопросов, направленных на выявление часто
встречающихся бредовых идей преследования, отношения, особого значения. Такие
вопросы нередко настораживают больных. Целесообразнее задавать вопросы более
общего характера, как, например: «Что Вас в жизни сейчас больше всего
занимает?», «Не случилось ли с Вами в последнее время что-либо необычного,
труднообъяснимого?», «О чем Вы в основном сейчас думаете?» и т. д. Выбор
вопросов производится с учетом индивидуальных особенностей больного, зависит
от его состояния, образования, интеллектуального уровня и т. д.
Существенное значение для исследования содержания мышления имеет
субъективный анамнез больного. Если он не отвечает свободно на вопросы при
получении анамнестических сведений, он не будет отвечать и на прямые вопросы
при исследовании содержания мышления. В таких случаях прямые вопросы иногда
могут только усиливать внутреннее сопротивление больного контакту с врачом.
Иначе говоря, ставя больному прямые вопросы, нужно оценивать степень
контактности пациента и соответствующим образом модифицировать вопросы, приспосабливая
их к каждому конкретному случаю.
Если больной критически оценивает свои болезненные переживания, он
может скрывать их от врача, так как человек обычно не сообщает необычных идей
другому, пока сам не убедится в их правильности. Поэтому значительно легче
выявить выкристаллизовавшуюся бредовую концепцию, чем не созревшие полностью
бредовые переживания. При исследовании таких переживаний манера постановки
вопроса даже более важна, чем сам вопрос. Несколько подробнее мы говорим об
этом в разделе «Беседа с бредовым больным».
ВЫЯСНЕНИЕ ПАТОЛОГИИ ИНТЕЛЛЕКТУАЛЬНО-МНЕСТИЧЕСКОЙ СФЕРЫ
Исследование интеллектуально-мнестической патологии с помощью широко
распространенных в психиатрической практике тестов имеет большое значение.
Однако в ряде случаев эти методы исследования отнюдь не способствуют улучшению
контакта врача с пациентом. Попав в положение экзаменуемого, пациент легко дает
отрицательные эмоциональные реакции — при слишком простых задачах ему
становится обидной недооценка («считают слабоумным»), а при сложных — возникает
реакция в форме растерянности и страха, что его «признают слабоумным».
Выяснение состояния интеллектуально-мнестической сферы следует проводить уже
после достижения определенного взаимопонимания с больным. В процессе собирания
субъективного анамнеза и бесед на индифферентные темы врач получает возможность
в определенной степени судить о состоянии интеллектуально-мнестической сферы больного.
В этом отношении могут быть полезными вопросы о прочитанных книгах, содержании
просмотренных спектаклей, кинофильмов.
В процессе исследования интеллекта необходимо строить беседу таким
образом, чтобы выяснить соответствие знаний и опыта образованию и возрасту.
Переходя к использованию специальных тестов, следует особенно заботиться об
адекватности их предполагаемому на основании предшествующей беседы запасу
знаний больного.
Особенно дифференцированным должен быть подход к больному, обладающему
специальными знаниями (гравер, врач, художник, музыкант и др.). В подобных
случаях врачи-психиатры с целью более детального выяснения объема
профессиональных знаний считают иногда полезным предварительно
проконсультироваться, подготовив себя, таким образом, к беседе.
Исследование памяти включает этапы: исследование памяти на отдаленное
прошлое, исследование памяти на близкое прошлое, изучение акта запоминания.
Исследование начинается уже в процессе получения анамнеза.
Память на отдаленные события может быть проверена вопросами о годе
рождения, окончании школы, годе вступления в брак, датах рождения детей. Затем
следует переходить к менее значимым событиям, которые вспомнить несколько
труднее, например, время поступления на работу, хронологическую последовательность
служебных перемещений, отдельные подробности биографии ближайших родственников
и т. д.
При глубоких нарушениях памяти больной не может указать дату и место
своего рождения, свой возраст и возраст своих близких и т. п. При более легких
степенях нарушений больной не в состоянии вспомнить лишь некоторые даты,
некоторые подробности из жизни. Сравнение полноты воспоминаний о событиях
недавних лет, месяцев и о событиях отдаленного времени (детский и юношеский
возраст) поможет выявить прогрессирующую амнезию.
Анамнез и хорошо проведенная беседа сами по себе дают возможность
составить достаточно полное представление о состоянии памяти как на давние, так
и на зарегистрированные в последнее время события. Однако для изучения памяти
на прошлое ограничиваться только собиранием анамнеза нельзя, так как роль
эмоционального компонента в прочности дат, событий, связанных с самим больным
и его родными, несомненна, поэтому в тех случаях, когда имеются данные о нарушении
функции памяти, приходится прибегать к более прямому и подробному
исследованию. Подойти к такого рода проверке можно с помощью различных,
осторожно поставленных вопросов, например: «Нет ли у Вас затруднений с
памятью?»... и переход — «Не будете ли Вы против, если я задам несколько
вопросов, чтобы проверить, какова Ваша память?». Далее можно применить серию
вопросов и тестов, специально рассчитанных на выявление нарушений памяти.
Можно задать вопросы о времени некоторых событий, не имеющих непосредственного
отношения к больному (например, даты запусков советских спутников Земли;
некоторых политических, международных событий; о маршрутах городского
транспорта; даты начала и окончания Отечественной войны, праздников или других
общественных событий).
Память на ближайшие события исследуется вопросами о том, «что делал
больной несколько часов назад», «о чем пациент только что беседовал на
свидании с родственниками», «что было на завтрак». Можно спросить, как зовут
врача, которого представили больному несколько минут назад. После этого можно
предложить больному пересказать в деталях историю, которую с этой целью
расскажет ему врач. Желательно подходить дифференцированно к подбору
содержания таких коротеньких новелл, учитывая уровень развития пациента
(история должна быть ему понятной).
Внимательно слушая рассказ больного, иногда можно уловить элементы
гипермнезии или наклонности к парамнезиям. Последнему будут способствовать
соответствующие «наводящие» вопросы в плане вымыслов или ложных воспоминаний.
При исследовании способности запоминания больному предлагается ряд
тестов.
Если больной не в состоянии припомнить предложенного для запоминания,
например, числа 3765, в некоторых случаях удается узнать, какой компонент
памяти нарушен. Для этого врач называет какое-либо число, например, 8156, и просит
больного ответить, не оно ли было дано для запоминания. При отрицательном
ответе называется второе число, третье (например, 3105, 3625) и т. д. При этом
вначале подбираются числа совершенно непохожие, а затем в них постепенно вводятся
цифры, действительно имеющиеся в числе, данном для запоминания. Когда это
число будет названо полностью, больной с нарушением воспроизведения тут же
согласится: «Это число просили запомнить». Если же у больного имеется
расстройство запоминания (или удержания), этого не случится, так как не может
быть воспроизведено то, что не запоминалось (или запоминалось, но не удержалось
в памяти).
В ряде случаев имеет смысл передавать исследование интеллектуально-мнестической
сферы патопсихологу.
ЦИТИРОВАННАЯ
ЛИТЕРАТУРА
1.
Банщиков В. М., Гуськов В. С, Мягков И. Ф.— Практическое руководство по психиатрии. М., 1966.
2.
Банщиков В. М., Русских В. В.— О роли психотерапии в
трудовой адаптации олигофренов.
3.
Банщиков В. М., Фрумкии Я. П., Мизрухин И. А.— Об отношении психически больных к своей болезни.
Журнал невропатологии и психиатрии им. С. С. Корсакова. 1966, № 6.
4.
Eysenck, Н.— Sense and Nonsense in Psychology. Penguin
Books, 1964.
5. Mowbray, R., Rodger,
F.— Psychology in Relation to Medicine. Williams Wilkins, Baltimore, 1963.
6. Ripley, H.— The psychiatric interview. In: Comprehension Textbook
of Psychiatry. Ed. Freedman, A., Kaplan, H. Williams, Willkins, Baltimore, 1967.
7. Stevenson,
8. Weinstein, F., Malitz, S.—
Changes in symbolic expression with amytal sodium. Am. J. Psychiat., III, 1954.
РЕКОМЕНДУЕМАЯ
ЛИТЕРАТУРА
1.
Авербух E. С.— Депрессивные состояния. Л.,
1962.
2.
Банщиков В. М., Невзорова Т. А.— Учебник «Психиатрия»,
Медгиз,
1969.
3.
Банщиков В. М., Гуськов В. С, Мягков И. Ф.— Практическое руководство по психиатрии. М., 1966.
4.
Банщиков В. М., Гуськов В. С, Мягков И. Ф.— Медицинская психология. Изд-во «Медицина». М.,
1967.
5.
Банщиков В. М., Короленко Ц. П.— Алкоголизм и алкогольные
психозы. М., 1968.
6.
Банщиков В. М., Короленко Ц. П., Короленко Т. А.— Интоксикационные психозы. Изд-во «Медицина».
М., 1968.
7.
Герцберг М. О.— Очерки по проблеме
сознания в психопатологии. Медгиз,
1961.
8.
Гиляровский В. А.— Учение о
галлюцинациях. М., 1949.
9.
Голант Р. Я.— О деперсонализационных
и дереализационных синдромах и их локализации. Харьков, 1941.
10.
Голант Р. Я.— О расстройствах памяти. Л., 1948.
И. Гуревич
М. О.— Нарушения схемы тела в связи с психосенсорными расстройствами при
психических заболеваниях. Советская психиатрия, т. II, в. 3, 1933.
12.
Давыдов И. В.— О детализации в повествовании. В кн. «Вопросы клинической и
организационной психоневрологии». Томск, в. 2, 1968.
13.
Детенгоф Ф. Ф.— Лечение неврозов и психозов. Ташкент, 1955.
14.
Жислин С. Г.— О галлюцинациях. Ж.
невропатологии, психиатрии и психогигиены, № 7, 1935.
15.
3ейгарник Т. В.— Нарушение мышления у психически больных. Монография (под ред.
проф. В. М. Банщикова), М., 1958.
16.
Каменева Е. И.— Шизофрения. Клиника и
механизмы шизофренического бреда. М., 1957.
17.
Кандинский В. X.— О псевдогаллюцинациях. Медгиз. М., 1952.
18.
Кербиков О. В.— О специфичности и
взаимной связи психопатологических синдромов. Сб. трудов Ярославского
медицинского института, т. 5, в. 1, 1947.
19.
Кербиков О. В.— Лекции по психиатрии.
Медгиз, 1955.
20.
Короленко Ц. П., Евсеева Т. А.. Волков П. П.
— Data for a Comparative Acwunt of Toxic Psychoses of Various aetiologies. But. J. Psychiat. 115, March, 1969.
21.
Меграбян A. A.— О природе индивидуального
сознания. Ереван, 1959.
22.
Меграбян А. А.— Деперсонализация.
Ереван. 1962.
23.
Меерович Р. И.— Расстройства «схемы
тела» при психических заболеваниях. Л., 1948.
24.
Михеев В. В.— Нейроревматизм. Медгиз, 1960.
25.
Перельман А. А.— Очерки расстройств мышления. Томск, 1957.
26.
Попов Е. А.— Материалы к клинике и патогенезу галлюцинаций. Харьков, 1941.
27.
Равкин И. Г.— Структура, клиника и патогенез экзогенных психозов. Труды
психиатрической клиники 1-го Московского медицинского института и института
нервно-психиатр. профилактики им. В. В. Крамера. М., 1937.
28.
Равкин И. Г.— Экзогенные психические
расстройства и проблемы общей патологии в психиатрии. Труды Центрального
института психиатрии РСФСР, т. 3, 1944.
29.
Случевский И. Ф.— О различных типах речевой спутанности. Л., 1956.
30.
Снежневский А. В.— О нозологической
специфичности психопатологических синдромов. Журнал невропатологии и
психиатрии им. С. С. Корсакова, в. 1, 1960.
31.
Bash, К. - Lehrbuch der allgemeinen Psychopathologie, J. Thieme. Stuttgart,
1955.
32. Вilikiewiсz, Т.— Psychiatria kliniczna.
Warszawa, 1960.
33. Вleuler,
M., Willi, J., Вühler,
H.— Akute psychische Begleiterscheinungen korperlicher Krankheiten. J.
Thieme.
34. Freedman, A., Kaplan,
H.— Comprehensive Textbook of Psychiatry. Williams
Wilkins. Baltimore, 1967.
35. Leonhard, К.— Aufteilung der endogenen
Psychosen. Akademie Verlag, Berlin, 1961.
36. Schneider, K.— Klinische Psychopathologie. 7. Aufl. J.
Thieme.